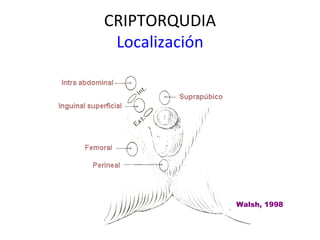
1) La criptorquidia es la ausencia de testículos en la bolsa escrotal, pudiendo estar localizados en posición intraabdominal, inguinal o ectópica.
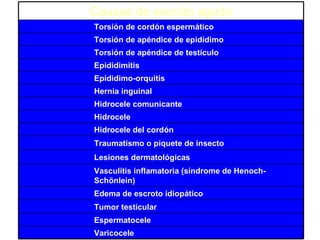
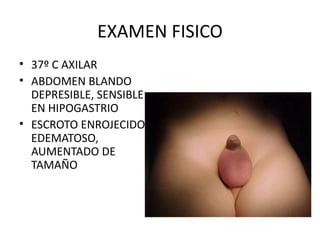
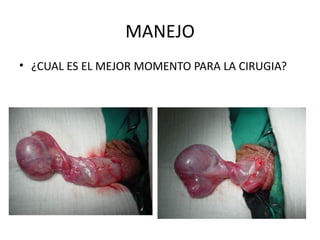
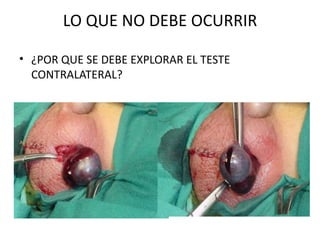
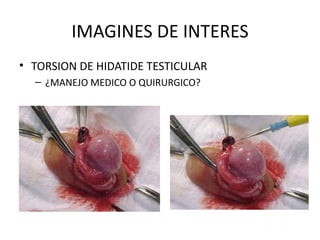
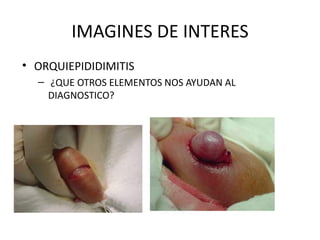
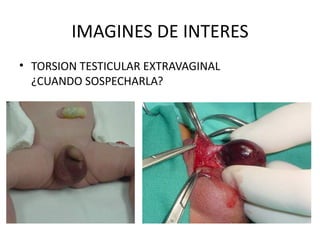
2) Los síntomas de escroto agudo incluyen dolor testicular agudo e hinchazón del escroto, siendo la torsión testicular una causa potencial que requiere cirugía de urgencia.
3) La varicocele se caracteriza por la dilatación de las venas del cordón espermático y puede causar alteraciones en la fertil