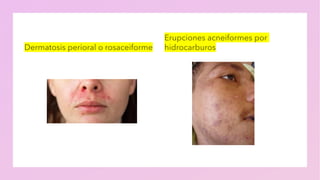
La piel puede verse afectada por diferentes tipos de radiación energética. Las radiaciones se clasifican según su longitud de onda en nanómetros, desde los rayos ultravioleta hasta los infrarrojos. Los rayos ultravioleta, en particular los UVB y UVA, son los principales responsables de las reacciones fotodermicas dado que pueden inducir daño en el ADN y causar inflamación. Otras radiaciones como la luz visible también pueden interactuar con ciertos fármacos y sustancias aplicadas tópicamente para generar efectos foto