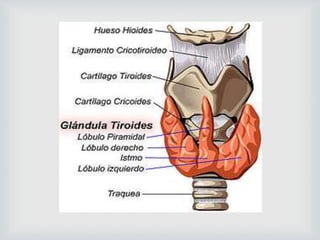
Este documento resume diferentes aspectos de la glándula tiroides, incluyendo su anatomía, funciones, tipos de hipertiroidismo e hipotiroidismo, tratamientos, tiroiditis y nodulos tiroideos. Describe las características generales de la tiroides, sus acciones biológicas, las causas y clasificaciones del hipertiroidismo y hipotiroidismo, así como sus tratamientos. También explica los tipos de tiroiditis agudas y crónicas, y los factores de riesgo, diagnóstico y pronóst