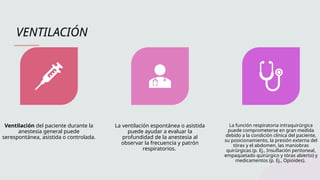
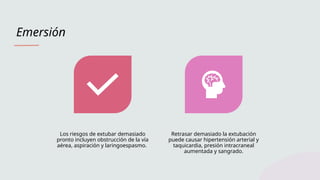
La anestesia general es un estado reversible de inconsciencia, analgesia y relajación muscular, crucial en cirugía, que se logra a través de medicamentos que actúan en el sistema nervioso central. Su manejo incluye una cuidadosa evaluación preanestésica, inducción, mantenimiento y recuperación, integrando múltiples factores como la monitorización continua y el control de la vía aérea. Es fundamental garantizar la seguridad del paciente durante todas las fases para prevenir complicaciones post operatorias.






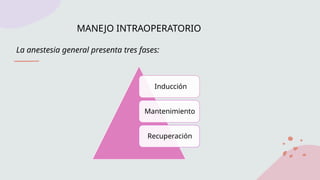












![MANTENIMIENTO
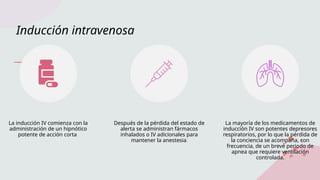
La fase de mantenimiento del anestésico
inicia después de la inducción cuando la
vía aérea se ha asegurado. El
anestesiólogo puede utilizar varios
medicamentos intravenosos o inhalados
para mantener inconsciente al paciente a
lo largo de la cirugía.
Asegurar la hipnosis (ausencia del estado
de alerta) y la amnesia son objetivos
implícitos de la anestesia general.
Una combinación balanceada de medicamentos
intravenosos e inhalados proporciona los elementos
de la anestesia general
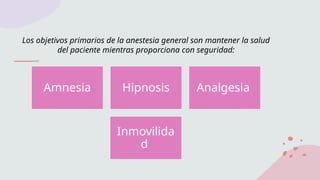
Los componentes del estado anestésico incluyen
inconciencia, amnesia, analgesia, inmovilidad y
atenuación de las respuestas autónomas
[neurovegetativas] a los estímulos nocivos.](https://image.slidesharecdn.com/anestesiageneral-240930022150-c175919d/85/ANESTESIA-GENERALgeneralgeneralgeneral-pptx-30-320.jpg)