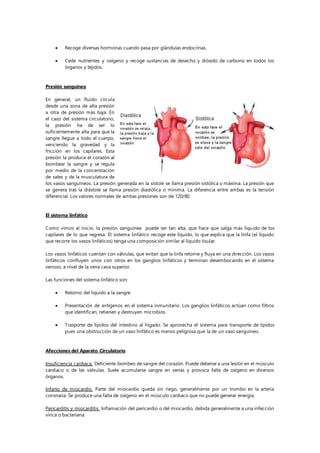
El documento describe el sistema circulatorio humano, incluyendo el corazón, vasos sanguíneos, circulación de la sangre y procesos relacionados. El sistema circulatorio distribuye la sangre por todo el cuerpo a través de la acción del corazón y los vasos sanguíneos. La sangre transporta oxígeno, nutrientes, hormonas y otros materiales a las células y recoge dióxido de carbono y desechos para su eliminación. El corazón bombea la sangre en un ciclo repetitivo a través de