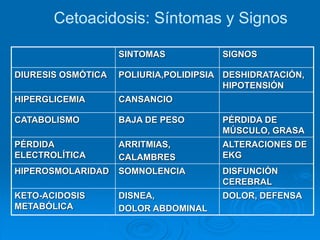
Este documento describe la cetoacidosis diabética, una complicación aguda de la diabetes mellitus tipo 1 caracterizada por hiperglucemia, cetosis y acidosis metabólica. Explica la fisiopatología de la cetoacidosis diabética, la cual ocurre debido a un déficit de insulina y un exceso de hormonas catabólicas que causan lipólisis e incremento de la cetogénesis. También describe los síntomas, signos, hallazgos de laboratorio y el tratamiento requerido, el cual incluye hidr