EDEMA DEMIOLOGIA (1).pdfhhhhhhhhhhhhhhh.
- 2. ARROYO TOSCANO, MARY CARMEN MATAMOROS CONDORI, JUANA MORE GONZALES, CARMEN SANCHEZ AURIS, MARIEL MC’KATE SOTO SOTO, YUBIRHI TAIPE CRISPIN, KARINA INTEGRANTES: EDEMA
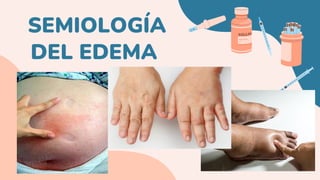
- 3. DEFINICIÓN DEL EDEMA : Es un caso clínico que refleja expansión extracelular a expensas del volumen líquido intersticial. Acumulación excesiva de fluido (líquido, agua, sal) Suelen ocurrir en los pies, tobillos, piernas, pueden afectar todo el cuerpo.
- 4. SIGNO DE FÓVEA (GODET) Depresión en la piel que se mantiene durante algún tiempo después de presionar con un dedo sobre una zona que presenta edema, o acumulación de líquido entre los tejidos
- 7. FISIOPATOLOGÍA DEL EDEMA EDEMAS GENERALIZADOS: Insuficiencia cardíaca, síndrome nefrítico
- 8. FISIOPATOLOGÍA DEL EDEMA EDEMAS LOCALIZADOS: traumatismo, inflamación por celulitis, urticaria, quemaduras
- 9. TIPOS DE EDEMA generalizado: localizado: tiempo de evolución : Duros: Blandos: Inflamatorios: No inflamatorios: Unilateral. Ejem. linfedema. Edema renal. Se acompaña dedolor, rubor y calor.
- 10. 1 +: Edema leve, perceptible solo al tacto. 2 +: Edema evidente solo en mienbros inferiores. 3 +: Edema mienbros Inferiores, superiores y cara. 4 +: Anasarca con ascitis. GRADOS DE EDEMA
- 11. CAUSAS DE EDEMAS Edema Bilateral Simétrico Regional (localizado) Unilateral Asimétrico Asimétrico generalizado extremidades inferiores Insuficiencia venosa obstrucion venisa linfedema secundario lesión del tejido bllando Insuficiencia cardiaca Enfermedad renal Insuficiencia hepatica Desnuticion Mixedema Linfedema primario Lipedema Síndrome de malabsorcion Preeclampsia Embarazo Farmacos
- 12. Insuficiencia venosa crónica El 25-30% DE LAS MUJERES Y 10_40% HOMBRES LA PADECEN. MÚLTIPLES CAUSAS Y DIAGNÓSTICO EMINENTEMENTE CLÍNICO. FGRAN IMPORTANCIA DE MEDIDAD NO FARMACOLOGICAS NI INVASIVAS.
- 13. TROMBOSIS VENOSA PROFUNDA CAUDA DE EDEMA POTENCIAL MORTAL. ESPECIAL ATENCION A LA UNILATELIDAD ASOCIADA A OTROS SIGNOS COMO EL ERITEMA O AUMENTO DE LA TEMPERATURA LOCAL.
- 14. INSUFICIENCIA CARDÍACA ¿POR QUÉ SE PRODUCE EL EDEMA EN LA INSUFICIENCIA CARDÍACA ? DOS MECANISMOS -LA EXCRESION DE LA SAL SE VE DISMINUIDA_ RETENCIÓN DE LIQUIDO QUE SERA EXPULSADO CADA VEZ CON MAS DIFICULTAD POR UN CORAZÓN CON CONTRACCIÓN INADECUADA. -EL CORAZÓN NO TIENE UNA CONTRACCIÓN EFECTIVA _ NO LOGRA IMPULSAR LA SANGRE_”ENCHARCAMIENTO”
- 16. SENSACION DE PESADEZ PIEL ESTIRADA O BRILLANTE
- 17. Mujer de 35 años con antecedentes personales de dos embarazos con colestasis gravídica e insuficiencia ovárica precoz (motivo por el que había sido necesaria estimulación ovárica en el segundo embarazo). Vivía en ambiente urbano, trabajaba de ama de casa, no fumada, no seguía tratamientos crónicos, ni tenía alergias a los medicamentos conocidas. Acudió al servicio de Urgencias por edematización progresiva de ambos miembros inferiores, y que en los últimos días se acompañaba de edema facial de predominio palpebral. En la historia clínica por órganos y aparatos destacaba, aproximadamente 10 días antes del inicio de los edemas, la presencia de sintomatología compatible con infección respiratoria de vías altas ( febrícula, tos poco productiva, dolor pleurítico bilateral) que se fue resolviendo satisfactoriamente mediante tratamiento sintomático con paracetamol. En el resto de anamnesis, la paciente negaba sintomatología cardiorrespiratoria, digestiva, genitourinaria. 1.CASO CLINICO
- 18. EXPLORACIÓN FÍSICA tensión arterial 156/95 mmHg. frecuencia cardíaca 85 latidos por minuto. saturación de oxígeno respirando del 98%. temperatura 36.5º. No se palpaban adenopatías periféricas ni bocio, pero sí se apreciaba leve edema palpebral bilateral. La exploración neurológica resultó normal. La auscultación cardíaca mostró tonos cardiacos rítmicos puros sin soplos, roces ni extratonos. En la auscultación respiratoria destacaba una leve disminución del murmullo vesicular en ambas bases pulmonares, sobre todo en la derecha. El abdomen era blando, depresible, no doloroso a la palpación, sin masas, órganomegalias ni signos de irritación peritoneal, estando los ruidos conservados. En miembros inferiores se evidenciaba un edema blando, perimaleolar y pretibial con fóvea +/+++. No se detectaron lesiones cutáneas ni signos osteoarticulares de interés. La paciente tenía un buen estado general y una adecuada coloración e hidratación. Sus constantes vitales eran:
- 19. Hombre de 52 años de edad, que acude a urgencias por deterioro del estado general, distensión abdominal, ictericia y orina oscura. Refiere que se encuentra mal desde hace 3 semanas. Ha sido bebedor de alcohol y en varias ocasiones le han comentado que tiene alteraciones hepáticas y que debe dejar de beber. No se ha realizado más estudios, no ha querido acudir al médico hasta ahora. 2. Caso Clínico
- 20. EXAMEN FÍSICO Presión arterial: 117/95mmHg, frecuencia cardiaca: 62Lpm, Saturación de oxígeno: 88%, frecuencia respiratoria: 26Rpm. Paciente consciente, orientado en las tres esferas (LOTEP) sin déficit motor ni sensitivo, polipneico, afebril, escleras y piel ictéricas. Refiere disnea clasificada en grado 3 según criterios NYHA. Auscultación respiratoria murmullo vesicular conservado, sin ruidos patológicos. Auscultación cardiovascular: ruidos cardiacos rítmicos, no se auscultan soplos. Presenta ingurgitación yugular de segundo grado.
- 21. EXAMEN FÍSICO Abdomen: Al examen blando, depresible pero distendido, ruidos peristálticos presentes; se palpa borde hepático 6 cm por debajo del reborde costal derecho, no hay signos de irritación peritoneal, murmullos negativo. Miembros inferiores: Edema con fóvea grado 2.
- 22. EXAMEN DE LABORATORIO Reportes de laboratorio: HB. 10,5 g/dl (ref. 12 – 18 g/dl) HCTO. 29%. (ref. 38-52%) AST: 210 u/l (ref. 0-35 U/l) ALT: 102 u/l (ref. 4-36 UI/l) Fosfatasa alcalina 173 u/l (ref. 30-120 Ul/l) Proteínas totales 4,32 g/dl (ref. 6-8 g/dl) Albumina 2,37 g/dl (ref. 3.5 - 5 g/dl) Química sanguínea Bilirrubina total 6,13mg/dl (ref. 0,3 a 1,0 mg/dl) Bilirrubina directa 5,67mg/dl (ref. 0,1- 0,3 mg/dl) Bilirrubina indirecta 0,98mg/dl (ref. 0,2- 0,8 mg/dl) Colesterol total 213 mg/dl (ref. Menor de 200 mg/dl Triglicéridos 194 mg/dl (ref. mujeres: 35 – 135 mg/dl
- 23. Reportes de medios diagnósticos: Ecografía abdominal: hígado de bordes romos e irregulares, de ecoestructura compatible con hepatopatía, sin evidencias de lesiones focales, vesícula de paredes finas sin litiasis en su interior, vía biliar de calibre normal, bazo de 135 mm, páncreas no se logró visualizar, riñones sin signos de uronefrosis. Se observa moderada cantidad de líquido libre en la cavidad (ascitis). Reportes de medios diagnósticos: HEPATIOTIS B CIRROSIS HEPÁTICA ANEMIA LEVE ASCITIS HIPOXIA 1. 2. 3.
- 24. La cirrosis reduce el flujo normal de la sangre a través del hígado. Esto aumenta la presión en la vena que lleva la sangre al hígado. Hinchazón en las piernas y el abdomen. El aumento de la presión en la vena porta puede causar la acumulación de líquido en las piernas, llamada edema, y en el abdomen, llamada ascitis. CIRROSIS HEPÁTICA