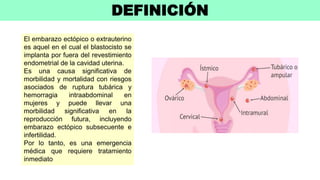
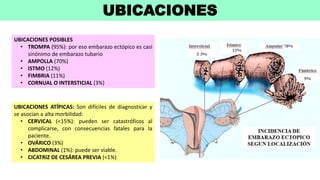
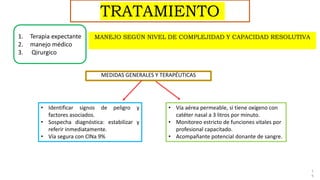
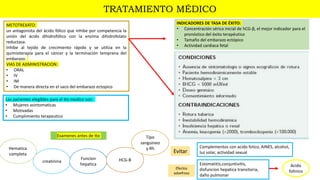
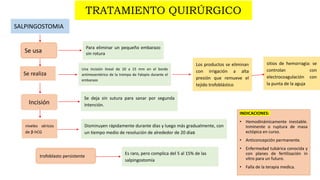
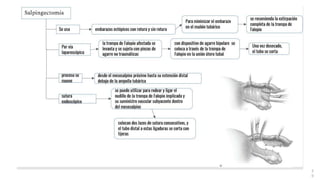
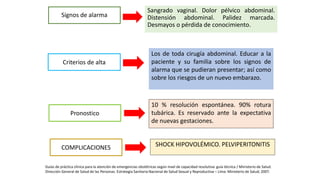
1) El embarazo ectópico ocurre cuando el blastocisto se implanta fuera del útero, generalmente en las trompas de Falopio, y representa una emergencia médica.
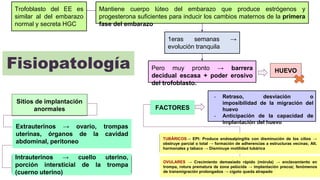
2) Los factores de riesgo incluyen infecciones de transmisión sexual, técnicas de reproducción asistida, antecedentes de enfermedad inflamatoria pélvica y uso de dispositivos intrauterinos.
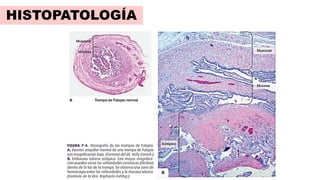
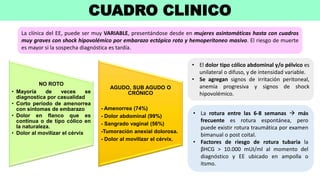
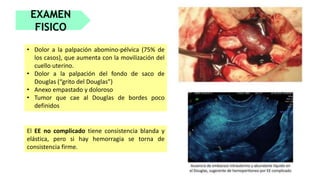
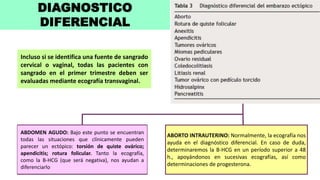
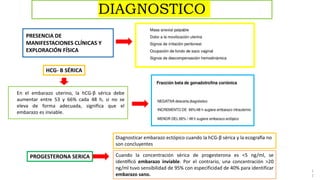
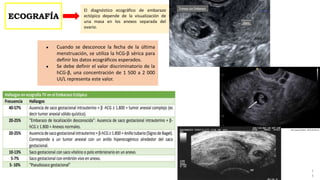
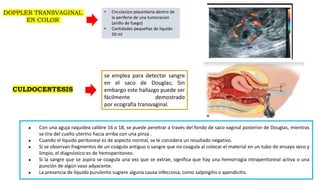
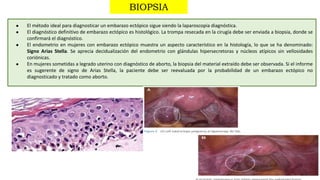
3) El diagnóstico se basa en la presencia de síntomas como dolor abdominal y sangrado vaginal, niveles sé