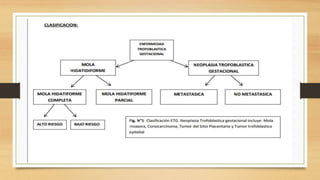
Este documento resume la enfermedad trofoblástica gestacional, incluyendo la mola hidatiforme completa y parcial, coriocarcinoma, tumor del sitio placentario y tumor trofoblástico gestacional. Describe las causas, patología, presentación clínica, diagnóstico y tratamiento de cada condición. La enfermedad trofoblástica gestacional es una complicación poco común caracterizada por la proliferación anormal del tejido trofoblástico que requiere diagnóstico histológico y trat