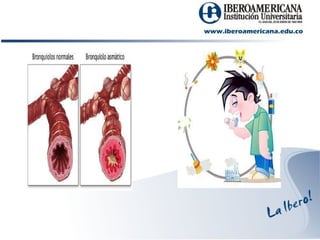
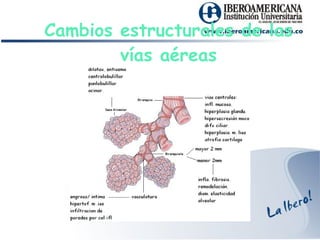
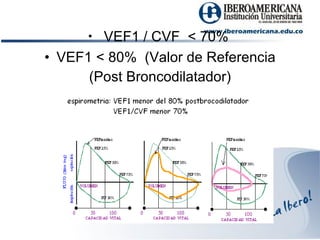
La disfunción pulmonar obstructiva se caracteriza por la obstrucción del flujo aéreo en las vías respiratorias. Incluye condiciones como el asma y la enfermedad pulmonar obstructiva crónica (EPOC). El asma es una enfermedad inflamatoria de las vías aéreas, mientras que la EPOC se debe a la exposición a partículas dañinas y gases, lo que causa una obstrucción e inflamación irreversible. Los síntomas incluyen tos, expectoración y disnea. El diagnóstico se bas