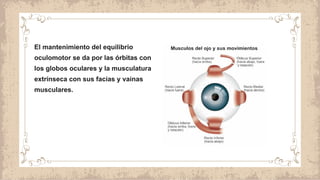
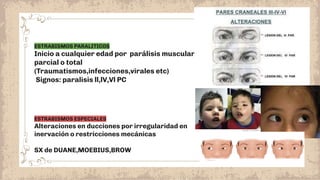
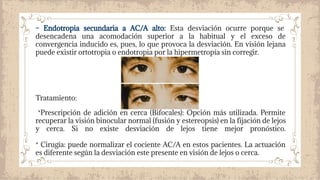
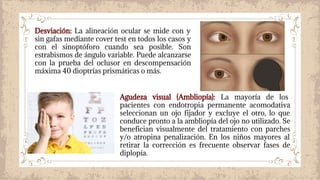
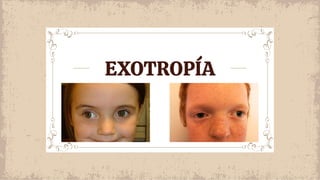
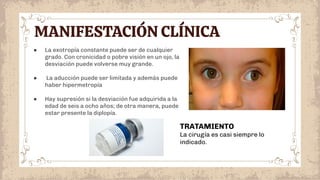
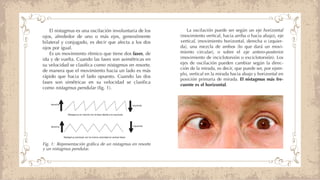
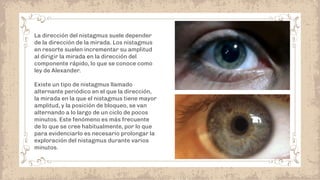
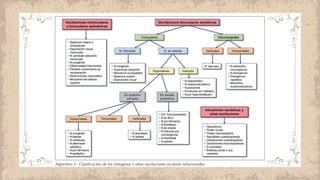
Este documento proporciona información sobre el estrabismo. Define el estrabismo como cualquier desviación del alineamiento ocular perfecto. Luego clasifica los diferentes tipos de estrabismo, incluyendo endotropia, exotropia, estrabismos verticales, paralíticos y especiales. Para cada tipo describe sus causas, síntomas, diagnóstico y tratamiento. El documento ofrece detalles sobre las características clínicas y el manejo de diferentes condiciones como la endotropia acomodativa, la exotropia intermitente y constante