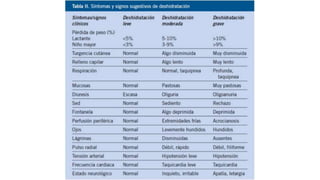
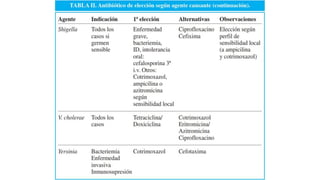
La gastroenteritis aguda es una infección del tracto gastrointestinal que causa diarrea, náuseas, vómitos y dolor abdominal. Es más común en niños menores de 2 años y suele resolverse en menos de 14 días. Los principales agentes causantes son virus como el rotavirus. El tratamiento se enfoca en la rehidratación y alimentación del paciente.




































![Bibliografía
1-Martín C, Avilés B, González Montero R. Gastroenteritis aguda [Internet]. Available from:
https://www.aeped.es/sites/default/files/documentos/gea.pdf
2-Gastroenteritis aguda [Internet]. Pediatriaintegral.es. 2015 [cited 2021 Sep 19]. Available from:
https://www.pediatriaintegral.es/publicacion-2015-01/gastroenteritis-aguda/
3-Gastroenteritis aguda [Internet]. Pediatriaintegral.es. 2019 [cited 2021 Sep 19]. Available from:
https://www.pediatriaintegral.es/publicacion-2019-10/gastroenteritis-aguda-2/](https://image.slidesharecdn.com/gastroenteritisaguda-230719233847-ab5c42bb/85/Gastroenteritis-aguda-pptx-39-320.jpg)