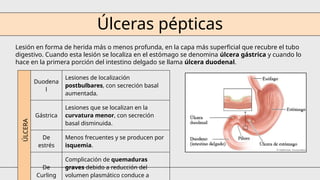
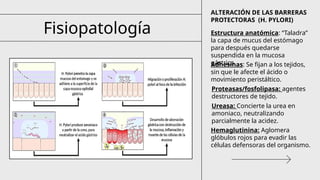
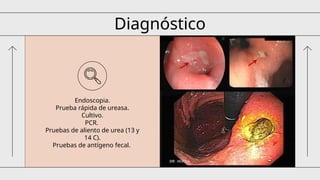
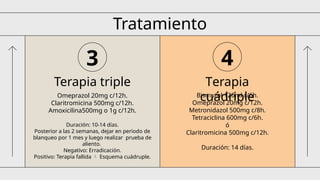
El documento aborda las enfermedades ácido-pépticas y su etiología, incluyendo esofagitis, gastritis y úlceras, así como sus métodos de diagnóstico y tratamiento, destacando la terapia triple y cuádruple para la erradicación del Helicobacter pylori. También se examinan las hemorragias digestivas, su clasificación, diagnóstico y manejo, junto con tratamientos endoscópicos y quirúrgicos, así como las complicaciones asociadas. Se detallan las indicaciones para colonoscopias y otros procedimientos que ayudan a determinar el origen del sangrado digestivo.