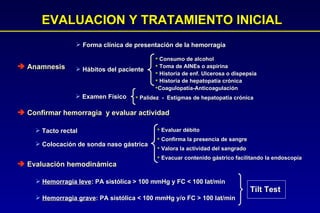
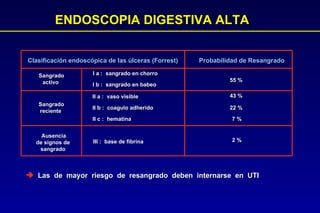
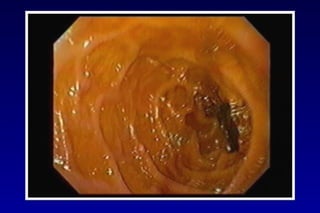
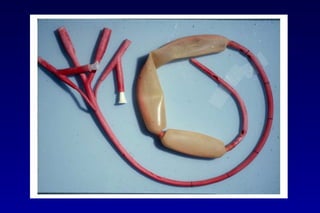
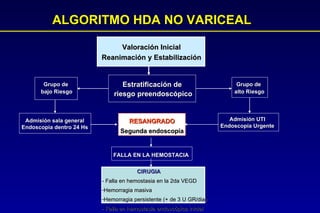
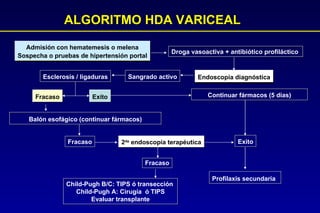
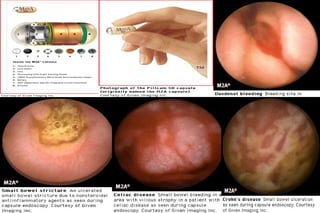
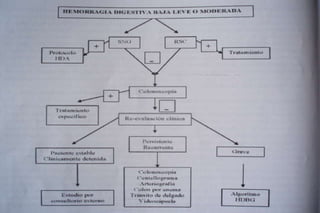
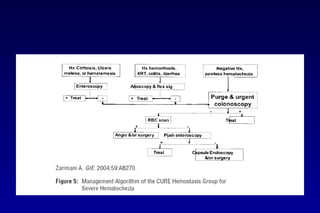
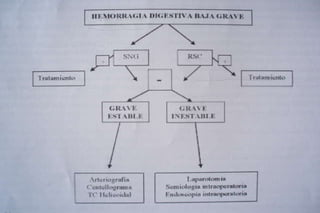
Este documento trata sobre la hemorragia digestiva alta. Explica que la hemorragia digestiva alta se origina por encima del ángulo de Treitz y puede manifestarse como hematemesis, melena o hematoquezia. Detalla los pasos de la evaluación y tratamiento inicial como la anamnesis, examen físico y estudios de laboratorio. Luego describe las opciones de tratamiento endoscópico como inyección, métodos térmicos, clips y bandas elásticas. Finalmente, explica factores pronósticos como la clasificación de Rockall