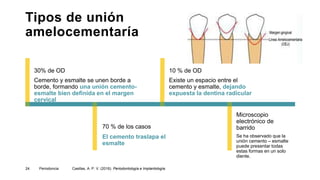
Este documento describe las características del ligamento periodontal y el cemento radicular. En menos de 3 oraciones, resume lo siguiente:
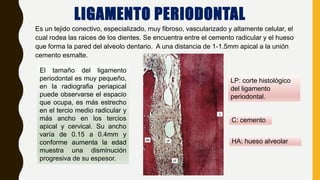
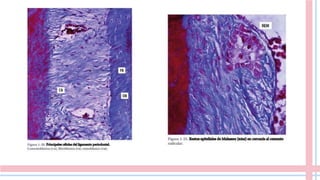
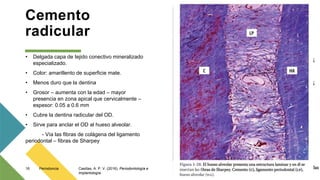
El ligamento periodontal es un tejido conectivo especializado que conecta la raíz dental con el hueso alveolar. Contiene diferentes tipos de células y fibras que cumplen funciones como mantener la posición de los dientes, sensorialidad y remodelación de tejidos. El cemento radicular es una capa mineralizada que recubre la raíz dental y permite el anclaje de esta al hueso