Medicamentos pediatría.docx
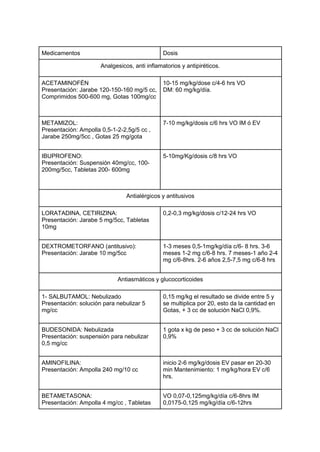
- 1. Medicamentos Dosis Analgesicos, anti inflamatorios y antipiréticos. ACETAMINOFÉN Presentación: Jarabe 120-150-160 mg/5 cc, Comprimidos 500-600 mg, Gotas 100mg/cc 10-15 mg/kg/dose c/4-6 hrs VO DM: 60 mg/kg/día. METAMIZOL: Presentación: Ampolla 0,5-1-2-2,5g/5 cc , Jarabe 250mg/5cc , Gotas 25 mg/gota 7-10 mg/kg/dosis c/6 hrs VO IM ó EV IBUPROFENO: Presentación: Suspensión 40mg/cc, 100- 200mg/5cc, Tabletas 200- 600mg 5-10mg/Kg/dosis c/8 hrs VO Antialérgicos y antitusivos LORATADINA, CETIRIZINA: Presentación: Jarabe 5 mg/5cc, Tabletas 10mg 0,2-0,3 mg/kg/dosis c/12-24 hrs VO DEXTROMETORFANO (antitusivo): Presentación: Jarabe 10 mg/5cc 1-3 meses 0,5-1mg/kg/día c/6- 8 hrs. 3-6 meses 1-2 mg c/6-8 hrs. 7 meses-1 año 2-4 mg c/6-8hrs. 2-6 años 2,5-7,5 mg c/6-8 hrs Antiasmáticos y glucocorticoides 1- SALBUTAMOL: Nebulizado Presentación: solución para nebulizar 5 mg/cc 0,15 mg/kg el resultado se divide entre 5 y se multiplica por 20, esto da la cantidad en Gotas, + 3 cc de solución NaCl 0,9%. BUDESONIDA: Nebulizada Presentación: suspensión para nebulizar 0,5 mg/cc 1 gota x kg de peso + 3 cc de solución NaCl 0,9% AMINOFILINA: Presentación: Ampolla 240 mg/10 cc inicio 2-6 mg/kg/dosis EV pasar en 20-30 min Mantenimiento: 1 mg/kg/hora EV c/6 hrs. BETAMETASONA: Presentación: Ampolla 4 mg/cc , Tabletas VO 0,07-0,125mg/kg/día c/6-8hrs IM 0,0175-0,125 mg/kg/día c/6-12hrs
- 2. 0,5-2mg HIDROCORTISONA: Presentación: Ampolla 100 mg/2 cc y 500 mg/4cc dosis de ataque: 5mg/kg/dosis STAT EV. Dosis mantenimiento: 3 mg/kg/dosis EV c/6-8 hrs Aparato digestivo ONDANSETRÓN: Prevención de náuseas y vómitos postoperatorios: Presentación: Ampolla 8mg/4ml , Comprimidos 4-8mg Niños ≥ 2 años y 40 kg de peso: EV 0,1 mg/kg/dosis. Niños ≥ 40 kg de peso: EV 4 mg/dosis METOCLOPRAMIDA: Presentación: Ampolla 10 mg/2 cc, Suspensión 1 mg/cc 0,4-0,6 mg/kg/día c/6-8hrs VO ó IM OMEPRAZOL: Presentación: Ampolla 40 mg/10 cc 1-2mg/kg/día OD EV RANITIDINA: Presentación: Ampolla 50 mg/2 cc, Jarabe 75 mg/5cc 2-4 mg/kg/día c/12 hrs VO ó c/6-8 hrs EV. Anticonvulsivos DIAZEPAM: Presentación: Ampolla 5 mg/5cc, Tabletas 10mg 0,3 mg/kg/dosis EV ó IM (máximo 10 mg dosis) FENITOÍNA: Presentación: Ampolla: 50mg/cc, Jarabe 125 mg/5 cc impregnación 10-20 mg/kg EV + 50 cc de solución NaCl 0,9%. Mantenimiento: 2- 4mg/kg/dosis c/12 hrs VO FENOBARBITAL: Presentación: Ampolla 40-200 mg/cc, Tabletas 10-50-100mg 3-4mg/kg/día VO. Penicilinas PENICILINA G CRISTALINA: Presentación: Ampolla 1000.000 U 100.000-250.000 U/kg/día c/4-6 hrs EV
- 3. PENICILINA G PROCAÍNICA: Presentación: Ampolla 400.000-1000.000 U 25.000-50.000 U/kg/día c/12-24 hrs IM PENICILINA G BENZATÍNICA: Presentación: Ampolla 1200.000 – 2400.000 U (diluir en 3cc) -4g 25.000-50.000 U/kg/Dosis única IM AMOXICILINA: Presentación: suspensión 125-250-500-700 mg/5cc, Tabletas 500 mg, Gotas 100mg/cc 80-120 mg/kg/día c/8 hrs VO AMOXICILINA + ÁC.CLAVULÁNICO: Presentación: suspensión 125-250mg/5cc 80-120 mg/kg/día c/8 hrs VO AMPICILINA/SULBACTAM: Presentación: Suspensión 1,5-3-6g/60cc , Cápsulas 250-500mg-1g , Tabletas 375- 750mg 50-100 mg/kg/día c/8 hrs VO ó 100-200mg/kg/día c/6 hrs EV. OXACILINA: Presentación: Ampolla 1-2 50-100 mg/kg/día c/6 hrs VO ó 150-200 mg/kg/dosis c/4- 6 hrs EV Cefalosporinas 1- CEFALEXINA: Presentación: Suspensión 250mg/5cc , Tabletas 500mg- 1g 25-100 mg/kg/día c/6-8 hrs VO CEFAZOLINA: Presentación: Ampolla 500mg- 1g 50-100 mg/kg/día IM ó EV c/8hrs CEFALOTINA: Presentación: Ampolla 1gr 75-150 mg/kg/día EV c/4-6 hrs CEFADROXILO: Presentación: Suspensión 250-500 mg/5cc , Tabletas 500mg-1g 25-50 mg/kg/día VO ó IM c/12 hrs CEFTRIAXONA: Presentación: Ampolla 250-500mg – 1g. DM 4gr 50-75mg/kg/día EV ó IM c/12 hrs
- 4. CEFOTAXIMA: Presentación: Ampolla 1g 150-300 mg/kg/día EV ó IM c/6-8 hrs CEFIXIMA: Presentación: Suspensión 100 mg/5cc , Tabletas 400mg 8mg/kg/día OD VO CEFTIBUTEN: Presentación: Suspensión 180 mg/5cc , Cápsulas 400mg 9 mg/kg/día OD VO CEFEPIME: Presentación: Ampolla 1-2g 150-200mg/kg/día EV ó IM c/8rs Glucopéptidos VANCOMICINA: Presentación: Ampolla 500mg/10cc 40-60 mg/kg/día c/6-8 hrs EV TEICOPLANINA: Presentación: Ampolla 100-200-400 mg inicio 10 mg/kg/día c/12 hrs EV ó IM por 3 dosis, Luego 8 mg/kg/dosis c/24 hrs EV ó IM BACITRACINA: ungüento, aplicación tópica. Carbapenems ERTAPENEM : Presentación Vial 1 g. 30 mg/kg/día c/12 horas EV ó IM (dosis máxima 1 g/día). Se indica c/24 horas en mayores de años MEROPENEM: Presentación: Vial 500 mg y 1 g 60 mg/kg/día c/8 horas EV (dosis máxima 6 g/día). En meningitis e infecciones por P. aeruginosa 120 mg/kg/día c/8 horas. IMIPENEM/CILASTATINA: Presentación: Vial 500 mg 60-100 mg/kg/día c/6-8 horas EV ó IM (dosis máxima 4g/día). Quinolonas CIPROFLOXACINA: Presentación: Comprimidos 250 – 500 – 20–30 mg/Kg/Día VO c/6-8 horas (Dosis máxima 1,5 g/Día) ó 15-20 mg/Kg/Día EV
- 5. 750 mg. Suspensión 250 mg y 500 mg/5 ml. Solución de infusión 100 mg/50 ml, 200 mg/100 ml y 400 mg/200 ml Ampolla: 100 mg/10 ml. c/12 horas (Dosis máxima 0,8 g/Día) Infección severa: 20-30 mg/Kg/Día EV c/8- 12 horas. 2- LEVOFLOXACINA: Presentación: Tabletas 500 mg – 750 mg. Solución inyectable 500 mg – 750 mg. Gotas oftálmicas al 0,5 % Niños 5 años: 20 mg/Kg/Día c/12 horas (Dosis máxima 500 mg/Día). Niños > 5 años: 10 mg/Kg/Día VO/EV c/24 horas (Dosis máxima 500 mg/Día). LOMEFLOXACINA: Presentación: Solución oftálmica. Conjuntivitis bacteriana: 1 gota en cada ojo 2 o 3 veces al día por 7 a 10 días. NORFLOXACINA: Presentación: Tabletas 400 mg. Niños > 12 años: 15 mg/Kg/Día VO c/12 horas (Dosis máxima 400 mg/Día) OFLOXACINA: Presentación: Comprimidos 200 mg. Solución oftálmica 0,3%. Solución ótica 0,3%. Otitis: 5 –10 gotas c/12 horas. Conjuntivitis: 1 –2 gotas en cada ojo c/30 minutos por 2 días, luego C/1-6 horas por 5 días. Tetraciclinas DOXICICLINA: Presentación: Tabletas 100 mg. Niños > 8 años: 2-5 mg/Kg/Día VO c/12 horas. Profilaxis cólera: 300 mg VO dosis única. Antimalárico: 1,6 mg/Kg/Día por 5 días. Enfermedad de Lyme y Chlamydia: 100 mg VO c/12 horas. MINOCICLINA: Presentación: Cápsulas 50 mg y 100 mg. Niños > 8 años: 4 mg/Kg/Día VO c/12 horas. Macrólidos AZITROMICINA: Presentación: Suspensión 200 mg/5 cc y tabletas 500 mg 10 mg/kg/día c/24 horas (dosis máxima 1 g/día). VO ó EV. CLARITROMICINA: Presentación: Tabletas 250-500 mg, suspensión 250 mg/5 cc y ampollas de 500 mg/10 cc. 15 mg/kg/día c/12 horas (dosis máxima 1 g/día) VO ó EV. ERITROMICINA: Presentación: Tabletas 500 mg y VO 30-50 mg/kg/día c/6-8 horas (dosis máxima 2 g/día). EV 15-50 mg/kg/día c/6
- 6. suspensión 250 mg/5 cc hrs (dosis máxima 4g/día). Aminoglucósidos GENTAMICINA: Presentación: Ampolla 40 mg/cc EV/IM 5-7 mg/kg/día c/8 horas (dosis máxima 500 mg/día). Antiparasitarios ALBENDAZOL: Dosis por patología: Presentación: Eskazole comp 400 mg. Comp 200 mg y Susp Oral 20 mg / ml Neurocisticercosis: 15 mg/kg/día (máx 800 /mg/día) BOD. Duración: 7 -30 días. Trichuriasis: 400 mg dosis única y repetir en 15 días. Estrongiloidiasis: 200 – 400 mg/12 horas de 3 – 5 días. Repetir el ciclo mensualmente durante 3 meses. Toxocariasis: 400 mg cada 12 horas por 5 días. Ascariasis: De 1 a 2 años: 200 mg dosis única Mayor a 2 años: 400 mg dosis única Oxiuriasis: 400 mg dosis única. Repetir a las 2 semanas. MEBENDAZOL: Presentación: Suspensión 100 mg/ 5 ml y como 100 mg. pág 19 Ascaridiasis, trichuriasis, anquilostomiasis; 100 - 200 mg/día. Cada 12 – 24 h por 3 días. Oxiuriasis: 100 mg dosis única y repetir a las 2 – 3 semanas. PAMOATO DE PIRANTEL: Presentación: Susp 250 mg/5ml y Comp masticables 250 mg. Ascaridiasis: > 6 meses: 10 – 11 mg/kg en dosis única. Repetir a las 2 semanas. Dosis máxima: 1g/dosis. Oxiuriasis: > 6 meses: 10 – 11 mg/kg en dosis única. Repetir a las 2 semanas. Dosis máxima: 1g/dosis. PIPERAZINA: Presentación: Jarabe 500 mg/ 5 ml Ascaridiasis: 75 mg/kg/día OD durante dos días. Dosis máxima diaria de 3.5 gr. Oxiuriasis: 75 mg/kg/día OD durante 7 días. Dosis máxima diaria de 2,5 gr. METRONIDAZOL: Presentación: Susp 125 mg/5 ml y Comp de 250 mg. 15 - 50 mg/kg/día. Cada 6 - 8 - 12 h por 5 – 7 días. Dosis máxima al día: 750 mg.
- 7. TINIDAZOL: Presentación: Comp de 500 mg. Amebiasis intestinal: 50-60 mg/kg/día. Dosis única durante 3 días. Dosis máxima diaria: 2 gr. Amebiasis hepática: 50-60 mg/kg/día. Dosis única durante 5 días. NITAZOXANIDA: Presentación: Susp 100 mg/5 mL. 1 a 3 años: 5 ml (100 mg) c/12 hrs, por 3 días. 4 a 11 años: 10 ml (200 mg) c/12 hrs, durante 3 días. 12 a 15 años: 15 ml (300 mg) cada 12 horas, durante 3 días. Antimicóticos ANFOTERICINA B/DESOXICOLATO: Presentación: Ampollas 50 mg/10 cc Dosis de inicio: 0,1 – 0,4 mg/Kg/Día EV a pasar en 2 a 6 horas, con un incremento de 0,1 mg/Kg c/3 días. Dosis de mantenimiento: 0,25 – 1 mg/Kg/Día EV a pasar en 2 a 6 horas. CLOTRIMAZOL: Presentación: Crema, solución, spray y polvo. Aplicar tópicamente 2 – 3 veces al día. FLUCONAZOL: Presentación: Cápsulas 150 y 200 mg, Vial 2 mg/cc, Suspensión 200 mg/5 cc y 50 mg/5 cc. Candidiasis orofaríngea: 6 mg/Kg el primer día seguido de 3 mg/Kg/Día. Duración mínima: 14 días. Candidiasis sistémica: 6 - 12 mg/Kg/Día. Duración mínima: 28 días. KETOCONAZOL: Presentación: Tabletas 200mg, Suspensión 20 mg/cc, Champú, Loción y Crema. Tópica: aplicar durante 3 – 5 minutos y lavar. VO: 3 – 5 mg/Kg c/24 horas. NISTATINA: Presentación: Suspensión 100.000 UI/cc y Crema. Tópico bucal: 400.000 - 600.000 UI c/6 horas VO. Tópico dermatológico: 1 aplicación cada 6 – 12 horas hasta 2 – 3 días después de remisión de síntomas. Ficha técnica de Varicela Definición
- 8. Epidemiología Es muy contagiosa, causada por el herpesvirus con predominancia en escolares menores de 10 años en México con incidencia <1 año. Se transmite por vía aérea y por contacto directo a través de gotas de saliva de un paciente infectado, sin descartar manos o vestimentas. Se ha comprobado transmisión al recibir sangre del donador en periodo de incubación. manifestaciones clínicas Pródromos: fiebre y malestar general, con síntomas catarrales leves. • Exantema: lesiones pruriginosas a modo de brotes con una secuencia típica: máculas → pápulas eritematosas → vesículas blanquecinas no umbilicadas → tras 24 h se enturbian convirtiéndose en pústulas → tras su ruptura se convierten en costras. Se inicia en el tórax y desde allí se extiende a cara, cuero cabelludo, zonas de presión (predominantes) siendo rara la afectación distal. También afecta mucosas oral y genital. Suele acompañarse de adenopatías generalizadas (MIR). Hay algunos tipos especiales de varicela que se manifiestan en condiciones concretas: • Hemorrágica: asociada a trombopenia. • Bullosa: en menores de 2 años con lesiones confluentes y aparición de ampollas. Es poco frecuente. complicaciones Sobreinfección bacteriana de las lesiones (la más frecuente): S. pyogenes (cutánea o neumonía) o S. aureus. • Neumonía varicelosa: recuperación clínica rápida y radiológica más tardía (típica de adultos). • Encefalitis postinfecciosa: afectación cerebelosa (en este caso mejor pronóstico). • Síndrome de Reye: si se ha asociado tratamiento con ácido acetil salicílico. diagnóstico Clínico Confirmación con tinción de Tzanck, inmunofluorescencia directa y cultivo viral diagnóstico diferencial tratamiento Sintomático Medidas generales: Reposo, control de
- 9. fiebre y dolor - paracetamol 10 a 15 mg/kg/dosis c/6-8 hrs. Control de prurito, baño diario + antihistamínicos Antiviral - Aciclovir En las primeras 24 hrs del exantema - RN, Adolescentes, Adultos e Inmunodeprimidos. *20 mg/kg/dosis c/6 hrs por 5 días. VO. DM: 800 mg/dosis - NIÑOS *800MG 5 dosis al día, por 5 días VO. DM: 4 gr. - ADULTOS Pronóstico aislamiento Ficha técnica de Rubéola Definición enfermedad infecciosa aguda de etiología viral Epidemiología la posibilidad teratogénica durante el primer trimestre de gestación. Adquirida después del nacimiento es habitualmente benigna. Mayor incidencia en edad escolar, 90% de los adultos poseen Ab séricos, que confieren inmunidad. manifestaciones clínicas fiebre, CI conjuntivitis, tos, linfa denotativa y exantema maculopapular de tres días de duración complicaciones La infección fetal incluye anomalías oculares, entre ellas: cataratas, microftalmia, retinopatía, glaucoma. Anomalías cardiovasculares como CIV, PCA y estenosis pulmonar, sordera. Alteraciones cerebrales, como, microcefalia integrando el síndrome de rubéola congénita, cuando se encuentra junto a las cataratas. Artritis, encefalitis, púrpura trombocitopenia. diagnóstico los pocos o nulos síntomas prodrómicos, la rápida diseminación del exantema y su desaparición, de manera usual al tercer día, ayudan a distinguirla de otras enfermedades eruptivas. Entre las pruebas diagnósticas, están el
- 10. aislamiento del virus de diferentes tejidos y pruebas serológicas, neutralización del complemento, inhibición de la hemaglutinación, diagnóstico diferencial fiebre escarlatina, rubéola infantil, mononucleosis infecciosa, infecciones por enterovirus con exantema y erupciones por fármacos. tratamiento acetaminofén 10 a 15 mg/kg de peso cada 4 a 6 horas VO o VR Ibuprofeno 6 a 8 mg/kg de peso cada 6 a 8 horas VO. pronóstico aislamiento Ficha técnica de Sarampión Definición infección aguda predominante en la infancia por un virus muy contagioso Epidemiología Afecta a preescolares y escolares manifestaciones clínicas tos coriza, conjuntivitis Fiebre, exantema patognomónico y exantema morbiliforme característico El periodo de contagio va del quinto día de incubación hasta los cuatro primeros días posteriores a la aparición del exantema. El paciente inicia con fiebre de remisión intermedia, ataque al estado general, catarro óculo nasal, tos y dos o tres días después aparece enantema con puntos de color blanco grisáceo de uno a 2 mm rodeado de eritema, algunas veces hemorrágico en la cara interna de las mejillas, a la altura del segundo molar, aumentando con rapidez el número, y llegan a ser confluentes de manera habitual desaparecen en 12 a 18 horas. Después de cuatro a seis días pase pasa a la fase eruptiva que aparece al tercer día y cambia de color al cuarto día, de apariencia pardusca, que no se borra a la presión y presenta descamación fina no apreciable en palmas y plantas, puede persistir en extremidades, después de desaparecer de la cara
- 11. complicaciones La bronconeumonía es una de las complicaciones más frecuentes con alta morbilidad, es el resultado de la extensión de fenómenos inflamatorios, invasión bacteriana o mixta. Otitis media laringitis y Laringotraqueítis obstructiva que pueden dar cuadro de insuficiencia respiratoria grave. La meningoencefalitis se presenta en escolares y su pronóstico es grave, sufren secuelas de retraso mental, convulsiones recurrentes, trastornos de conducta, entre otras manifestaciones de lesión cerebral. El sarampión aumenta la morbilidad y la mortalidad de la tuberculosis, tiene acción nociva durante el embarazo ya que cruza la barrera placentaria e incrementa el riesgo de aborto o de parto pretérmino. , entre otras manifestaciones de lesión cerebral. El sarampión aumenta la morbilidad y la mortalidad de la tuberculosis, tiene acción nociva durante el embarazo ya que cruza la barrera placentaria e incrementa el riesgo de aborto o de parto pretérmino. Otras complicaciones incluyen mastoiditis, panencefalitis esclerosantes subaguda ah, ulceración corneal, sepsis y púrpura. diagnóstico El diagnóstico es esencialmente clínico, Comodato prodrómico se utiliza el signo de Koplik y rara vez requiere confirmación de laboratorio. diagnóstico diferencial tratamiento sintomático, la 11 y la Unicef recomiendan administrar vitamina a En dosis única de 200,000 U internacionales en niños mayores de un año de edad y 100,000 U internacionales en niños de seis meses a un año vía oral,todos los niños diagnosticados con sarampión ya que reduce la morbilidad morbi mortalidad pronóstico Si la enfermedad se adquiere en una gran población susceptible, los resultados pueden ser desastrosos cómo le fue a finales de 1980 e inicios de 1990. Y final
- 12. aislamiento Ficha técnica de Eritema infeccioso o Megaloeritema/Quinta enfermedad Definición Epidemiología Aparece entre los 5-15 años, con un período de contagio máximo antes del exantema. También afecta adultos de edad geriátrica. manifestaciones clínicas • Incubación: variable, de 4 a 28 días. • Pródromos: febrícula, cefalea, síntomas de infección de vía aérea superior. • Exantema febril que evoluciona en tres etapas: eritema lívido en mejillas (aspecto abofeteado), exantema maculo- papuloso escasamente pruriginoso, localizado en tronco y miembros, respetando palmas y plantas y posterior aclara- miento de las lesiones, dándoles un aspecto reticulado sin descamación. Suele durar varios días pero puede reaparecer con el ejercicio, baño caliente, rascado o estrés. complicaciones • Artritis y artralgias de grandes y pequeñas articulaciones, más frecuentes en mujeres. Pueden cronificarse (típico en adultos). • Abortos, hydrops neonatal o mortinatos. • Aplasia medular grave en pacientes con anemias hemolíticas crónicas (talasemia, drepanocitosis, esferocitosis). • Cronificación en inmunodeprimidos. • Hidropesía fetal en embarazadas. diagnóstico Clínico Confirmación con pruebas serológicas para identificar Ab y PCR para detección viral de DNA diagnóstico diferencial tratamiento Sintomático Medidas generales, reposo, control de fiebre - medios físicos y paracetamol. El exantema se autolimita pronóstico aislamiento Ficha técnica de Roséola o exantema súbito/sexta enfermedad
- 13. Definición Epidemiología Enfermedad benigna común en la infancia, más común en lactantes <2 años. manifestaciones clínicas fiebre en periodos de 3 a 4 días, cede por crisis que coincide con exantema generalizado multiforme que se desvanece en un par de días que no provoca pigmentación ni descamación de la piel Frecuente que se anuncie con una convulsión complicaciones Convulsión febril (MIR). • Púrpura trombopénica idiopática. • Invaginaciones. • Esclerosis múltiple. • Pitiriasis rosada (el tipo 7) diagnóstico Clínico. Es posible realizar confirmación serológica en caso de duda y PCR. diagnóstico diferencial tratamiento Sintomático. Medidas generales - reposo, control de fiebre. Paracetamol 10 - 15 mg/kg/dosis c/6-8 hrs. Ganciclovir y Foscarnet en inmunodeficientes (igual que con el CMV). pronóstico es Benigno aislamiento no requiere aislamiento Ficha técnica de Síndrome de Kawasaki Definición Es una vasculitis necrotizante de mediano y pequeño vaso (arteriolas, vénulas y capilares), que afecta de manera casi constante a las arterias coronarias, produciendo de forma tardía si no se trata aneurismas múltiples (en “cuentas de rosario”). Epidemiología Menores de 5 años, con predominio en varones. Más frecuente en Japón. Es la causa más frecuente de cardiopatía adquirida en los niños. manifestaciones clínicas Fiebre elevada >5 días que responde mal a
- 14. antitérmicos (actualmente este criterio es más laxo y no es necesario que la fiebre sea de 5 días de evolución si cumplen el resto de criterios). - Conjuntivitis bilateral no purulenta. - Afectación mucosa orofaríngea, con labios eritematosos, secos y agrietados, lengua en fresa. - Adenopatía cervical >1.5 cm, unilateral, no dolorosa ni supurativa. - Exantema variable, no vesicular, de inicio en tronco. - Edema y/o eritema de manos y pies en fase aguda, o des- Camación periungueal en fase tardía. complicaciones Afectación cardíaca en forma de vasculitis coronaria con formación de aneurismas. Se produce de manera tardía. A largo plazo puede complicarse con trombosis o estenosis arterial coronaria, IAM, rotura del aneurisma, pericarditis, miocarditis, endocarditis, insuficiencia cardíaca y arritmias, que pueden causar la muerte. Dada su gravedad, cada vez cobra más importancia el diagnóstico y tratamiento precoz de la enfermedad de Kawasaki, por lo que ante una alta sospecha, aunque no se cumplan todos los criterios diagnósticos, está indicado el tratamiento. diagnóstico Clínico: fiebre y 4 o más de los otros criterios. • Analítico: leucocitosis con desviación izquierda, trombocitosis, anemia, aumento de la VSG y PCR, proteinuria leve, piu- ria, pleocitosis en LCR. Los ANA y el factor reumatoide son negativos y el complemento suele ser normal. Bilirrubina y transaminasas ligeramente elevadas. • Ecocardiografía bidimensional: útil para el diagnóstico de afectación cardíaca, que confirma el diagnóstico de enfermedad de Kawasaki. Es obligatorio realizarla en el momento del diagnóstico y a las dos semanas. • Biopsia: infiltrados inflamatorios en la media e íntima de arterias de mediano calibre (coronarias) con obstrucción por trombos plaquetarios. Hay que diferenciarlo de la PAN infantil. diagnóstico diferencial
- 15. tratamiento Gammaglobulina i.v.: hace desaparecer la fiebre y previene la formación de aneurismas, si se administra en los 10 primeros días. • Salicilatos a dosis antiinflamatorias en la fase febril y a dosis antiagregantes durante 6-8 semanas (si no hay lesiones coronarias) o hasta la desaparición de las lesiones coronarias. • Heparina y/o dicumarínicos, si hay aneurismas grandes o múltiples. • Corticoides: en casos refractarios a tratamiento con gammaglobulina y salicilatos. • Infliximab: en casos refractarios a los anteriores fármacos. pronóstico Favorable si no hay afectación cardíaca. Mortalidad relacionada con afectación coronaria. Los aneurismas suelen desaparecer a los 2 años en un 50% de los casos. aislamiento Ficha técnica de enfermedad Pie-Mano-Boca Definición Epidemiología Causado por Coxsackievirus A16, con mayor incidencia en niños de 6 meses a 13 años. Incidencia estacional en invierno y verano. Transmisión vía fecal oral, contacto directo con fomites. Periodo de incubación 3-7 días Periodo de contagio 1° semana y se excreta durante varias semanas por heces. manifestaciones clínicas Pródromos de 2-4 días con fiebre bajo grado, anorexia, odinofagia y dolor abdominal. Exantema vesicular ovalado de 2-3 mm de diámetro, rodeadas de halo eritematoso en palmas, plantas, dorso palmar e interdigital y enantema en mucosa oral. Que desaparece en 5-10 días. complicaciones Deshidratación por úlceras orales Coxsackievirus Miocarditis Neumonitis
- 16. Edema pulmonar diagnóstico Clínico Confirmado por pruebas serológicas, aislamiento viral, PCR. diagnóstico diferencial tratamiento Sintomático Medidas generales Evitar consumo de irritantes, ácidos, picantes, condimentados. Paracetamol o ibuprofeno. Enjuagues bucales a base de gel de hidróxido de aluminio y magnesio. pronóstico aislamiento Cuadro comparativo de ictericia por lactancia materna ictericia fisiológica ictericia patológica Tipo de bilirrubina Indirecta Duración de ictericia Aparece 2-3 días, desaparece 4-5 días. Nivel sérico 10-12 mg/dl. Ejemplos Lactancia materna, inmadurez hepática Bibliografía