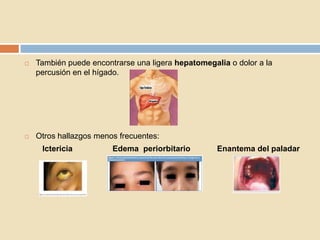
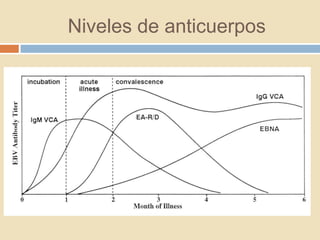
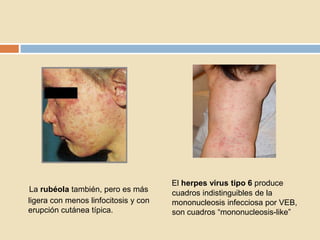
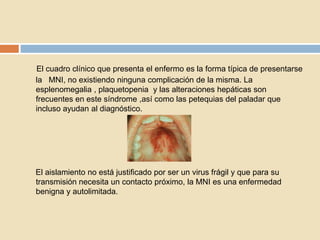
Este documento describe la mononucleosis infecciosa causada por el virus de Epstein-Barr. El virus infecta principalmente las células nasofaríngeas y linfocitos B, causando síntomas como fiebre, dolor de garganta, fatiga, adenopatías y esplenomegalia. El diagnóstico se realiza mediante la detección de anticuerpos heterófilos o anticuerpos contra antígenos del virus de Epstein-Barr.