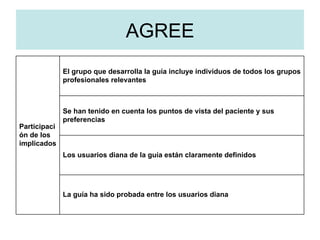
Este documento discute los protocolos y guías de práctica clínica. Explica que su objetivo es mejorar la calidad de la atención mediante la normalización de las actuaciones clínicas basadas en la evidencia. También describe las características que debe tener un buen protocolo, como validez, fiabilidad, claridad y actualización periódica. Finalmente, resume las fases para elaborar un protocolo, que incluyen la preparación, desarrollo del documento, análisis crítico y difusión.