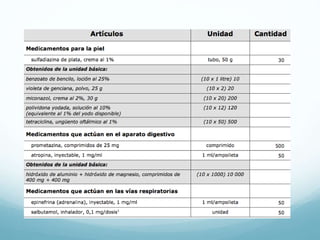
El documento resume las diferencias entre urgencias y emergencias odontológicas, incluyendo que las emergencias representan un peligro de muerte inminente mientras que las urgencias no. También describe factores de riesgo, la cadena de supervivencia, protocolos para emergencias como sincopes, crisis hipertensivas, shock anafiláctico y hipoglicémico.