SUPERVIVENCIA INFANTIL, USAID, HUEHUETENANGO, 2011-2015
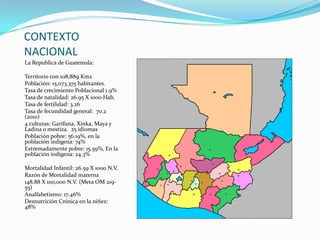
- 1. CONTEXTO NACIONAL La Republica de Guatemala: Territorio con 108,889 Km2 Población: 15,073,375 habitantes. Tasa de crecimiento Poblacional 1.9% Tasa de natalidad: 26.95 X 1000 Hab. Tasa de fertilidad: 3.26 Tasa de fecundidad general: 70.2 (2010) 4 culturas: Garífuna, Xinka, Maya y Ladina o mestiza. 25 idiomas Población pobre: 56.19%, en la población indígena: 74% Extremadamente pobre: 15.59%, En la población indígena: 24.3% Mortalidad Infantil: 26.59 X 1000 N.V. Razón de Mortalidad materna 148.88 X 100,000 N.V. (Meta OM 219- 55) Analfabetismo: 17.46% Desnutrición Crónica en la niñez: 48%
- 2. CONTEXTO DEPARTAMENTAL Departamento de Huehuetenango: Territorio con 7,400 Km2 Población: 1,173,977 habitantes. Tasa de crecimiento Poblacional 2.8% Tasa de natalidad: 28 X 1000 Habitantes. Tasa de fertilidad: 4.1 X mujer edad F. 9 culturas: Akateko, Awakateko, Chuj, K’iche’, Mam, Popti’, Q’anjob’al, Tektiteko y Ladino o mestizo. 9 idiomas Población pobre: 71.3%, Población Indígena: 85% Extremadamente pobre: 22%, Población indígena 25%. Mortalidad Infantil: 37 X 1000 N.V. Razón de Mortalidad materna 230 X 100,000 N.V. (2011) Analfabetismo: 27% (2010) Desnutrición Crónica en la niñez: 69.5%
- 3. CONTEXTO DEL PROYECTO MUNICIPIOS DE SANTA EULALIA, SAN MIGUEL ACATAN Y SAN SEBASTIÁN COATAN: Territorio con 595 Km2 Población: 97,037 habitantes. Tasa de crecimiento Poblacional 2.8% Tasa de natalidad: 31.83 X 1000 Habitantes. Tasa de fecundidad: 95.81 X 1000 M. edad F. 3 culturas: Akateko, Chuj y Q’anjob’al. 4 idiomas Población pobre: 85%, Extremadamente pobre: 25%, Mortalidad Infantil: 20 X 1000 N.V. ? Razón de Mortalidad materna 677 X 100,000 N.V. (2010) 315 X 100,000 N.V. (2011) Analfabetismo: 42.1% (2010) Desnutrición Crónica en la niñez: 74.26% (SMA 80.9, SE 74.4 Y SSC 67.5)
- 10. PROYECTO DE SUPERVIVENCIA INFANTIL, CON LA METODOLOGIA DE BASE COMUNITARIA ORIENTADA AL IMPACTO, HUEHUETENANGO, GUATEMALA, USAID, 2011-2012 META E IMPACTO: MEJORAR LA SALUD, NUTRICION Y DISMINUIR LA MORTALIDAD DE NIÑOS MENORES DE CINCO AÑOS. OBJETIVO ESTRATEGICO: MEJORAR LA IMPLEMENTACIÓN E INNOVACIÓN EN ACCESO, COBERTURA, CALIDAD Y EL ALTO IMPACTO DE LAS INTERVENCIONES EN SALUD. RESULTADOS ESPERADOS: 1.- Incrementar el acceso y el alto impacto de las intervenciones basadas en la evidencia. (Recuperación nutricional, referencias de emergencias maternas) 2.- Servicios equitativos y proyectados a la población pobre y aislada (Grupos de cuidado y la implementación de la MBCOI). 3.- Aumentar la demanda de los servicios de salud (a través de la educación en salud y las visitas domiciliarias) 4.- Mejorar la calidad de los servicios de salud (a través de la evaluación continua de los servicios de salud) 5.- Mejorar la sostenibilidad de los servicios de salud ( a través de la movilización comunitaria, la capacitación continua, MBCOI Y GC)
- 11. PROYECTO DE SUPERVIVENCIA INFANTIL, CON LA METODOLOGIA DE BASE COMUNITARIA ORIENTADA AL IMPACTO, HUEHUETENANGO, GUATEMALA, USAID, 2011-2012 INTERVENCIONES ESPECIFICAS: MATERNO NEONATAL (35%) NUTRICIÓN (30%) CONTROL DE LA NEUMONIA (15%) CONTROL DE ENFERMEDAD DIARREICA (15%) INMUNIZACIONES (5%)
- 12. ATENCION MATERNO NEONATAL METAS: Aumentar el uso de los servicios de Cuidado prenatal (al menos cuatro visitas prenatales) al 50% de las mujeres que quedaron embarazadas durante la vigencia del proyecto. (9.8%) Aumentar en un 35% el número de mujeres cuyos partos son atendidos por proveedores capacitados en salud. (10.7%) Incrementar en un 50% el Cuidado Posparto en las mujeres que reciben atención posparto después de dos días de dar a luz. (19.2%) Aumentar en un 25% las madres que no están embarazadas que usan un método moderno para el espaciamiento entre el nacimiento de los niños. (31.4%)
- 13. NUTRICIÓN METAS: Disminuir en un 45% el porcentaje de niños de 0 a 23 meses que están por debajo del peso (con un peso de edad calificación Z <-2.0) (17.9%) (*33%) Aumentar en un 60% el porcentaje de niños que son amamantados exclusivamente hasta los 6 meses de edad. (77%) (*) Aumentar el conocimiento y prácticas apropiadas de alimentación complementaria, en un 60% de los niños de 6 a 23 meses de edad que reciben prácticas apropiadas de alimentación. (54.6%) Aumentar en un 50% el número de madres con niños de 0 a 23 meses de edad que reciben una alta dosis de vitamina A en los dos primeros meses después de dar a luz. (19.6%) Aumentar en un 85 % el número de niños de 6 a 35 meses de edad que reciben una alta dosis de vitamina A en cápsula durante los primeros 6 meses. (76.3%) Aumentar en un 60% el número de mujeres que tomaron suplemento de hierro por 90 días o más, al quedar embarazadas. (15.9%)
- 14. CONTROL Y MANEJO DE CASOS DE NEUMONIA METAS: Aumentar en un 50% el número de niños de 0 a 23 meses de edad con tos y dificultad para respira o respirar rápido que son tratados en un centro de salud o por un proveedor capacitado en la salud. (23.2%) El manejo de casos de Neumonía se concentrará en mejorar el pronto reconocimiento de señales de infecciones respiratorias entre las familias y los trabajadores de la salud; y en optimizar las habilidades de los trabajadores en el manejo de casos estandarizados (MCE), remisión apropiada y abastecimiento adecuado de medicamentos para enfermedades severas.
- 15. CONTROL DE ENFERMEDADES DIARREICAS METAS: Aumentar en un 50% el número de niños de 0 a 23 meses de edad que tenían diarrea dos semanas antes. Que recibirieron SRO y/o se les recomendó líquidos. (29.4%) Aumentar en un 50% el número de niños de 2 a 59 meses de edad que tenían diarrea dos semanas antes. Y fueron tratados con suplemento de zinc. (4.2%) Aumentar en un 40% el número de niños que tienen un episodio de diarrea y se les ofrecerá más líquido y la continuación de alimentación. (7.6%) Aumentar en un 75% el número de hogares con niños que practican el uso correcto de las tecnologías recomendadas para el tratamiento de aguas. (62.4%) Aumentar el porcentaje de hogares con niños de las comunidades que almacenan el agua tratada en recipientes de agua potable al 40%. (11%) Aumentar en un 50% el número de familias con niños quienes reconocen la importancia de lavar las manos en todos momentos críticos. (1.5%) Aumentar en un 50% el número de familias con niños que tienen jabón/ceniza y agua en una estación de lavado de manos usada frecuentemente por miembros de la familia. (2.3%) Aumentar en un 80% el número de guardianes que se deshacen adecuadamente de las heces de los niños más pequeños. (40.9%)
- 16. INMUNIZACIONES METAS: Aumentar en un 85% la cobertura de vacunación de sarampión a niños de 12 a 23 meses de edad que fueron vacunados contra el sarampión. (79.1%) Aumentar la cobertura de vacunación de niños a un 80% de los niños que completan su programa de vacunas de acuerdo a los protocolos del MSPAS de Guatemala, incluyendo Bacillus de Calmette-Guérin, Difteria, Tosferina y Tétano, 1-3, Hepatitis B, Hib B, y Polio, a los 12 meses de edad. (71.2%)
- 17. METODOLOGÍA DE BASE COMUNITARIA ORIENTADA AL IMPACTO PASOS DE LA MBCOI Celebración de los éxitos alcanzados y propuesta de nuevas metas Diagnóstico Integral y Participativo Priorización de problemas y elaboración del Plan de Acción comunitario Integral y Participativo Ejecución del Plan de Acción Comunitario Integral y Participativo Monitoreo, Supervisión y Evaluación Participativa de las acciones. Generación de confianza y trabajo en Equipo Priorización de problemas y elaboración del Plan de Acción comunitario Integral y Participativo Ejecución del Plan de Acción Comunitario Integral y Participativo
- 18. Generación de Confianza y Trabajo en Equipo OTRAS ONGS COMUNIDAD CURAMERICAS GUATEMALA MUNICIPALIDAD MSPAS
- 19. GRUPOS DE CUIDADO DEFINICIÓN: Es una estrategia que a servido para alcanzar los objetivos de programas comunitarios, trabajando principalmente con madres, pero puede funcionar con todo grupo de personas sin importar sexo, edad o condición socioeconómica. Es una estrategia de organización y participación comunitaria y lo determina el lugar de vivienda de cada integrante, que puede ser por el sector, el barrio, el cantón, la comunidad, la zona o la aldea. Se determina que cada sector debe organizarse por grupo y debe tener un representante o facilitador, comunicador, del grupo. Las intervenciones van de abajo hacia arriba y de arriba hacia abajo, buscando el bienestar común y el compartir experiencias.
- 20. Grupos de Cuidado Las voluntarias o comunicadoras y las madres a su cargo forman el grupo de Auto cuidado. Las voluntarias o comunicadoras de una comunidad, un sector o subsector, al reunirse para capacitarse, entregar reportes o a evaluar las metas se les denomina grupo de cuidado.
- 21. Grupos de Cuidado En la comunidad, se verifica su organización y a través de ella se seleccionan los sectores. El sector o subsector deberá tener de 8 a 20 casas, según concentración o dispersión de las casas. Se hace un listado de las madres o mujeres que viven en el sector o subsector. Se hace una invitación a madres o mujeres para que vengan a una reunión de información.
- 22. Grupos de Cuidado Al constituirse los grupos tanto de auto cuidado como de cuidado, el mismo grupo proporciona apoyo social a sus miembros, se dan animo unas a otras, trabajan juntas y se divierten. Las reuniones son en el mismo subsector, sector o comunidad. En los grupos se inicia con los croquis, censo y eventos vitales. (MBCOI). Asegura cobertura total.
- 23. Grupos de Cuidado Las Facilitadoras Comunitarias son las que Capacitan, visitan, monitorean y supervisan a los grupos de cuidado y auto cuidado. Puede haber una F.C. por comunidad o para atender 2, 3 ó más comunidades. El grupo de auto cuidado se reúne por lo menos tres a cuadro horas, dos veces al mes. (una Educativa y otra demostrativa).
- 24. Encargada de Municipio Población Total: 9,785 Educadora en SSC: 3,348 Educadora en SSC: 2,858 Educadora en Casa Materna: 1,322 FC: 1,702 FC: 1646 FC: 1366 FC: 1492 FC: 1130 FC: 1,127 FC: 672 FC: 650 CS: 22 CS: 23 CS: 12 CS: 14 CS: 12 CS: 10 CS: 08 CS: 12 Madres 0 A 23 MESES 68 Madres 0 A 23 MESES 81 Madres 0 A 23 MESES 72 Madres 0 A 23 MESES 91 Madres 0 A 23 MESES 75 Madres 0 A 23 MESES 49 Madres 0 A 23 MESES 34 Madres 0 A 23 MESES 97 Embarazadas 27 Embarazadas 25 Embarazad as 19 Embarazadas 24 Embarazad as 06 Embarazad as 09 Embarazada s 12 Embarazada s 08 Educadora en SSC: 2,257 Madres 24 A 60 MESES 72 Madres 24 A 60 MESES 63 Madres 24 A 60 MESES 103 Madres 24 A 60 MESES 109 Madres 24 A 60 MESES 94 Madres 24 A 60 MESES 89 Madres 24 A 60 MESES 74 Madres 24 A 60 MESES 144 TOTA L 113 567 748 216
- 25. CASA MATERNA
- 26. CASA MATERNA
- 27. CASA MATERNA
- 28. AÑO 2002 2003 2004 2005 2006 2007 2008 2009 2010 2011 2012 2013 TOTAL POBLACION 709 697 639 536 606 606 514 567 560 560 675 654 7323 NUMERO DE MUERTES 27 24 25 18 19 20 20 20 15 15 21 11 226 TASA DE MORTALIDA D 38 34 39 34 31 33 39 35 27 27 31 17 31 0 5 10 15 20 25 30 35 40 2002 2003 2004 2005 2006 2007 2008 2009 2010 2011 2012 2013 TOTAL 38 34 39 34 31 33 39 35 27 27 31 17 31 TASA DE MORTALIDAD INFANTIL 1,000 NV 2002-2015
- 29. 0 100 200 300 400 500 600 700 800 900 1000 2002 2003 2004 2005 2006 2007 2008 2009 2010 2011 2012 2013 TOTAL 705 430 156 933 330 165 584 176 536 179 741 459 451 RAZON DE MORTALIDAD MATERNA 2002-2015 AÑOS 2002 2003 2004 2005 2006 2007 2008 2009 2010 2011 2012 2013 TOTAL POBLACION 709 697 639 536 606 606 514 567 560 560 675 654 7323 NUMERO DE MUERTES 5 3 1 5 2 1 3 1 3 1 5 3 33 RAZON DE MORTALIDAD 705 430 156 933 330 165 584 176 536 179 741 306 451
- 32. PARTICIPACION DE LAS MUJERES