Clase de higado web 6 2010
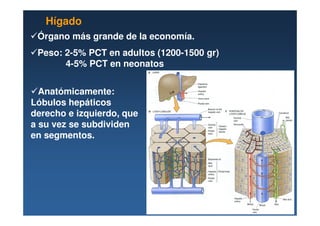
- 1. Órgano más grande de la economía. Peso: 2-5% PCT en adultos (1200-1500 gr) 4-5% PCT en neonatos Anatómicamente: Lóbulos hepáticos derecho e izquierdo, que a su vez se subdividen en segmentos. Hígado
- 2. CIRCULACIÓN HEPÁTICA 75% circulación hepática procede del tubo digestivo (estómago, intestinos delgado y grueso, bazo y páncreas) a través de la Vena Porta. Aporta el 50% del O2 al hígado y es venosa. 25% restante procede de la circulación sistémica a través de la Arteria Hepática . Aporta el 50% del O2 al hígado y es arterial. Sistema de alta presión. La sangre sale del hígado a través de las Venas suprahepáticas – Vena Cava
- 3. Los hepatocitos son células secretorias que separan el lumen de los canalículos biliares del endotelio fenestrado de los sinusoides vasculares Hepatocitos, sinusoides y sistema biliar intrahepatico
- 4. VISTA DEL ACINO HEPÁTICO Vena central Canalículo biliar Depósito grasa Canal Hering Conducto biliar Vena Porta Vena de distribución Célula endotelial sinusoidal Célula de Kupfer Capilar sinusoidal Vénula Arteriola Hepatocito Arteria Hepática
- 5. • el canalículo esta rodeado por 2 hepatocitos • la TJ es impermeable • los espacios pericelular y perisinusoidal (espacio de Dise) son continuos • la membrana basolateral (sinusoidal) del hepatocito contiene microvellosidades
- 6. Sinusoides hepáticos : Canales vasculares distensibles, fenestrados, recubiertos por células endoteliales y rodeados por hepatocitos. Ambos sistemas (venoso y arterial) se fusionan a nivel sinusoidal. Sinusoide hepático revestido por endotelio Vena central De la arteria hepática De la vena porta
- 7. lobulo hepatico clasico : incluye todos los hepatocitos que drenan en una única venula central (o hepática) lobulo portal: incluye todos los hepatocitos que drenan a un dúctulo biliar acino portal: esta organización enfatiza en la provisión de sangre arterial al hepatocito y los gradientes de O2 entre las ramas de arteria y vena hepática DISTINTAS POSIBILIDADES DE ORGANIZACION FUNCIONAL
- 8. •Zona 1: Hepatocitos más cercanos a las arteriolas hepáticas, mejor oxigenados y más protegidos de la hipoxia. •Zona 3: Hepatocitos más alejados de las arteriolas, menos oxigenados y más susceptibles a la hipoxia. • Zona 2: Entre las descritas. Espacio porta lobulillo Vena central HETEROGENEIDAD FUNCIONAL DE LOS HEPATOCITOS
- 9. Hepatocitos: 1. 60% de la masa hepática. 2. Tienen una superficie apical (o polo canalicular) y una superficie basal (o polo sinusoidal). 3. Secretan bilis hacia el canalículo biliar y esta secreción confluye a conductos biliares más grandes hasta que acaban en el conducto hepático y colédoco. TIPOS CELULARES EN EL HIGADO a) Metabólicas, endocrinas y secretoras. b) Ricas en retículo endosplásmico liso y rugoso (para la síntesis y metabolismo de proteínas y lípidos). c) Ricas en mitocondrias para la producción de ATP. d) Aparato de Golgi desarrollado para formar vesículas claves en el transporte de constituyentes de la bilis hacia los canalículos biliares. Funciones
- 10. Células epiteliales: 1. 3-5% de la masa hepática. 2. Revisten los conductillos y conductos biliares 3. Tienen funciones de absorción y secreción. Células endoteliales: Separadas entre si por grandes poros (h/1µµµµm) por los que difunde libremente el plasma (proteínas) Macrófagos hepáticos o células de Kupfer: 1. Se ubican en el espacio sinusoidal. 2. Función de vigilancia y defensa: eliminan y degradan partículas (inclusive bacterias) provenientes de la circulación esplácnica .
- 11. FUNCIONES DEL HIGADO • Metabólicas • Detoxificantes • Excretora • Inmunológica Es fundamental para mantener el suministro de nutrientes para el metabolismo celular de TODO el organismo. Será el encargado principal de suministrar COMBUSTIBLE a las demás células
- 12. PRINCIPALES FUNCIONES METABOLICAS DEL HIGADO 1. Homeostasis calórica: a) Metabolismo de glúcidos b) Metabolismo de lípidos c) Metabolismo de proteinas y aminoácidos Almacena Fabrica Intercambia Exporta ATP GANANCIA DE ENERGÍA = PÉRDIDA DE ENERGÍA
- 13. EL HIGADO ES U ORGA O altamente aerobico recibe ≈≈≈≈ 28% de todo el flujo sanguineo corporal extrae ≈≈≈≈ 20% del O2 usado por el cuerpo metabolicamente muy activo sintesis y degradacion de H de C lípidos proteínas los productos de digestion son clasificadas eficientemente para metabolismo almacenamiento distribucion exporta 2 sustratos criticos para provision de E en tej perifericos glucidos cuerpos cetonicos
- 14. LOS TRANSPORTADORES EN EL HEPATOCITO El hepatocito puede procesar compuestos en 4 pasos: 1) tomarlos desde la sangre a traves de la m.bl. (sinusoidal) 2) transportarlos a traves de la celula 3) controlar la modificacion quimica o degradacion 4) exportarlos hacia la bilis a traves de su m. ap. (canalicular)
- 15. METABOLISMO DE GLUCIDOS 100 g de glucosa 40 g de glucosa Tejidos insensibles a Insulina: 25 g. - SNC: energía - Glóbulos rojos Tejidos sensibles a Insulina: 15 g. - Adipocito (triglicéridos) - Músculo (glucógeno) 60 g retenidos -Glucógeno (glucogenogenesis) glucólisis piruvato acetil CoA ATP ATP glu (80%) gal frudifusion facilitada GLUT MUY IMPORTA TE: la capitación hepática de glu es insensible a la regulación por insulina
- 16. PASOS DEL METABOLISMO DE GLUCIDOS glu (80%) gal fru glu 6 PO4 glucogenesis glucolisis metabolismo del glucogeno regulada hormonalmente ppal reservorio de glu (10% del PTH) SI TESIS estimulada por insulina deriva de H de C y no H de C (lactato, aa) es altamente ramificado ⇒⇒⇒⇒ alta v de liberacion de glu GLUCOGE OLISIS se activa por glucagon y adrenalina c. hepatica c. hepatica c. muscular met energetico rapido aa (60%) glicerol lactato gluconeogenesis
- 17. METABOLISMO DE GRASAS Hígado Quilomicrones vena subclavia conducto toracico linfa VLDL (>TG) (10:1 vs enterocito) Tejido adiposo (almacenamiento) Síntesis de estructuras celulares en el enterocito (intestino delgado)
- 18. METABOLISMO DE PROTEINAS Aminoácidos (absorbidos en intestino delgado) Síntesis de proteínas en otros tejidos - Síntesis de proteínas o sistemas enzimáticos -Sintesis de glucosa, grasa, cuerpos cetónicos y urea
- 19. 2. Síntesis de proteínas Albúmina y globulinas plasmáticas Globulinas transportadoras de hormonas esteroideas Proteínas transportadoras de hormonas tiroideas Globulinas transportadoras de metales (TF, CP) Proteínas en relación con la coagulación (factores I, II, VII, IX, X) Proteínas para el transporte de hemoglobina (haptoglobina, hemopexina) Proteínas en relación con fenómenos inflamatorios (B2uG, FN) Alfa-fetoproteína Alfa-1-antitripsina Angiotensinogeno Proteínas transportadoras de lípidos (apolipoproteínas)
- 20. HIGADO POST-PRANDIAL (absorción intestinal y captación hepática) • Glucógenogenesis • Algo glucolítico • Lipogénico • Nada gluconeogénico Relación insulina:glucagon alta
- 21. HIGADO EN EL AYUNO PRECOZ A partir de 2 hs luego de la ingesta: • Glucogenolisis (cerebro – GR) • Gluconeogénesis Glucosa • lactato ciclo de Cori • piruvato sistema mitocondrial • alanina ciclo de la alanina • Nada lipogénico • Nada glucolítico
- 22. HIGADO EN EL AYUNO PROLONGADO Reserva de glucógeno = 12 a 18 hs necesidad de recurrir a tejido adiposo y músculo Cuerpos cetónicos • Gluconeogénesis • lactato ciclo de Cori • piruvato sistema mitocondrial • proteólisis muscular alanina, glutamina, glicina ciclo de la alanina • lipólisis acidos grasos B-oxidación energía (ATP) Fuente de energía Relación insulina:glucagon baja
- 23. 3. Catabolismo y almacenamiento de vitaminas Vitamina K (factores K-dependientes) Vitamina D3 (hidroxilación) Vitamina A (almacenamiento) Vitamina B12 (almacenamiento) Almacenamiento, utilización o catabolismo liposbles
- 24. 4. Función de aclaramiento de fármacos y tóxicos. Xenobióticos Drogas Farmacos Contaminantes Toxinas Reacciones en fase I (óxido-reducción) citocromo p-450 Reacciones en fase II (conjugación) Hidrosolubilidad Excreción
- 25. 5. Función inmunológica 15% de células de Kupffer Función de filtro Posibilidad de clearence de Antígenos a través de la vía biliar por medio de IgA Síntesis de complemento (C3, C1, C6, C8, C9)
- 26. 6. Catabolismo hormonal: insulina, glucagón, somatomedinas, esteroides sexuales, glucocorticoides, hormona tiroidea, PRL Y GH (probable). 7. Función de almacenamiento de metales
- 27. El ejemplo mas claro de la detoxificacion de un endo-biotico: la bilirrubina Destrucción glóbulos rojos envejecidos o dañados. La Hb liberada representa la fuente principal de bilirrubina. Los grupos “hemo” son convertidos en bilirrubina por el hígado, bazo y médula ósea.
- 28. Bilirrubina Producto de la degradación de la Hb. Se metaboliza en el hígado (conjugación) y es excretada por la bilis y las heces. 80% excretada por las heces. 20% reabsorbida al plasma y reciclada por el hígado (circulación enterohepática) o excretada por los riñones.
- 30. Hemoglobina globina aminoácidosPool de aminoácidos Hemo transferrina + Fe+2 Bilirrubina Excreción Glóbulos rojos Macrófagos tisulares o Sistema Retículo Endotelial sangre
- 31. FORMACIÓN DE BILIRRUBINA Fase Pre hepática 20% de eritropoyesis ineficaz y degradación de mioglobina 80% catabolismo de eritrocitos: lisis intra y extravascular Producción: 4 mg/Kg/día
- 34. En la membrana sinusoidal hay tres proteínas para el transporte: • bilitraslocasa (BTL) • proteína transportadora de aniones orgánicos (OATP) • proteína fijadora de bromosulfoftaleína/bilirrubina (BBBP).
- 35. SECRECION BILIAR DE BILIRRUBINA Micela Bilirrubina diconjugada Prot Y Prot. Z Retículo endoplásmico glu glu Glucuronil-TF Bilirrubina conjugada (hidrosoluble) MRP2 GSH HCO3 - Impide la toxicidad en las organelas y la retrodifusión a la sangre albúmina bilirrubina (Ligandina: une aniones) (Prot fijadora de ácidos grasos) OATP1 HCO3 - GSH ácidos biliares fosfolípidos bilirrubina OATP 1 Estimulado insulina, alfa adrenérgicos, Glucagon, corticoides Inhibido: etinil estradiol Estimulada por andrógenos Inhibida por estrógenos
- 36. Vesícula biliar Bilirrubina Directa Hígado Heces Riñones Orina Bilirrubina Indirecta ( no conjugada) Urobilinógeno Urobilinógeno Intestino Bilirrubina directa Estercobilinogeno Urobilinogeno Estercobilina Oxidación Oxidación Urobilina acción bacteriana Fase Posthepática 95% 5% 60% ß-gluc Bilirrubina indirecta 1 2 3 4 5 7 6 8 9 10
- 37. Importancia clínica • Urobilinógeno en orina se asocia a daño y disfunción hepática. • Una de las primeras funciones que pierde el hígado dañado es la capacidad de remover urobilinógeno de la sangre y re excretarlo al intestino.
- 38. Alteraciones en el metabolismo de la bilirrubina Niveles plasmáticos normales Bilirrubina total 1 ± 0,2 mg: /dl Bil indirecta o no conjugada: 70 - 80% de la total Bil directa o conjugada: 20 - 30% de la total Hiperbilirrubinemia > 1 mg/dl Ictericia > 3 mg/dl
- 39. Causas de la hiperbilirrubinemia Incremento producción de bilirrubina Fallo en la Captación de bilirrubina por hepatocitos Fallo en la Conjugación de la bilirrubina en el hígado Defectuosa excreción a través de los canales y canalículos biliares Tipos Hiperbilirrubinemias no conjugadas Hiperbilirrubinemias conjugadas
- 41. • Hemólisis aguda. Los niveles de bilirrubina rara vez superan los 4-5 mg/dl. • Hemólisis crónicas hay aumento de la incidencia de litiasis biliar por bilirrubinato cálcico, lo que puede asociar al cuadro una ictericia obstructiva. • Eritropoyesis ineficaz • Grandes infartos o hematomas tisulares. Prehepática1 Aumenta la Bil total pero con predominio de la Bilirrubina no conjugada
- 42. Intrahepática Aumenta la total con predominio de la Bilirrubina no conjugada Alteración: Captación Conjugación de la bilirrubina. sangre Bilirrubina no conjugada No hay bilirrubina conjugadaBilirrubina no conjugada acolia sangre célula canalículo Reticulo endoplásmico Bilirrubina conjugada Alteración en la conjugación Bilirrubina no conjugada hipocolia Reticulo endoplásmico canalículo célula sangre Bilirrubina no conjugada Alteración en la captación 2
- 44. Los genes UGT1 y UGT2 codifican la la glucuronil trasnferasa La enzima puede estar disminuída o ausente de acuerdo al tipo de alteración en estos genes Alteración en la conjugación de la bilirrubina
- 45. Bilirrubina conjugada y no conjugada (mixta) Intrahepática Existe daño en los hepatocitos, que impide la excreción Alteración en la excreción célula sangre canaliculo Retículo endoplásmico Bilirrubina no conjugada Bilirrubina conjugada Coluria e hipocolia 2
- 46. Posthepática célula sangre canaliculo Retículo endoplásmico Bilirrubina conjugada Obstrucción Bilirrubina no conjugada Bilirrubina no conjugada y conjugada Coluria e hipocolia o acolia Se origina por obstrucción del transporte por vías biliares. bilirrubina conjugada y no conjugada (mixta) 3
- 47. FUNCIONES DE LA BILIS Proporciona ácidos biliares para la absorción de grasas y vit. liposolubles. Elimina sustancias residuales del catabolismo (bilirrubina, colesterol). ductulos y pequeños ductos los canaliculos biliares formados por las m. ap. de los hepatocitos adyacentes, se unen en un ductulo biliar terminal (canal de Hering) y estos se unen en el ducto perilobular y de alli al ducto interlobular grandes ductos y vesicula los ductos interlobulares se unen en ductos septales y ductos lobares y finalmente en los ductos hepaticos derecho e izquierdo, que se unen en el ducto hepatico coomun
- 48. FORMACIO Y EXCRECIO DE BILIS La excrecion de bilis ocurre en los siguientes pasos 1) Sec 1ria secretada por los hepatocitos a los canaliculos biliares contiene bilirrubina ac biliares colesterol lecitina fosfolipidos otros comp organicos 2) Sec 2ria los ductos biliares transportan y secretan fluido aq. rico en HCO3 - est x secretina 3) entre comidas: la 1/2 de la bilis hepatica se almacena en vesicula biliar ⇒⇒⇒⇒ concentracion isosmotica (H2O y electrolitos, 10- 20 veces) ⇒⇒⇒⇒ CCK estimula la contracción de la vesícula biliar, frente al estimulo, en ampolla de Vater mezcla de bilis hepatica diluida y bilis vesicular concentrada
- 49. COMPOSICION DE LA BILIS
- 50. EL FLUJO BILIAR Flujo biliar dependiente de ácidos biliares secreción de acidos biliares agua (50% del flujo biliar) Flujo biliar independiente de ácidos biliares Ductular o secretino dependiente
- 51. Funciones de la vesícula biliar o Llenado: cuando la presión vesicular (10 cm H2O) es inferior a la de la vía biliar. Depende de la capacidad de distensión y de la resistencia del esfínter de Oddi. Eleva la presión a 25 cm H2O o Almacenamiento o Concentración: mayor concentración de solutos que la bilis hepática con excepción de cloro y bicarbonato En período interdigestivo En período digestivo o Vaciamiento: Presión intracoledociana: 10-15 cm H2O o Regulación hormonal y neural
- 52. CONTROL DE LA SECRECION BILIAR Secretina CCK Vesícula Biliar: Absorción de agua y eletrolitos en períodos interdigestivos; concentración de la bilis hepática x 3-7 veces.
- 53. Tras la llegada de los alimentos al duodeno: Contracción de la vesícula biliar: vaciamiento 75% Relajación del Oddi Aumento del flujo biliar hepático oddi CCK Grasas AA (duodeno) Secretina Gastrina Parasimpatico Somatostatina PP VIP Simpático + - Período de vaciado
- 54. FORMACIO DE LOS ACIDOS BILIARES
- 55. Acidos biliares primarios Sintetizados en el hepatocito. Cólico y quenodesoxicólico Acidos biliares secundarios Derivan de los primarios por acción bacteriana. Desoxicólico y litocólico Acidos biliares terciarios Derivan de ácido desoxicólico. Por acción bacteriana se forma 7-cetocitocólico, que es reabsorbido y llega al hepatocito que lo transforma en ácido ursodesoxicólico Los ácidos biliares secundarios y terciarios son reconjugados con glicina y taurina
- 56. Transporte de ácidos biliares en intestino Transporte activo secundario Ácido biliar conjugado Ácido biliar no conjugado Transporte Celular ? Sangre portal Al hígado
- 57. CIRCULACION ENTERO HEPATICA DE SALES BILIARES las sales biliares reciclan desde el int delgado de 4 maneras: 1) difusion pasiva a traves del enterocito (rol menor) 2) absorcion activa 2ria y dependiente de Na+ en el ileon terminal (ruta ppal de absorcion) 3) deconjugacion a ac biliar 1rio y por tanto abs pasiva 4) conversion de ac biliar 1rio a 2rio con abs como deoxicolico
- 58. SIGNIFICADO FISIOLOGICO DE LA SECRECION DE SALES BILIARES • Su síntesis y excreción fecal representa una vía muy relevante de excreción de colesterol corporal en exceso. • Sales biliares y Lecitina en la bilis solubilizan el colesterol biliar, evitando que precipite el colesterol en la vía biliar. • Facilita la digestión de lípidos dietéticos (triglicéridos) junto al jugo pancreático. • Facilitan la absorción de vitaminas liposolubles.
- 59. Debe existir una concentración mínima de micelas en la bilis para cumplir con eficiencia sus funciones Concentración micelar crítica Mínima concentración de ácidos biliares a partir de la cual se forman micelas para una función normal 1-2 mmol/L Bilis hepática: 50-150 mmol/L Bilis duodenal: 5-10 mmol/L
- 60. Secreción de bilis: modificación canalicular Conducto biliar Glucosa Aminoácidos Solutos secundarios H2O Iones inorgánicos HCO3 - secretina somatostatina H2O Iones inorgánicos HCO3 - Bilis
- 61. SECRECION DE LIQUIDO RICO EN HCO3 - EN EL COLANGIOCITO
- 62. REABSORCION ISOTONICA DE FLUIDO EN EL EPITELIO VESICULAR
