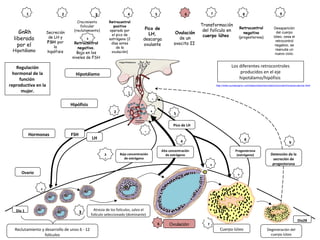
Regulación hormonal de la función reproductiva en la mujer. 7º básico y 2º Medio, biología
- 1. 1 62 3 4 5 7 8 9 1 2 3 7 9 + Reclutamiento y desarrollo de unos 6 - 12 folículos FSH LH Baja concentración de estrógeno 8 5 4 3 ’ - Atresia de los folículos, salvo el folículo seleccionado (dominante) + Alta concentración de estrógeno Pico de LH Cuerpo lúteo - Ovulación6 Progesterona (estrógeno) Degeneración del cuerpo lúteo Detención de la secreción de progesterona + + Ovario Hipófisis Hipotálamo Los diferentes retrocontroles producidos en el eje hipotálamo/hipófisis Hormonas Regulación hormonal de la función reproductiva en la mujer. Día 1 Día28 GnRh liberado por el Hipotálamo Secreción de LH y FSH por la hipófisis Crecimiento folicular (reclutamiento) 3 ’Retrocontrol negativo. Baja en los niveles de FSH Retrocontrol positivo operado por el pico de estrógeno (2 días antes de la ovulación) Pico de LH, descarga ovulante Ovulación de un ovocito II Transformación del folículo en cuerpo lúteo Retrocontrol negativo (progesterona) Desaparición del cuerpo lúteo, cesa el retrocontrol negativo, se reanuda un nuevo ciclo. http://www.sumanasinc.com/webcontent/animations/content/ovarianuterine.html
Notas del editor
- ANTECEDENTES: Al alcanzar la madurez sexual, cada ovario de la mujer contiene aproximadamente 200.000 ovocitos I, detenidos en profase I de la meiosis, que fueron formados a partir de las ovogonias entre el 4º y el 7º mes de embarazo. Un ovocito I es una célula diploide (2n) y está rodeado por una capa de células foliculares. Un ovocito I y las células que lo rodean forman lo que se conoce como FOLÍCULO. EXPLICACIÓN DE LA DIAPOSITIVA El ciclo ovárico es controlado por la interacción de hormonas provenientes de la Hipófisis anterior y desde el propio ovario. A los pocos días antes del inicio del ciclo, la hormona GnRh, liberada por el hipotálamo (1), estimula a la Hipófisis para que comience a aumentar su secreción de dos hormonas: LH y FSH (2). Esta última, además, estimula a cerca de 6 a 12 folículos(folículos reclutados) a un crecimiento y maduración folicular (3) los que secretan estrógeno, aunque en bajas concentraciones. Este evento ejerce un retrocontrol negativo para que inhiban la liberación adicional de LH y FSH. A medida que los folículos maduran, las células foliculares, que están comunicadas mediante uniones gap con el ovocito I, le entregan nutrientes a través de esas uniones, Cada ovocito I aumenta de tamaño mientras que las células foliculares se dividen hasta producir miles de células foliculares en un solo folículo. Cerca del día 7 uno de los folículos, el que presenta más receptores para la FSH, es seleccionado (DOMINANTE) mientras que los demás folículos en desarrollo comienzan a degenerar (ATRESIA). El folículo DOMINANTE continúa su desarrollo, termina la meiosis I formando dos células haploides: un polocito y un ovocito II. Este último comienza la meiosis II y queda detenido en metafase II. La maduración del folículo reclutado lleva consigo una mayor secreción de estrógeno. Dos días antes de la ovulación un incremento (pico) de los niveles de estrógeno, repentinamente tienen un efecto opuesto sobre la glándula Hipófisis, ejerciendo ahora un retrocontrol positivo (4), estimulándola para que libere FSH y ALTAS cantidades de LH. La LH alcanza un pico (descarga ovulante) el día 14 del ciclo ovárico (5). Este pico de LH estimula al folículo maduro a su ruptura y a la liberación del Ovocito II: se produce la ovulación (6). Después de la ovulación la LH estimula a las células foliculares remanentes para diferenciarse en cuerpo lúteo (7), el cual secreta PROGESTERONA y estrógeno por al menos 14 días del ciclo ovárico. Estas hormonas ejercen un retrocontrol negativo sobre la hipófisis (8) inhibiendo la liberación de FSH y LH. La baja en los niveles de estas dos hormonas restringe el desarrollo de más folículos en la segunda mitad del ciclo ovárico. Se requiere de la hormona LH (o la HGC, una hormona producida por el embrión implantado) para mantener la estructura y la función del cuerpo lúteo, de modo que, si no ha habido fecundación y no se implanta el embrión en el útero, el cuerpo lúteo degenera (9) y, por lo tanto, se detiene la secreción de progesterona, reanudándose un nuevo ciclo.
