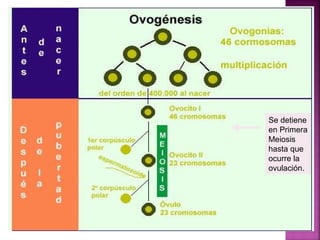
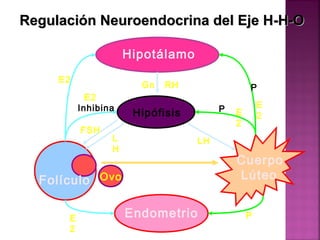
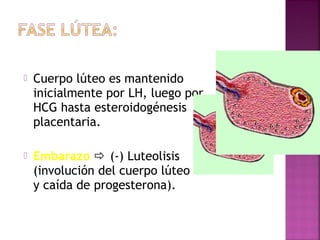
El documento describe el ciclo menstrual y ovárico. Se explica que el desarrollo folicular comienza con folículos primordiales que crecen en respuesta a la FSH, con un solo folículo dominante ovulando cada ciclo. Los estrógenos causan la ovulación, luego la progesterona del cuerpo lúteo prepara el endometrio. Si no hay embarazo, la caída de progesterona induce la menstruación y un nuevo ciclo comienza.