007 hormonas suprarenales, masculinas y femeninas
- 1. GLÁNDULAS SUPRARRENALES FCM, DEPARTAMENTO FISIOLOGÍA 1
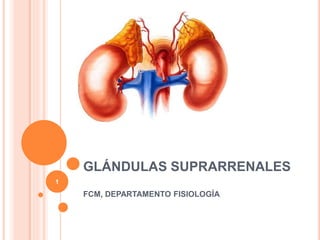
- 2. GLANDULAS SUPRARRENALES SON ORGANOS RETROPERITONEALES CERCA DE LOS POLOS SUPERIORES DEL RIÑON TIENEN FORMA DE SEMILUNA PESA DE 8 A10 g 2
- 3. GLANDULAS SUPRARRENALES LA GLANDULA SUPRARRENAL SE COMPONE DE DOS ORGANOS ENDOCRINOS UNO ENVOLVIENDO AL OTRO: CORTEZA SUPRARRENAL MEDULA SUPRARRENAL 3
- 4. 4 HISTOLOGICAMENTE LAS GLANDULAS SUPRARRENALES TIENEN TRES CAPAS CONCENTRICAS ZONA GLOMERULAR: SECRETA ALDOSTERONA ZONA FASCICULADA Y ZONA RETICULAR SECRETAN CORTISOL, CORTICOSTERONA Y ANDROGENOS
- 5. 5
- 6. ZONA GLOMERULAR Las células de la zona glomerular de la corteza suprarrenal, secretan mineralocorticoides, como la aldosterona y la desoxicorticosterona en respuesta a un aumento de los niveles de potasio o descenso del flujo de sangre en los riñones. 6
- 7. La aldosterona es liberada a la sangre formando parte del sistema renina-angiotensina, que regula la concentración de electrolitos en la sangre, sobre todo de sodio y potasio, actuando en el túbulo contorneado distal de la nefrona de los riñones: 1. Aumentando la excreción de potasio. 2. Aumentando la reabsorción de sodio. 7
- 8. La aldosterona en resumen ayuda a regular la presión osmótica del organismo. 8
- 9. ZONA FASICULAR Capa predominante en la corteza suprarrenal, cuyas células se disponen en hileras separadas por tabiques y capilares. Sus células se llaman espongiocitos porque son voluminosas y contienen numerosos gránulos claros dando a su superficie un aspecto de esponja. Estas células segregan glucocorticoides como el cortisol, o hidrocortisona, y la cortisona al ser estimuladas por la hormona adrenocorticotropica (ACTH). 9
- 10. FUNCIONES DEL CORTISOL Aumenta la disponibilidad de energía y las concentraciones de glucosa en la sangre, mediante varios mecanismos: Estimula la proteólisis, es decir romper proteínas para la producción de aminoácidos. Estimula la lipólisis, es decir romper triglicéridos (grasa) para formar ácidos grasos libres y glicerol. 10
- 11. Actúa como antagonista de la insulina e inhiben su liberación, lo que produce una disminución de la captación de glucosa por los tejidos. Tiene propiedades antiinflamatorias que están relacionadas con sus efectos sobre la microcirculación y la inhibición de las citocinas pro-inflamatorias (IL-1 e IL- 6), prostaglandinas y linfocinas. Por lo tanto, regulan las respuestas inmunitarias a través del llamado eje inmunosuprarrenal. 11
- 12. También el cortisol tiene efectos importantes sobre la regulación del agua corporal, retrasando la entrada de este líquido del espacio extracelular al intracelular. Por lo que favorece la eliminación renal de agua. El cortisol inhibe la secreción de la propiomelanocortina (precursor de ACTH), de la CRH y de la vasopresina. 12
- 13. ZONA RETICULAR Es la más interna y presenta células dispuestas en cordones entrecruzados o anastomosados que segregan esteroides sexuales como estrógenos y andrógenos. Las células de la zona reticular producen una fuente secundaria de andrógenos como testosterona, dihidrotestosterona (DH T), androstendiona y dehidroepiandrosterona (DHEA). 13
- 14. Estas hormonas aumentan la masa muscular, estimulan el crecimiento celular, y ayudan al desarrollo de los caracteres sexuales; secundarios. 14
- 15. 15 MEDULA SUPRARRENAL ES LA PARTE MAS INTERNA DE LA GLANDULA SECRETA CATECOLAMINAS: ADRENALINA NORADRENALINA DOPAMINA
- 16. En respuesta a una situación estresante, como es el ejercicio físico o un peligro inminente, las células de la médula suprarrenal producen catecolaminas que son incorporadas a la sangre, en una relación 70 a 30 de epinefrina y norepinefrina, respectivamente. La epinefrina produce efectos importantes como el aumento de la frecuencia cardíaca, vasoconstricción, bronco dilatación y aumento del metabolismo, que son respuestas muy fugaces. 16
- 17. 17 TRASTORNOS DE GLANDULAS SUPRARRENALES 1) POR SECRECION EXCESIVA GLUCORTICOIDES: SD DE CUSHING MINERALOCORTICOIDES: HIPERALDOSTERONISMO ANDROGENOS: SD ADRENOGENITAL 2) POR SECRESION DEFICIENTE: GLUCORTICOIDES: ENF. DE ADDISON
- 18. 18 SD DE CUSHING ES EL PADECIMIENTO CLINICO PRODUCIDO POR UNA EXPOSICION CRONICA A NIVELES CIRCULANTES EXCESIVOS DE GLUCOCORTICOIDES SE LE DENOMINA TAMBIEN HIPERADRENOCORTICALISMO O HIPERCORTISOLISMO LA CAUSA MAS COMUN ES LA SECRECION DESPROPORCIONADA DE ACTH A PARTIR DE LA GLANDULA HIPOFISIS ANTERIOR
- 19. 19 19
- 20. 20
- 21. 21 • Obesidad • Debilidad muscular, osteoporosis • Fragilidad capilar, estrías • Hiperandrogenismo: acné, hirsutismo • H T A • Trastornos menstruales • Trastornos mentales • Diabetes 21
- 22. HIPERALDOSTERONISMO PRIMARIO En 1955 Conn describió el primer caso de hiperaldosteronismo primario: Hipertensión arterial, hipokalemia, actividad plasmática de renina suprimida, concentración elevada y no supresible de aldosterona en plasma y en orina, originado en un tumor suprarrenal. Todos los hipertensos pueden potencialmente tener un hiperaldosteronismo primario 22
- 23. DIAGNÓSTICO CLÍNICO Es más frecuente entre la tercera y sexta década de la vida. No tiene cuadro clínico patognomónico ni datos semiológicos peculiares, excepto aquellos atribuibles a la hipokalemia (calambres, polidipsia, poliuria y debilidad muscular). 23
- 24. ENFERMEDAD DE ADDISON La enfermedad de Addison es una deficiencia hormonal causada por daño a la glándula adrenal lo que ocasiona una hipofunción o insuficiencia corticosuprarrenal primaria. La descripción original por Addison de esta enfermedad es: languidez y debilidad general, actividad hipocinética del corazón, irritabilidad gástrica y un cambio peculiar de la coloración de la piel. para que aparezca la Enfermedad de Addison debe destruirse más del 50% de las glándulas suprarrenales de forma bilateral. 24
- 25. 25
- 26. 26 MANIFESTACIONES DEBILIDAD, LETARGO, FATIGABILIDAD, ANOREXIA, NAUSEAS, VOMITO HIPOGLICEMIA PERDIDA DE PESO
- 27. 27 MANIFESTACIONES EL VITILIGO SE PRESENTA EN 4 A 17% DE LOS PACIENTES CON LA FORMA AUTOINMUNE DE LA INSUFICIENCIA SUPRARRENAL
- 28. HORMONAS MASCULINAS Y FEMENINAS 28 FCM. DEPARTAMENTO FISIOLOGÍA
- 29. ANDRÓGENOS Los andrógenos son hormonas sexuales masculinas y corresponden a la testosterona, la androsterona y la androstenediona. Los andrógenos son hormonas esteroideas cuya función principal es estimular el desarrollo de los caracteres sexuales masculinos. 29
- 30. Los andrógenos, básicamente la testosterona, son segregados por los testículos, pero también por los ovarios en la mujer (androstenediona) y por la corteza suprarrenal de las glándulas suprarrenales (principalmente dihidroepiandrosterona) 30
- 31. En el hombre solamente el 10% de los andrógenos tienen un origen suprarrenal. 31
- 32. 32 Funciones de los Andrógenos • Fenotipo masculino durante la diferenciación sexual • Regulación de LH • Inducción de maduración sexual durante la pubertad
- 33. 33 Gónada Masculina Tiene 2 funciones: Secreción de Testosterona por las células de Leydig (endocrina) y Espermatogénesis en los túbulos seminíferos ( exocrina). Ambas interrrelacionadas y sometidas al control hipotálamo, hipofisiario y a complejas funciones paracrinas cuyos trastornos llevan a hipogonadismo e infertilidad. La espermatogénesis demora 74 días, se evalúa a través del espermograma. La testosterona se mide en plasma a las 8 am (ritmo circadiano), al igual que las gonadotropinas.
- 34. 34 TESTICULOS La ubicación escrotal de los testículos los mantiene a la temperatura adecuada para la espermatogénesis y ésta se puede inhibir en caso de criptorquidia. Los testículos criptorquídicos también se pueden malignizar.
- 35. 35 Regulación de la función gonadal • GnRH estimula en forma pulsátil la FSH y LH. La estimulación permanente bloquea el eje ( tanto en la mujer como en el hombre) • La LH estimula la formación de testosterona y la espermatogénesis • La FSH estimula la espermatogénesis • La testosterona es necesaria para que haya espermatogénesis
- 36. 36 TESTOSTERONA Circula 98% ligada a proteínas, siendo la principal proteína ligante la “SHBG”( sex hormone binding globulin ), que es sintetizada en el hígado, su producción es estimulada por los estrógenos y por las hormonas tiroideas.
- 37. 37 La “testosterona libre” es la activa En el citoplasma de las células blanco se convierte en dihidrotestosterona ( andrógeno más potente ) por acción de la 5 alfa reductasa Una parte es convertida a estradiol por acción de la aromatasa, enzima presente especialmente en tejido graso.
- 38. ANDROSTERONA producto químico que se crea durante la descomposición de los andrógenos o derivado de la progesterona, que también ejerce efectos masculinizantes menores, con una intensidad siete veces inferior a la testosterona. Se encuentra en cantidades similares en el plasma y en la orina tanto de machos como de hembras. También es producida por la corteza suprarrenal. 38
- 39. ANDROSTENEDIONA esteroide androgénico, producido por los testículos, la corteza suprarrenal y los ovarios. Durante el proceso de conversión metabólica de los androstenediones en testosterona y otros andrógenos, también constituyen la estructura padre de la estrona. El empleo de androstenediona como suplemento atlético o de musculación ha sido prohibido por elComité Olímpico Internacional así como por otras organizaciones deportivas. 39
- 41. Las hormonas ováricas son los progestágenos y secundariamente estrogenos, que son las hormonas femeninas. Son producidas por los ovarios, y su producción va disminuyendo luego de la menopausia. 41
- 42. OVARIOS 42 Los ovarios se encuentran situados a cada lado de la pelvis, y representan la principal fuente de estrógenos y progesterona.
- 43. 43 el ovario secreta tres tipos de esteroides progesterona androgenos estrogenos los folículos de Graaf, que secretan estrógeno. el cuerpo lúteo, que secreta progesterona y algo de estrógeno.
- 44. Pero hay otras glándulas que tienen que ver con el hecho de ser mujer y cumplir con funciones femeninas. El hipotálamo produce, entre otras: la hormona liberadora de gonadotrofinas, que estimula la liberación de la hormona luteinizante y foliculoestimulante de la hipófisis, las hormonas liberadoras e inhibidoras de la prolactina. 44
- 45. La hipófisis produce, entre otras: la oxitocina, que estimula las contracciones del útero en el momento del parto y la expulsión de la leche en las mamas, la prolactina, que estimula el crecimiento de las mamas y la producción de leche materna durante el embarazo y mantiene la lactancia luego del parto, la hormona luteinizante y folículo-estimulante, que modulan la función ovárica. Esta Hormona produce sensación de alivio y seguridad. 45
- 46. Aparte de estas existen otras hormonas como: DEA( Hna de la juventud ó dehidroepiandrosterona) Aumenta la resistencia del cuerpo ante la fatiga y mejora la elasticidad de músculos y piel. Si desciende, pueden aparecer debilidad y dolores musculares, fatiga acusada, pérdida de memoria y bajada de defensas. 46
- 47. Testosterona. Otra de las hormonas femeninas más importantes es la testosterona. Aumenta el deseo sexual femenino, favorece la autoestima y hace que el cuerpo retenga menos grasa y la elimine más fácilmente. Su aumento provocaría agresividad e irritabilidad; su bajada, pérdida de deseo sexual. 47
- 48. Cortisol. Regula la respuesta del organismo ante el estrés, activando la producción de adrenalina. Si suben sus niveles puede aparecer nerviosismo, ansiedad y taquicardias. Si son muy bajos, cansancio, desánimo y disminución de la masa muscular 48
- 49. Tiroideas. Otra de las hormonas femeninas que más nos pueden afectar a nuestro estado de ánimo es la hormona tiroidea. Regulan el metabolismo y la forma en que el cuerpo quema las calorías de los alimentos. Cuando baja su cantidad pueden aparecer subidas de peso, fatiga crónica y depresión. Si es demasiado alta, pérdida de peso, problemas en los ojos, convulsiones, incapacidad para relajarse y ansiedad 49
- 50. CICLO MENSTRUAL El ciclo sexual femenino (o ciclo menstrual) es el proceso mediante el cual se desarrollan los gametos femeninos (óvulos u ovocitos) en el cual se producen una serie de cambios dirigidos al establecimiento de un posible embarazo. 50
- 51. El inicio del ciclo se define como el primer día de la menstruación y el fin del ciclo es el día anterior al inicio de la siguiente menstruación. La duración media del ciclo es de 28 días, aunque puede ser más largo o más corto. 51
- 52. Durante esta fase se desprende el endometrio junto a una pequeña cantidad de sangre. Este sangrado suele tomarse como señal de que una mujer no está embarazada (aunque existen algunas excepciones que pueden causar sangrados durante el embarazo, algunos específicamente en el inicio del embarazo, que además pueden producir un fuerte sangrado). 52
- 53. La menstruación media suele durar unos días, normalmente entre tres y cinco, aunque se considera normal las que estén entre dos y siete días. La pérdida de sangre suele ser de unos 35 ml, considerándose normal entre 10 y 80ml. Las mujeres que tienen menorragia tienen predisposición a sufrir anemia. Una enzima llamada plasmina evita que el fluido menstrual se coagule. 53
- 54. Durante los primeros días de la menstruación son comunes los dolores en el abdomen, la espalda o la parte superior de los muslos. El dolor uterino severo se conoce como dismenorrea y es más frecuente entre las adolescentes y mujeres jóvenes (afectando al 67,2 % de las adolescentes). Cuando comienza la menstruación los síntomas del síndrome premenstrual, como irritabilidad o hinchazón y dolor de los pechos, decrecen. 54
- 55. A la primera menstruación se le denomina menarquia o menarca. Así como algunas niñas ingresan en la pubertad antes que otras, lo mismo ocurre con el periodo. esto varía de niña a niña (y puede ocurrir entre 8-16 años). 55
- 56. La menarquia no aparece hasta que todas las partes del aparato reproductor de una niña han madurado y están funcionando en conjunto. Esto indica el comienzo de la capacidad reproductiva. La menarquia es el principal marcador psicológico de la transición de la infancia a la edad adulta. 56
- 57. FASES DEL CICLO MENSTRUAL PREOVULACIÓN: También llamada fase folicular o fase proliferativa ya que durante este periodo una hormona hace que el tejido del útero crezca. Suele durar desde el primer hasta el decimotercer día del ciclo. El ovario produce estrógenos, el óvulo madura y el endometrio se engrosa. 57
- 58. través de la influencia de la hormona foliculoestimulante, que aumenta durante los primeros días del ciclo, se estimulan unos pocos folículos ováricos. Estos folículos, presentes desde el nacimiento, se van desarrollando en un proceso llamado foliculogénesis, 58
- 59. A medida que van madurando, los folículos segregan cantidades crecientes de estradiol, un estrógeno. Los estrógenos inician la formación de una nueva capa del endométrio en el útero, el endométrio proliferativo. El estrógeno también estimula las criptas del cuello uterino para que produzca moco cervical fértil, el cual será identificado por las mujeres que comprueben sus días más fértiles. 59
- 60. OVULACIÓN Durante la fase folicular, el estradiol suprime la producción de hormona luteinizante (LH) desde la glándula pituitaria anterior. Cuando el óvulo está a punto de llegar a la madurez, los niveles de estradiol llegan a un umbral sobre el que este efecto se revierte y el estrógeno estimula la producción de una gran cantidad de hormona luteinizante. Este proceso, conocido como oleada de hormona luteizante, comienza alrededor del día 12 de un ciclo medio y puede durar 48 horas 60
- 61. La emisión de LH hace que el óvulo madure y debilita la pared folicular del ovario, causando que el folículo totalmente desarrollado libere su oocito secundario. Cuál de los dos ovarios ovulará cada vez, si el derecho o el izquierdo, parece ser aleatorio, y no se sabe si existe una coordinación entre ambos lados. 61
- 62. Tras ser liberado del ovario al espacio peritoneal, el óvulo es deslizado hacia las trompas de falopio por la fimbria o franja ovárica, que es un tejido ubicado al final de cada trompa de falopio. Al cabo de aproximadamente un día, un óvulo sin fecundar se desintegrará o se disolverá en las trompas de falopio. 62
- 63. La fecundación por un espermatozoide, cuando se da, suele ocurrir en la ampolla del útero, la sección más ancha de las trompas de falopio. Un óvulo fecundado comienza inmediatamente el proceso de embriogénesis o desarrollo. Este embrión en desarrollo tarda unos tres días en llegar al útero y otros tres para arraigar en el endometrio. Para entonces suele haber llegado al estadio de blastocisto 63
- 64. En algunas mujeres, la ovulación provoca unos dolores característicos llamados mittelschmerz (término alemán que significa dolor de enmedio). El cambio súbito hormonal durante la ovulación también puede causar en ocasiones sangrado a mitad de ciclo. 64
- 65. POST OVULACIÓN También conocida como fase lútea o fase secretora. Suele durar del 16º hasta el 28º día del ciclo. Si no se ha producido fecundación del óvulo, este se desintegra y se expulsa por el sangrado vaginal de la siguiente menstruación, comenzando así un nuevo ciclo. 65
- 66. El cuerpo lúteo, el cuerpo sólido formado en el ovario después de liberar al ovulo a la trompa de falopio, juega un papel importante en esta fase. Este cuerpo continúa creciendo un tiempo tras la ovulación y produce cantidades significantes de hormonas, particularmente progesterona. 66
- 67. La progesterona juega un rol vital haciendo al endometrio receptivo para la implantación del blastocisto y para que sirva de soporte durante el inicio del embarazo . Como efecto secundario eleva la temperatura basal de la mujer. 67
- 68. Tras la ovulación, las hormonas pituitariass FHS y la LH hacen que lo que queda del folículo dominante se transforme en el cuerpo lúteo, que produce progesterona. El aumento de progesterona las suprarrenales induce la producción de estrógeno. Las hormonas producidas por el cuerpo lúteo también hacen que se detenga la producción de FHS y LH que necesita para mantenerse, por lo que los niveles de estas hormonas decrece y el cuerpo lúteo se atrofia. 68
- 69. Los niveles en caída de progesterona desencadenan la menstruación y el inicio del siguiente ciclo. Desde la ovulación hasta la bajada de progesterona que provoca la menstruación, suelen pasar dos semanas, aunque catorce días se considera normal. La fase folicular suele variar en cada mujer de ciclo a ciclo, contrastando con la fase lútea, que se mantiene igual. 69
- 70. Al fecundar un óvulo, no se pierde el cuerpo lúteo. El embrión resultante, produce gonadotropina coriónica humana (hCG), muy similar a la LH y a través de la cual se conserva el cuerpo lúteo. Ya que esta hormona solo se produce por el embrión, la mayoría de pruebas de embarazo buscan la presencia de esta hormona 70
- 71. MENOPAUSIA La última menstruación se conoce como menopausia, etapa en que la mujer deja de menstruar. La edad promedio en la que ocurre la menopausia es 51.4 años, sin embargo, la edad de la menopausia varía de mujer a mujer, es, en general, entre 45 a 55. Este último sangrado es precedido por el climaterio, que es la fase de transición entre la etapa reproductiva y no reproductiva de la mujer. 71
- 72. DESORDENES DEL CICLO La ovulación irregular se llama oligoovulación. La ausencia de ovulación se llama anovulación. El flujo anovulatorio surge de un endometrio muy grueso, provocado por tener de forma continuada unos niveles altos de estrógenos. Este flujo se llama sangrado intermenstrual de estrógeno. El sangrado anovulatorio desencadenado por un descenso brusco de los niveles de estrógeno se llama cambios. Los ciclos anovulatorios suelen ocurrir antes de la menopausia (perimenopausia) y en mujeres consíndrome de ovario poliquístico 72
- 73. El flujo excesivamente escaso (menos de 10 ml) se llama hipomenorrea. Los ciclos de menos de 21 días o menos son polimenorrea. La menstruación frecuente pero irregular es conocida como metrorragia. El sangrado repentino y abundante en cantidades mayores de 80 ml es llamado menorragia. La menstruación abundante que ocurre de forma frecuente e irregular es menometrorragia. El término para los ciclos que exceden los 35 días es oligomenorrea. La amenorrea es la ausencia de menstruación de tres a seis meses (sin estar embarazada) durante los años reproductivos. 73
