Circulatorio
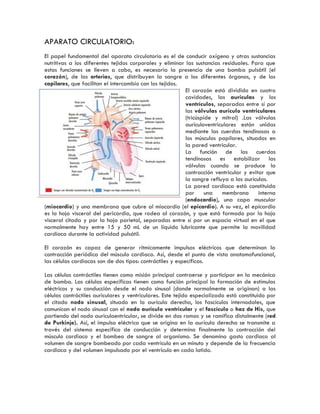
- 1. APARATO CIRCULATORIO: El papel fundamental del aparato circulatorio es el de conducir oxígeno y otras sustancias nutritivas a los diferentes tejidos corporales y eliminar las sustancias residuales. Para que estas funciones se lleven a cabo, es necesaria la presencia de una bomba pulsátil (el corazón), de las arterias, que distribuyen la sangre a los diferentes órganos, y de los capilares, que facilitan el intercambio con los tejidos. El corazón está dividido en cuatro cavidades, las aurículas y los ventrículos, separadas entre sí por las válvulas auriculo ventriculares (tricúspide y mitral) .Las válvulas auriculoventriculares están unidas mediante las cuerdas tendinosas a los músculos papilares, situados en la pared ventricular. La función de las cuerdas tendinosas es estabilizar las válvulas cuando se produce la contracción ventricular y evitar que la sangre refluya a las aurículas. La pared cardiaca está constituida por una membrana interna (endocardio), una capa muscular (miocardio) y una membrana que cubre al miocardio (el epicardio). A su vez, el epicardio es la hoja visceral del pericardio, que rodea al corazón, y que está formado por la hoja visceral citada y por la hoja parietal, separadas entre sí por un espacio virtual en el que normalmente hay entre 15 y 50 mL de un líquido lubricante que permite la movilidad cardiaca durante la actividad pulsátil. El corazón es capaz de generar rítmicamente impulsos eléctricos que determinan la contracción periódica del músculo cardiaco. Así, desde el punto de vista anatomofuncional, las células cardiacas son de dos tipos: contráctiles y específicas. Las células contráctiles tienen como misión principal contraerse y participar en la mecánica de bomba. Las células específicas tienen como función principal la formación de estímulos eléctricos y su conducción desde el nodo sinusal (donde normalmente se originan) a las células contráctiles auriculares y ventriculares. Este tejido especializado está constituido por el citado nodo sinusal, situado en la aurícula derecha, los fascículos internodales, que comunican el nodo sinusal con el nodo auriculo ventricular y el fascículo o haz de His, que partiendo del nodo auriculoentricular, se divide en dos ramas y se ramifica distalmente (red de Purkinje). Así, el impulso eléctrico que se origina en la aurícula derecha se transmite a través del sistema específico de conducción y determina finalmente la contracción del músculo cardiaco y el bombeo de sangre al organismo. Se denomina gasto cardiaco al volumen de sangre bombeado por cada ventrículo en un minuto y depende de la frecuencia cardiaca y del volumen impulsado por el ventrículo en cada latido.
- 2. El rango normal es amplio y está entre los 2,2 y los 3,5 L/min/m . Por otra parte, el periodo que va desde el final de una contracción cardiaca hasta el final de la siguiente se denomina ciclo cardiaco e incluye un periodo de relajación y llenado ventricular (diástole) y un periodo de contracción (sístole). La sangre fluye sin interrupción desde las grandes venas hacia las aurículas y aproximadamente un 70% pasa directamente a los ventrículos a través de las válvulas auriculoventriculares. La contracción auricular (sístole auricular) contribuye en un 30% a la repleción ventricular .En la aurícula derecha desembocan la vena cava superior e inferior y en la aurícula izquierda las cuatro venas pulmonares. Durante la sístole, las válvulas auriculoventriculares están cerradas y la sangre se acumula en las aurículas lentamente, aumentando de forma progresiva la presión intrauricular. Cuando finaliza la sístole y se produce una caída en la presión intraventricular, se abren las válvulas auriculoventriculares permitiendo así la entrada de sangre en los ventrículos. La contracción ventricular permitirá la salida de sangre a los grandes vasos a través de las válvulas semilunares (la aórtica y pulmonar). A diferencia de las auriculoventriculares (tricúspide y mitral), las válvulas semilunares no están delimitadas por un anillo fibroso. Se insertan en el borde inferior de tres dilataciones o pequeñas cavidades llamadas senos de Valsalva, situados en el origen de las arterias aorta y pulmonar. Los senos de Valsalva, que lindan con la válvula aórtica, tienen un especial interés, ya que en ellos se originan las arterias coronarias, cuya obstrucción condicionará la patología isquémica cardiaca. Las arterias transportan la sangre hacia los tejidos y se ramifican en las arteriolas que regulan el paso hacia los capilares, constituidos por una simple pared endotelial y cuya función radica en intercambiar elementos nutritivos y oxígeno entre sangre y espacio intersticial. Las vénulas reciben la sangre de los capilares tras dicho intercambio y constituyen vasos de mayor calibre; las venas transportan la sangre de regreso al corazón con una mínima cantidad de oxígeno y abundante anhídrido carbónico. El aparato circulatorio se divide básicamente en circulación sistémica, circulación pulmonar y circulación coronaria. La circulación sistémica está formada por la arteria aorta, que sale del ventrículo izquierdo, y se distribuye a través de grandes arterias por todo el organismo ramificándose en estructuras cada vez más pequeñas hasta llegar a la red capilar. El sistema venoso recoge la sangre de los capilares y la vierte en la aurícula derecha a través de las venas cavas superior e inferior, gracias a un gradiente de presión que existe entre el sistema venoso y la aurícula. La circulación pulmonar se encarga de la oxigenación de la sangre venosa. La arteria pulmonar sale del ventrículo derecho, bifurcándose en las arterias pulmonares derecha e izquierda que van a los pulmones donde, a través de los alvéolos, intercambiarán oxígeno y anhídrido carbónico. La presión arterial pulmonar es aproximadamente una sexta parte de la presión sistémica, aunque ambos flujos son equiparables debido fundamentalmente a la menor resistencia que ofrece la circulación pulmonar al paso de sangre. Tras la división en arteriolas y capilares, se constituye finalmente el sistema venoso pulmonar que desemboca en la aurícula izquierda en forma de cuatro venas pulmonares principales, dos procedentes del pulmón derecho y dos del pulmón izquierdo, llevando sangre ya oxigenada tras el paso por los pulmones, que se distribuirá a través de la aorta a los distintos órganos.
- 3. La circulación coronaria cuya disposición anatómica varía considerablemente en los diferentes individuos, permite la irrigación del corazón y tiene una gran importancia clínica en la patología isquémica cardiaca. Normalmente, existen dos arterias coronarias principales que nacen en los senos de Valsalva, los cuales lindan con la válvula aórtica, la izquierda (que se bifurca en la arteria descendente anterior y la circunfleja) y la derecha. Existen, asimismo, numerosas anastomosis entre las diversas ramas coronarias que tienen un papel clave en los pacientes con obstrucción coronaria. Las venas coronarias están distribuidas en dos sistemas principales, el sistema del seno coronario (que desemboca en la aurícula derecha) y diferentes orificios que permiten la salida de sangre a la cavidad auricular derecha de modo independiente al seno coronario. ETIOLOGÍA: “La insuficiencia cardiaca (IC) es la situación fisiopatológica en la que una anomalía en la función cardiaca determina un fallo en la función de bombeo del corazón para conducir a los diferentes tejidos corporales oxígeno y otras sustancias nutritivas y eliminar las sustancias residuales. También se habla de IC cuando se mantiene este aporte, pero a expensas de un volumen diastólico (de llenado ventricular) excesivamente elevado. La insuficiencia cardiaca no es siempre debida a un fallo de la contracción miocárdica en sí, sino que, en ocasiones, aparece en el contexto de otras patologías valvulares o congénitas en las que el fracaso cardiaco se produce tras una sobrecarga hemodinámica importante. Inicialmente, los ventrículos responden a esta sobrecarga con una hipertrofia (un aumento de la masa muscular miocárdica), pero finalmente la función del miocardio se deteriora y los ventrículos se dilatan, disminuyendo así el cociente entre el grosor del miocardio y el diámetro de la cavidad ventricular.”(Portobella,2006) DEFECTO DE LA CONTRACTILIDAD MIOCARDICA(FALLO MIOCARDICO) SITUACIONES DE SOBRECARGA HEMODINAMICA. FORMAS MIXTAS. Miocardiopatías. Crisis hipertensiva. Miocarditis. Embolia pulmonar masiva. Isquemia miocárdica (patología isquémica coronaria.) Rotura valvular. Enfermedad valvular. Alteración del llenado ventricular (pericarditis constrictiva, etc.Enfermedad cardiaca congénita.
- 4. Según la OMS: "Combinación variable de alteraciones de la íntima de las arterias y que consiste en la acumulación focal de lípidos, carbohidratos complejos, sangre y sus productos, tejido fibroso y depósitos de calcio, que se asocian a alteraciones de la media.» «Es el estrechamiento progresivo de las arterias, lo que da origen a vasos colaterales. Se acumulan depósitos de grasa; las más afectadas son las arterias del corazón, cerebro y piernas.» (Moller y Kaufman , 2005) «Formación de placas de ateroma en las arterias. En la formación de dicha placa están implicados distintos procesos como la disfunción endotelial, la proliferación de musculo liso, tejido fibroso y el deposito intra y extracelular de lípidos.» (Portabella, 2006) C Sexo masculino y mujeres después de la menopausia Antecedentes familiares de padecimientos cardio-isquemicos y evento cerebro vascular. HIPERLIPIDEMIA PRIMARIA & SECUNDARIA. TABAQUISMO. HIPERTENSIÓN. DIABETES MELLITUS OBESIDAD SINDROME NEFROTICO. HIPOTIROIDISMO. AUMENTO DE LA LIPOPROTEINA
- 5. “La hipertensión arterial (HTA) se define como una presión arterial sistólica (PAS)_140 mmHg, una presión arterial diastólica (PAD) _90 mmHg .”(Portobella,2006) EPIDEMIOLOGÍA: En la mayoría de los países las ECV son la principal causa de muerte. INSUFICIENCIA CARDIACA Aproximadamente un 1-2% de la población adulta de los países desarrollados tiene IC, pero la prevalencia aumenta hasta más del 10% entre las personas de 70 o más años. • Entre las personas >65 años que se presentan en atención primaria con disnea de esfuerzo, una de cada 6 tiene una IC no detectada. . ATEROSCLEROSIS”En España es la causa de 124000 muertes al año.” HIPERTENSION ARTERIALEnfermedad Cardiovascular 2da. Causa de mortalidad anual en el mundo. Hipertensos 20% de la población general y 50% de la población entre 65 y 74 años. FACTORES DE RIESGO. ENFERMEDAD VASCULAR PERIFERICA. ENFERMEDAD VASCULAR CERBRAL ENFERMEDAD CORONARIA.
- 6. FISIOPATOLOGIA INSUFICIENCIA CARDIACA. Mayor secreción de vasopresina Menores señales inhibidoras aferentes. Disfunción del barorreceptor. CEREBRO Centro vasomotor. Mayor actividad del sistema nervioso simpático. Mayor secreción de renina. Mayor angiotensina II Menor flujo en extremidades. Menor flujo sanguíneo renal. Mayor aldosterona. Mayor reabsorción de sodio. Mayor reabsorción de agua..
- 7. FISIOPATOLOGIA ATEROSCLEROSIS: Daño endotelial provoca que aumente la permeabilidad de las LDL Entrar las LDL al endotelio de la túnica media a la túnica intima. Dentro de la túnica media las LDL están en contacto con sustancias antioxidantes pero al migrar a la túnica íntima se oxidan al ya no estar en contacto con estas (FOSFOLIPIDOS) Las LDL oxidadas crean una respuesta inflamatoria la cual está regulada por MONOCITOS & LINFOCITOS. MONOCITOS se activan y se convierten en macrófagos que fagocitan y se transforman en células espumosas. CELULAS ESPUMOSAS sufren apoptosis y liberan partículas de colesterol a la intima Túnica intima FORMACION DE LA ESTRIA GRASA: pequeña coloración amarilla. SE ESTIMULA LA MIGRACION DE LAS CELULAS MUSCULARES A LA INTIMA ya que pierden su capacidad de contraerse y migran perdiendo colágeno. El colágeno se comienza a depositar intentando reparar en vaso sanguíneo dañado, lo encapsula todo lo contenido en la íntima (CENTRO NEOLIPIDICO). Mayor disfunción endotelial. Mayor respuesta inflamatoria. LDL oxidada Células inflamatorias (linfocitos, macrófagos y células). Detritus celular. Cristales de colesterol FORMACION DE LA PLACA DE ATEROMA.
- 8. ANEMIA MICROCITICA BAJO ALTO DEFICIT DE HIERRO. SIDEROBLASTOS NO SI TALASEMIA ANEMIA SIDEROBLASTICA ( incluye a la causada por déficit de B6) RETICULOSITOS BAJOS ALTOS Hiperesplenismo Hemoglobinuria Enfermedad renal. Infección Desnutrición Anemia aplastica Leucemia Enfermedad hemolítica anti inmune. Eritroblastosis fetal. Reacción transfusional. Colagenopatia vascular MEGALOBLASTOS. SI Descartar déficit vitamina B12 Descartar déficit ácido fólico NO RETICULOSITOS BAJOS ALTOS DESCARTAR ENFERMEDA D HEPATICA ANEMIA HEMOLITICA
- 10. CUADRO CLINICO: C A R D I O P A T I A S INSUFICIENCIA CARDIACA. Peso y talla IMC Índice cintura-cadera ¿Cambios en el peso? Antecedentes dietéticos. Presión arterial. Disnea, Tos seca, áspera o sibilancias. Piel cianótica o pálida. Ruidos respiratorios anormales. Aumento de la frecuencia cardiaca; pulso > 80 latidos/min. Temperatura Edema blando, fatiga (insuficiencia cardiaca derecha). Edema pulmonar, estertores, disnea (insuficiencia cardiaca izquierda). Tása de filtración glomerular. Oliguria. Confusión, alteración del pensamiento Radiografía torácica. ATEROSCLEROSIS Asintomática se puede detectar ya sea por la asociación de factores secundarios o como complicación. Mediante exámenes bioquímicos. HIPERTENSIÓN ARTERIAL. o Peso y talla o IMC o Antecedentes dietéticos. o Perímetro abdominal patrón de presión arterial. o Cefalea, mareo. o ¿ronquidos o apnea durante el sueño? o Polisomnograma. o Ingresos y egrese. o Arteriografía renal. o Radiografía torácica. o Ecografía renal. o Pielograma intravenosa. o ECG.
- 11. DIAGNOSTICO MEDICO: CARDIOPATIAS. INSUFICIENCIA CARIDACA. HIPERTENSIÓN ARTERIAL o Proteína C reactiva o CoQl0 sérica o Concentración de BNP o NT:pro- BNP o Ácido úrico o Oximetría o Objetivos o Presión parcial de dióxido de carbono (pCO2) o Presión parcial de oxígeno (pO2) o Densidad específica (elevada) o Colesterol: total, HDL. LDL Triglicéridos o Hemoglobina y hematócrito. o Fe sérico, ferritina. o Homocisteína o Folato sérico o B12, sérica o Na*, K* o Ca2+, Mg2* o Glucosa. o Zinc sérico. o Fosfatasa alcalina. o Albúmina, transtiretina o Nitrógeno ureico sanguíneo. o Creatinina o TP o INR o Deshidrogenasa láctica (elevada) o Equilibrio de nitrógeno o Aminotransferasas de alanina y aspartato. o Hemoglobina y hematocrito o Fe sérico, ferritina. o Proteína C reactiva. o Albumina, transtiretina. o Proporción entre albumina y creatinina urinarias (las cifras altas afectan la capacidad de dilatación arterial.) o Colesterol: HDL, LDL. o Triglicéridos. o Deshidrogenasa láctica. o Nitrógeno ureico sanguíneo. o Creatinina, TFG. o Ácido úrico. o Na +, K+. o Cloruro. o Ca 2+,Mg2+ séricos. o Hormona paratiroidea (PTH). o Renina plasmática. o Aminotransferasas de aspartato y alanina. o Fosfatasa alcalina. o Vitamina D sérica. o TP o INR. o Glucosa o Homocisteína. o Folato y B12 séricos. o Ácido ascórbico plasmático. o Ca 2 urinario. o Cortisol urinario. ATEROSCLEROSIS. Proteína C reactiva CoQlO sérica Triglicéridos: objetivo < 150 mgl100 ml Colesterol total (a menudo elevado.) HDL: objetivo > 40 mg/100 ml en varones y >50mg /100ml en mujeres. Colesterol LDL: objetivo < 100 mg/100 ml. Pruebas avanzadas de lípidos: tamaño pequeño de las partículas Homocisteína: sérica y urinaria Folato sérico y urinario. B12 sérica y urinaria. B6 sérica Hemoglobina y hematócrito. Fe sérico Na*, Kt Ca2*, Mg2n Glucosa Aminotransferasa de alanina y aspartato. Cobre sérico
- 12. INSUFICIENCIA CARDIACA INTERVENCION: OBJETIVOS: o Reducir las demandas cardiacas y restaurar la estabilidad hemodinámica. o Prevenir el choque cardiogenico, tromboembolia e insuficiencia renal. o Mantener la presión arterial <140/90 mmHg en todos los pacientes o <130/80 mmHg en los enfermos con diabetes o nefropatías crónicas.(Khan,2009) o Eliminar o reducir el edema. o Impedir distensión y elevación del diafragma, que reducen la capacidad vital. Evitar la sobrealimentación de los pacientes caquécticos para prevenir el síndrome de realimentación. o Alcanzar IMC e índice entre cintura y cadera convenientes para disminuir los requerimientos de oxígeno y las demandas tisulares de nutrimentos. Reponer la masa corporal magra, en caso necesaria. VIGILANCIA: o Repetir el INI cada semana hasta alcanzar la dosis terapéutica. Valorar la observancia con suspensión de la hierba de San Juan y el uso aleatorio de suplementos de vitamina K. Valorar la comprensión de los riesgos del uso de plantas medicinales o suplementos cuando se toma warfarina. ALIMENTOS Y NUTRICION: o Ingestión apropiada de proteína para los pacientes estables; los sujetos con IC tienen necesidades de proteínas mucho mayores que las personas sin esta enfermedad. o Ingestión de 1440 a 1 900 ml de líquido al día, según la fatiga y la disnea. o Ingestión de menos de 2 g de sodio más y la calidad de vida. o Consumir folato en alimentos o suplemento combinado un B6, B12, y folato. o Alentar la dieta DASH con cantidades adecuadas de potasio, calcio y magnesio (Gums, 2004). o Cuando se usa nutrición parenteral total, asegurar el suministro adecuado de todos los micronutrientes y macronutrientes o Proporcionar antioxidantes, como vitamina E; hasta cubrir la IDR; no hay evidencia de que una cantidad mayor sea beneficiosa es seguro consumir más productos de granada, arándano, y uva. o Si el paciente es obeso puede recomendarse una dieta con control calórico. Un patrón vegano puede ser de utilidad; con suministro de seis a cinco comidas al dia. o Limitar el consumo de alcohol; en mujeres a una bebida al dia, dos para varones, a lo sumo.
- 13. ATEROSCLEROSIS. INTERVENCION: OBJETIVOS: Mantener un abordaje en equipo para apoyar los mejores resultados posibles: médicos, enfermeras, nutriólogos y otros terapeutas. Mejorar las concentraciones de colesterol LDL y HDL para impedir la formación de nuevas lesiones. Reducir las cifras elevadas de colesterol (> 200 mgl100 ml) y triglicéridos (> 200 mg/100 ml) con la dieta TLC del National Heart, Lung, and Blood Institute. Corregir los triglicéridos elevados si la cifra es mayor de 150 mg/100 ml. Intensificar el control del peso y aumentar la actividad física. Si la concentración de triglicéridos es > 200 mgl100 ml después de alcanzar la meta para el colesterol LDL, establecer un objetivo secundario para el colesterol no HDL (colesterol total menos HDL) 30 mgl100 ml más alto que el objetivo del colesterol LDL. VIGILANCIA: Repetir los análisis de laboratorio después de tres a seis meses; recuerdo dietético. 0bjetivo: colesterol total menor de 200 mgl100 ml. ALIMENTOS Y NUTRICION: Modificación de la grasas: grasas saturadas: limitar consumo de mantequilla, aceite de palma y coco, leche y lácteos sin descremar. Grasas insaturadas: Ácidos grasos mono insaturados: ácido oleico grasa vegetales. Ácidos grasos poliinsaturados: principalmente linolenico (aceite de maíz, girasol, soya y cártamo.) Ácidos grasos omega 3 y 6: disminuyen las concentraciones plasmáticas de triglicéridos en ayunas. HC: 50-60% máximo por factor de sobrepeso y por qué la bajo ingestión disminuye la cantidad de sal reabsorbida por ID y la excreción renal aumenta. FIBRA: Por ser un residuo no digerible de los alimentos vegetales y se puede encontrar de forma insoluble en agua (acorta el tiempo de tránsito intestinal) y soluble (disminuye las concentraciones de colesterol. La recomendación es de 20-30 g/dia o 0.02 a 0.025 g/kcal(recomendando la suplementación de fibra como guara, psyllium, avena.) Antioxidantes: debido al estrés oxidativo.(Vitamina E & C).
- 14. HIPERTENSIÓN ARTERIAL. INTERVENCION: OBJETIVOS: o Valorar los factores de riesgo médicos, trastornos concomitantes y causas identificables de hipertensión. Por ejemplo, la hipertensión esencial afecta a 1000 millones de personas en todo el mundo y tiene una base genética (Mein,2009). o Reducir la morbilidad y mortalidad cardiovascular (IC, accidente cardiovascular) y renal (ADA, 2009) mediante el descenso de la presión arterial. El patrón dietético DASH reduce la presión arterial sistólica en 8 a 14 mmHg (ADA,2009). o Aumentar la respuesta adrergenica beta de los vasos y linfocitos. La ingestión de sodio debe limitarse a no más de 2300mg(100mmol) al dia; este nivel puede reducir la presión arterial sistémica en 2 a 8 mmHg. o Para individuos hipertensos y diabetes o enfermedad renal, mantener un objetivo de presión arterial <130/80 mmHg. o Alcanzar y mantener un peso corporal optimo (IMC:18.5 a 24.9); la pérdida de peso reduce la presión arterial sistólica en 5 a 20 mmHg por cada 10kg perdidos (ADA,2009). o Fomentar la ingestión adecuada de líquidos, a menos que haya contraindicación. Evitar el exceso de alcohol, que puede elevar la presión arterial. o Los dietistas deben alentar a las personas a realizar actividad física aeróbica durante al menos 30 minutos. VIGILANCIA: Reportes de presión arterial, registros alimentarios que muestran mejoría en la ingestión de sodio en la dieta diaria. ALIMENTOS Y NUTRICION: La dieta DASH funciona 14 días después de iniciarla. Esta dieta es rica en frutas, verduras y lácteos bajos en grasa; es baja en ácidos grasos saturados y grasa total. Deben planearse todos los días las cantidades adecuadas de potasio proveniente de leche descremada, papas horneadas, toronja, naranjas, plátanos, ejotes y otras frutas y verduras. Tratar la carne como una fuente de comida completa, como como el elemento central. Utilizar alimentos como frutas bajas en grasa y calorías, por ejemplo gelatina sin azúcar, como postres o refrigerios. De cinco a diez raciones de frutas y verduras al dia por su contenido de flavonoides, fitoquimicos y potasio; y por sus propiedades. Patrones de dieta mediterránea.
- 15. Limitar la ingestión de sodio. Solo 20% a 50% de los pacientes hipertensos es sensible al sodio. Los individuos con hipertensión esencial al sodio que aquellos con hipertensión secundaria a otros trastornos. Algunas grasas saturadas pueden sustituirse por aceite de oliva, soya o canola en su preparación. Los pistaches, semillas de girasol, semillas de sésamo y germen de trigo son fuentes adecuadas de fitoesteroles; consumir con frecuencia. Limitar las bebidas alcohólicas a una en mujeres y dos diarias en hombre. Usar fuentes de ácidos grasos omega 3 como abadejo, sardinas y salmón, varias veces a la semana. El atún debe de usarse con menor frecuencia por la posibilidad de que el contenido de mercurio eleve la presión arterial.
- 16. BIBLIOGRAFIA: 1. Escott, S,(2012); NUTRICIÓN, DIAGNÓSTICO Y TRATAMIENTO, “Cardiopatias.”;7ma edición, Lippincott,pags.347-372. 2. Portobella, Cleofe Perez; (2006); FISIOPATOLOGIA APLICADA A LA NUTRICION, Aparato Circulatorio; Ediciones Mayo, 2da reimpresión; pags: (168-162). 3. Ateroesclerosis y Arterioesclerosis: Control global del riesgo cardiometabólico; Escrito por José Sabán Ruiz,Ana Alonso Pacho.(114-126) 4. Atlas de anatomía patológica ;Escrito por Edward C. Klatt (24-36) 5. Cardiopatía isquémica: angina de pecho, infarto de miocardio; Escrito por L. Martín Jadraque. 6. Bona et al. KFI, (2006); Homocysteine lowering and cardiolascular events after acute myocardial infarction. Nm EnglJ Med.354:1578. 7. Gums,JG. Magnesium in cardiovascular and other disorders. (2004.)AmJ Health Syst Pham.6l:1569. 8. Kahn NA, et al. The 2009 Canadian Hipertension Education Program recommendations for the management of hypertension: Part 2 therapy. Can Card.iol. 25:287. 9. DASH Diethttp://www.nih. gov r / news/ pr /apr9T,zDash.htm 10. ADA. American Dietetic Association Evidence Analysis Library. AccessedJuly 1 5, 2009, at http: &cms-preüew:1. / / www.adaeüdencelibrary.com/ template.cfm?key= 11. Mein CA, et al. Genetics of essential hypertension.(2004.). Hum Mol C,en¿t. 13:),69. 12.