Varicela_en Pediatria_Practica 2023.pptx
- 1. Varicela
- 2. Generalidades Enfermedad exantemática frecuente, generalmente infantil, muy contagiosa y benigna en la mayoría de casos. Mayor incidencia <10 años. Reservorio: ser humano. Mecanismos de transmisión: A través del aire secreciones respiratorias Contacto directo vesículas Causada por el virus varicela zóster (VZV), el más pequeño de los alfaherpesvirus humanos. Contiene ADN de doble cadena, nucleocápside, tegumento proteico y envoltura lipídica.
- 3. Tras la primoinfección, que es la varicela, se genera una inmunidad permanente, pero permanece en las neuronas de los ganglios sensitivos, infectando terminaciones nerviosas y migrar por los axones. Desde los ganglios de raíces dorsales, se puede reactivar en forma de herpes zóster (15%), la mayoría de veces, de forma leve. En ese momento, las células empiezan a replicar y pasa a otras células, comprometiendo múltiples neuronas sensoriales, y luego estableciendo lesiones cutáneas en el dermatoma que es inervado por el ganglio infectado. Etiopatogenia
- 4. Epidemiológico: Historia de contacto directo o exposición 10 a 21 días previos al inicio del brote. Clínico: Más importante. Clínica Incubación. Asintomática 10-21 días. Prodrómico. Fiebre 37,8 a 39,4° C, malestar general, cefalea, faringitis y disminución de apetito. Exantemático. Exantemas pruriginosos. Inician como máculas, pasan rápido a pápulas y luego vesículas en cuestión de 24 a 48h. Enturbamiento de contenido vesicular con posterior costrificación de 24 a 48h por lesión (polimorfismo regional) Contagio. 1-2 días antes de aparición de exantema hasta costrificación. Diagnóstico y clínica
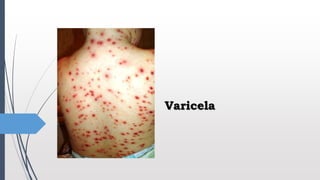
- 5. Las lesiones tiene distribución centrípeta, ubicándose en cuero cabelludo, cara y tronco, para luego comprometer extremidades. Exantema respeta palmas y plantas. Es característico encontrar lesiones en diferentes estadíos de evolución. Lesiones son pequeñas de base eritematosa y un diámetro de 5 a 10mm, con paredes finas y frágiles. Aparecen con intervalos de dos a cuatro días, por tandas. Suelen estar unas junto a otras, aparentado lesiones de mayor tamaño. Suele referírsele como patrón de “cielo estrellado”. Diagnóstico y clínica Puede haber lesiones en las mucosas orofaríngea, conjuntival y genitoanal.
- 6. Diagnóstico y clínica Las lesiones de varicela no dejan cicatriz, ya que el epitelio afectado es superficial. Generalmente, al 6to día desde la aparición de las lesiones, la mayoría entra en etapa de costra.
- 7. Complicaciones cutáneas Las complicaciones han disminuido desde la existencia de la vacuna. Más comunes son la sobreinfección de lesiones por S. pyogenes y S. aureus. Impétigo, Celulitis, Absceso, infección necrosante de la piel. La sobreinfección bacteriana es consecuencia de la excoriación de las lesiones después del rascado y condicione de higiene menos adecuadas.
- 8. SNC: rara. Signos de afectación cerebral: meningoencefalitis, fiebre, cefalea, rigidez de cuello, cambio del sensorio, en ocasiones convulsiones, estupor coma y parálisis. Síndrome de Reye: afectación hepática por administración de ácido acetil salicílico durante la enfermedad. Varicela hemorrágica, progresiva y diseminada: se da en inmunodeprimidos o en niños tratados con altas dosis de corticosteroides. Posible evolución fatal. Neumonía varicelósica: rara en niños inmunocompetentes, pero aumenta en incidencia a medida que aumenta la edad de infección. Se da entre 1 a 5 días después de la aparición de las lesiones. Se manifiesta con taquipnea, disnea y tos seca. En formas menos comunes: hemoptisis, cianosis y dolor torácico tipo pleurítico. Estertores en ACP. Complicaciones extracutáneas
- 9. Muestra se toma del contenido vesicular de lesiones nuevas. Hemograma: linfopenia y granulocitopenia PCR. Cultivo viral más inmunofluorescencia o inmunoperoxidasa de anticuerpos monoclonales. Citología con tinción de Tzack. Determinación de IgM para VZV: indica infección aguda. Determinación de IgG VZV: indica exposición pasada e inmunidad. Laboratorio Virológicos Serológicos En lo posible, todo paciente con varicela infectada debe tener un hemocultivo y cultivo de lesiones supuradas o necróticas.
- 10. Reposo relativo Mantener adecuado estado de hidratación Corte de uñas y baño diario Antihistamínicos de primera generación (clorfenamina) Antipirético: Paracetamol No aplicar nada para cubrir las lesiones. Contraindicado: Aspirina, AINES. Tratamiento Medidas generales
- 11. Antiviral: Aciclovir En Inmunocompetentes, adolescentes, adultos: Aciclovir 80 mg/kg/día VO dividido en 4 dosis por 5 días. Máx: 3.3gr/día. En >40kg Aciclovir 800mg por 5 dosis al día. En Inmunocomprometidos, recién nacidos, o en Inmunocompetentes complicados con neumonía o encefalitis por VZV: < 1 año Aciclovir 30 mg/kg/día EV dividido en 3 dosis por 7 a 10 días. En encefalitis, por 14 a 21 días. > 1 año Aciclovir 1500 mg/m2/día EV, dividido en 3 dosis por 7 a 10 días. Tratamiento Tratamiento específico
- 12. ESCARLATINA
- 13. Definición La escarlatina en una enfermedad exantemática, infectocontagiosa, se transmite principalmente de persona a persona al estornudar o toser, el contagio puede ser por enfermos o por portadores sanos, es producida por las exotoxinas del estreptococo beta hemolítico del grupo A Produce tres tipos de toxinas A, B y C que provocan las manifestaciones clínicas de esta enfermedad, por tanto puede padecerse en tres oportunidades, ya que cada infección es producida por una única toxina del agente etiológico. La puerta de entrada es generalmente respiratoria, localizándose en la nariz y garganta, desde donde invade los tejidos y ganglios linfáticos regionales.
- 14. Factores de riesgo Es más frecuente en zonas urbanas Se asocia a infecciones faríngeas, heridas o quemaduras infectadas por estreptococos El contacto con personas infectadas por estreptococo aumenta el riesgo • Se presenta en hombres y mujeres por igual • Lo períodos epidémicos en América del Norte se presentan en primavera y verano, con predominio en épocas de sequia • Se presenta con más frecuencia en invierno y en climas templados • El 80% de los niños a los 10 años de edad, ya han desarrollado anticuerpos protectores contra las exotoxinas del estreptococo beta hemolítico del grupo A. • La escarlatina es rara en niños menores de 2 años por la presencia de anticuerpos maternos Epidemiología
- 15. Cuadro clínico El periodo de incubación del estreptococo beta hemolítico del grupo A, tiene un periodo de incubación de 1 a 7 días. El inicio de la escarlatina por lo general es brusco Fiebre mayor de 39.5°C, que dura entre 2 y 4 días, es el síntoma inicial, disminuye paulatinamente para desaparecer después de una semana Odinofagia Cefalea Nauseas Vómito Dolor abdominal Mialgias Malestar general
- 16. Faringe congestiva Eritema de la mucosa oral Maculas puntiformes rojas en la úvula y en el paladar duro y blando (manchas de Forcheimer) Entre el día 1 y 2 se aprecia una capa blanca en el dorso de la lengua, las papilas se encuentran enrojecidas y aumentadas de volumen, la capa blanca desaparece después de 2 o 3 días dejando al descubierto las papilas rojas (lengua frambuesa) Adenopatías
- 17. Exantema Se presenta después de 12 a 48 horas de la aparición de la fiebre Son lesiones maculo-papulares de color rojo (aparenta quemadura de sol con “piel de gallina”), la textura es áspera Primero se observan debajo de las orejas, pecho y axilas - Después se extiende al tronco y extremidades, en 24 horas Las lesiones se acentúan en los pliegues de la piel, principalmente en el cuello, axilas, fosa anterocubital, pliegues inguinales y poplíteos La ruptura de los capilares hace aparecer líneas de color rojo (líneas de Pastia) en los pliegues del brazo y de la ingle, persisten durante uno o dos días, después de la resolución de la erupción generalizada Palidez peri bucal Descamación de la piel principalmente de: axilas, inglés y punta de los dedos de pies y manos, inicia 7 o 10 días, se presenta después de la resolución del exantema y puede continuar hasta por seis semanas, la extensión y duración de la descamación es directamente proporcional a la intensidad del exantema
- 18. Pruebas diagnosticas Cultivo de exudado faríngeo El cultivo de exudado faríngeo sigue siendo la prueba estándar para la confirmación de una infección estreptocócica del grupo A de las vías respiratorias superiores. La obtención de las muestras es crucial para obtener la máxima sensibilidad, al respecto se hacen las siguientes recomendaciones: El hisopo debe rosar vigorosamente la faringe posterior y las amígdalas, además de obtener muestra de cualquier exudado que se encuentre en la faringe El hisopo debe ser de algodón o de dacrón Al momento de la toma de la muestra se debe tener adecuada iluminación Se debe evitar tocar los labios, la lengua y la mucosa bucal Siempre que se sospeche la presencia de escarlatina, se deberá realizar exudado faríngeo. En la actualidad, las pruebas de estreptococo anticuerpos no están indicadas en caso de enfermedad aguda, solo se recomienda su uso en caso de sospecha de complicaciones como: fiebre reumática o glomerulonefritis.
- 19. Diagnostico diferencial Sarampión Rubéola (sarampión alemán) Varicela (coloquialmente y mal llamada viruela pinta o viruela loca) Exantema súbito (roséola, sexta enfermedad) Eritema infeccioso (quinta enfermedad) Exantemas por enterovirus } Mononucleosis infecciosa Dengue Otras enfermedades infecciosas que producen exantema: - Síndrome de choque tóxico (estreptocócico y estafilocócico) - Enfermedad de Kawasaki - Leptospirosis - Borreliosis - Roseola tifoídica (Salmonella tiphi)
- 20. Tratamiento farmacológico Los objetivos del tratamiento farmacológico de la escarlatina son: Prevenir la fiebre reumática aguda Reducir la propagación de la infección Prevenir las complicaciones inmediatas Acortar el curso de la enfermedad Se recomienda el siguiente esquema antimicrobiano, se mencionaran en orden de preferencia de uso: 1. Penicilina V (fenoximetilpenicilina) 2. Amoxicilina 3. Penicilina G benzatinica
- 21. Niños alérgicos a la penicilina 1. Cefalosporinas (cefalexina o cefadroxil). Ante la falta de cefalosporinas, se recomienda el uso de alguno de los siguientes medicamentos: 2. Clíndamicina 3. Azitromicina 4. Claritromicina
- 22. El periodo de administración es por 10 días, excepto la azitromicina que de administra por 5 días y la penicilina G benzatinica una sola dosis * En niños alérgicos a la penicilina se puede indicar eritromicina, si no se cuenta con cefalosporinas o han presentado reacción anafiláctica a la penicilina Generalmente el uso de antibióticos es empírico, sin embargo debe estar sustentado en un cuidadoso juicio clínico El tratamiento para la infección por estreptococo beta hemolítico del grupo A, debe iniciar tan pronto como sea posible para reducir la incidencia de fiebre reumática.
- 23. Tratamiento no farmacológico El tratamiento no farmacologico de la escarlatina debe de ir encaminado a mejorar las condiciones generales del paciente y prevenir complicaciones. Se recomiendan las siguientes medidas de soporte general: Reposo relativo Control térmico por medios físicos como primera opción Los antipiréticos podrán ser usados solo en caso de no lograr control de la temperatura con medios físicos La dieta debe ser completa y balanceada Evitar agregar polvos caseros secantes (polvo de haba, maicena, etc.) por el riesgo de infección secundaria de la piel (impétigo) Para que un niño regrese a la escuela y minimizar el contagio, debe haber recibido como mínimo 24 horas de tratamiento con antibióticos
- 24. Gracias