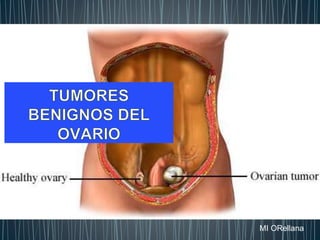
Origen y clasificación tumores ováricos
- 1. MI ORellana
- 2. EMBRIOLOGÍA Los ovarios derivan de tres orígenes embrionarios • Epitelio celómico • Mesénquima • Células germinales primordiales
- 3. • Las células germinales primitivas, comienzan a migrar hacia la 5ta. Semana de gestación de una manera ameboidal a lo largo de la línea media dorsal mesentérica para incorporarse a las gónadas en desarrollo. Este camino de descensos, sin embargo puede presentar errores.
- 4. • Ocasionalmente alguna de estas células puede perder su destino y ser depositada en cualquier sitio a lo largo de su migración. Glándula Pineal Mediastino Retroperitone o Área Sacrococcíge o
- 5. • Si una alteración ocurre en alguno de estos sitios, un tumor gonadal o extragonadal se desarrollará. • El específico tipo de tumor dependerá del grado de diferenciación celular.
- 6. Si no se produce diferenciación • Germinoma Si se origina una diferenciación extraembrionaria • Coriocarcinomas • Tumores del Seno Endodérmico Si la diferenciación embrionaria se verifica • Teratomas
- 7. • Los cuatro principales tumores que se presentan en las primeras décadas de la vida son los • teratoma • cistoadenomas serosos • quistes lúteos • cistoadenomas mucinosos
- 9. • Quiste de inclusión • Quiste folicular • Quiste del cuerpo lúteo • Luteoma del embarazo • Quistes luteínicos de la teca • Quistes paraováricos • Quistes paratubáricos mesonéfricos
- 10. • Frecuentes, no funcionales, de pequeño tamaño y carecen de importancia. • Si son grandes se aconseja la extirpación quirúrgica.
- 11. • Se los observa en mujeres postmenopáusica en las que ya no existe actividad estrogénica. • La morfología USG demuestra una masa de bordes definidos, anecogénica, e contornos regulares y con muy buena conducción del sonido. •
- 12. • Se desarrollan por sobreestimulación de la hipófisis sobre el ovario; varios folículos son estimulados y uno de ellos produce más líquido folicular, miden de 6 a 8 cm e involucionan en semanas o meses. • Cuando persisten, pueden volverse funcionales y secretar estrógenos (sangrado irregular, hiperplasia endometrial).
- 13. • Se produce como efecto de una hemorragia excesiva a la ovulación. • Ecográficamente tiene paredes finas, uniloculares y contenido anecoico
- 14. El sangrado en el mismo o la falta de absorción produce un quiste funcional. Generalmente es unilocular, unilateral, de 50 a 110 mm de diámetro mayor. (imagen en halo de fuego)
- 16. • Tumores sólidos como respuesta anormal a la HCG con hiperplasia de las células tecales. • Pueden virilizar al feto femenino. Regresan espontáneamente.
- 17. • Coinciden con mola o coriocarcinoma o hiperestimulación ovárica. • Respuesta a la secreción HCG elevada. Son quistes bilaterales de más de 15 cm de diámetro. • No requieren tratamiento: los quistes suelen reabsorberse si se trata la causa primaria
- 18. • Derivados del conducto de Wolff. • Son únicos de paredes finas y transparentes , frecuentes • Se presentan como colecciones líquidas de contornos regulares, anecogénicos y en baja frecuencia • algunos son levemente ecogénicos debido a la presencia de un alto contenido proteico o fenómenos hemorrágicos en su interior
- 19. • El diagnóstico específico solo puede realizarse si además del quiste puede visualizarse un ovario normal separa de aquel. • Frecuentemente se presentan en premenopáusicas y muy rara vez pueden desarrollar patología maligna.
- 20. • Los quistes paratubarios son formaciones líquidas anexiales derivadas de remanentes mesonéfricos o paramesonéfricos. • Pueden ser únicos o múltiples y el tamaño varía entre 0,5 cm. y 20 cm. de diámetro.
- 21. • A. Tumores quísticos • Cistadenoma seroso • Cistadenoma mucinoso • Endometrioma • B. Tumores con hipercrecimiento del estroma • Fibroma, adenofibroma • Tumor de Brenner
- 22. • Se originan por invaginación de la superficie con oclusión posterior • Es un quiste uni o multilocular, de paredes delgadas y de contenido acuoso, superficie lisa. • La mayor parte de su superficie interna es lisa. • Bilateralidad en un 10 %. Unilaterales
- 24. • Son el 15 al 25% de todos los tumores del ovario • Son los tumores ováricos de mayor tamaño (casos de 45 a 130 kg) • Son masas redondas u ovoides, con cápsula lisa, translúcida, de color gris azulado. • El interior está dividido por tabiques o lóculos que contienen líquido mucinoso
- 26. • Pueden ser únicos o múltiples y con adherencias a la superficie. • Contienen un líquido espeso color chocolate. • Hay glándulas endometriales y estroma. • Si son de gran tamaño el tratamiento es quirúrgico. • Dismenorrea es el síntoma más común • La pared del quiste puede ser fina o
- 27. Fibroma, adenofibroma Tumor de Brenner
- 28. • Esta variedad es realmente rara. • Pueden cursar con el síndrome de Meigs (ascitis e hidrotórax y fibroma ovárico) • Habitualmente y pedunculados. • Ecográficamente son sólidos produciendo atenuación.
- 29. • Constituyen alrededor del 5% de las neoplasias del ovario. • Son grandes masas –5 a 10 cm-. • Pueden ser bilaterales -2 10%- • Con ascitis presente en el 40% de las pacientes con masas mayores a 6 cm..
- 30. • Son tumores sólidos generalmente benignos, que pueden acompañarse de un síndrome endócrino feminizante o virilizante • Se dan a cualquier edad, con mayor frecuencia después de los cuarenta años y son raros. • Generalmente son masas unilaterales –90%-, sólidas - y bien delimitadas. Son casi
- 32. • Constituyen el 15% de todos los tumores primarios del ovario • Contienen elementos de las tres capas embrionarias, predominando el ectodermo. • De 95 a 98% son benignos.
- 33. DERMOIDES PRECOZ. MUY PEQUEÑO. TODAVÍA NO HA DESARROLLADO EL LIQUIDO.
- 35. • Se origina a partir de células pluripotenciales que producen tejidos de las tres hojas germinales: ectodermo, mesodermo y endodermo. • La mayor parte de los teratomas benignos son de un contenido liquido mas o menos ecogénico con componentes solidos. • Clínicamente se denominan quistes dermoides. Constituyen el 99% de los teratomas.
- 37. Teratoma Inmaduro Maduro Quístico Sólido Quiste dermoide con transformación maligna Quiste dermoide (teratoma quístico maduro)
- 39. DERMOIDES. MASA SOLIDA Y LIQUIDA QUE SEMEJA UN PAQUETE DE MANTECA DERRITIÉNDOSE. CON MAYOR Y MENOR ZOOM.
- 41. ✓Tecomas • Frecuencia de menos del 1% de los tumores ováricos • Es raro antes de la pubertad y es más frecuente antes y después de la menopausia • Tratamiento: ooforectomía
- 43. • El riesgo de que una tumoración ovárica globalmente considerada, sea maligna es de alrededor de un 13% en la premenopausia y de un 45% en la postmenopausia. • La posibilidad de malignización aumenta directamente con la edad.
- 44. 44 • Ausencia de sintomatología y su crecimiento lento. • Su Dx suele ser en etapas avanzadas o como hallazgo casual. • La intensidad de la clínica va a depender de las diferentes características de la tumoración como son: Tamaño Tipo Histológico Aparición de complicaciones Función endocrina
- 45. 45 • Inespecífica del tipo de nauseas, vómitos, febrícula, cuadro vaso-vagal o alguno de los siguientes síntomas: Dolor abdominal de intensidad variable. • Los TBO de crecimiento lento suelen cursar con sensación de plenitud, pesadez, disconfort abdominal o incluso dispepsia. Aumento del perímetro abdominal • Se produce por el propio crecimiento de la masa o bien por ascitis. Abdomen agudo. • Fundamentalmente se deriva de una TBO complicada con torsión, rotura, hemorragia, infección.
- 46. 46 Sintomatología compresiva que aparece por compromiso de estructuras vecinas. • Se encuentran cuadros obstructivos renales y/o intestinales e incluso, afectación vascular - varices, hemorroides. Manifestaciones hormonales. • Si el tumor es funcionante, puede aparecer masculinización, hirsutismo, hemorragia uterina anómala, y en casos más raros, hipertiroidismo u otros síndromes endocrinos
- 47. 47 El examen pélvico Ecografia vía vaginal Marcadores tumorales Anatomopatológic o • Ca125 • Alfafetoproteina • Gonadotropina coriónica humana (HCG)
- 48. 48 • El primer factor a tener en cuenta es la edad y el estado menopausico o no de la paciente. • Es importante indagar sobre los antecedentes familiares de cancer de ovario, asi como otros canceres relacionados, como mama o colon.
- 49. 49 La palpacion abdominal revela la presencia de una masa ovarica si esta sobrepasara la pelvis y la presencia o no de ascitis El tacto bimanual va a aportarnos informacion mas precisa sobre el tamano, la consistencia, la uniformidad, el grado de movilidad, la regularidad y el caracter uni o bilateral de la lesion (solo un 5% son bilaterales) .
- 50. 50 SIGNOS DE BENIGNIDAD Móvil desplazable, regular, o uniforme; Unilateral Fondo de saco de Douglas libre sin irregularidades; No hay fijación a estructuras vecinas; No hay hepatomegalia nodular, ni ascitis, ni masa epiploica indurada.
- 51. 51 • La ecografía via transvaginal (ecoTV) complementada con la ecografia via abdominal. Ecografía transvaginal proporciona mejor información si la TBO es menor de 10 cm. o se ubica en fondo de saco de Douglas, Ecografía abdominal Si la TBO es más de 10 cm o se sitúen por encima del techo vesical
- 52. 52 Tamaño menor de 5 cm. * Unilateralidad. Pared tumoral lisa, delgada y regular. * Ausencia de tabiques o menores de 3 mm de grosor (figura 4 y 5). * Buena delimitación de la masa Homogeneidad de la lesión sin presencia de areas solidas. Contenido anecoico de la tumoración. Ausencia de ascitis.
- 53. 53 • No ha demostrado por el momento una sensibilidad ni especificidad superiores a la eco TV y solo se reserva para conocer en ciertos casos la extensión de la lesión o como parte del estudio de extensión pre quirúrgico ante la sospecha de que se pueda tratarse de una masa maligna.
- 54. 54 Tampoco es de primera elección para el diagnóstico de tumoración anexial, pero existen estudios que avalan su papel por el incremento en la sensibilidad y especificidad con respecto a la eco TV y su eficacia en cuanto al diagnóstico de la posible afectación ganglionar.
- 55. 55 Permite la visualización directa de la lesion del anexo contralateral y del resto del aparato genital interno. Además permite obtener muestras para estudio citológico tanto de liquido intraperitoneal como intraquistico. Realizar exeresis de la lesion y abordaje quirúrgico que corresponda en función del resultado histológico intraoperatorio.
- 57. 57 ◼ El enfoque terapéutico depende fundamentalmente de tres aspectos: ▪ Edad de la paciente ▪ Criterios de benignidad o malignidad. ▪ Tamaño tumoral Lesión simple o probablemente benigna Lesión compleja o sospechosa de malignidad Lesión probablemente maligna • Realizar LPS diagnóstica y según hallazgos y resultado de la BIO realizar una laparotomía con independencia de la edad de la paciente
- 58. 58 Tumoración simple < o igual a 5cm: • Lesion funcionalà Actitud expectante con evaluacion en el tiempo de dicha lesion mediante control ecografico y estudio de marcadores analiticos. • Reevaluacion de la px entre 3 y 6 m. si persinten se puede demorar el sig control un año. • cambio en sus características (aumento tamaño o signos de sospecha), se aconseja realizar tratamiento quirúrgico inicial mediante laparoscopia con intención conservadora.
- 59. 59 Tumoración compleja o simple> 6cm: • La técnica de elección, la laparoscopia y se deberá actuar en función de los hallazgos: • - Lesión benigna: quistectomía u ooforectomía si la anterior no es posible. • - Lesión dudosa: anexectomía unilateral y biopsia intraoperatoria. • - Lesión maligna: previa BIO (realizada por LPS o por LPM) procederemos a una cirugía reglada oncológica de cáncer de ovario
- 60. 60 • En este grupo de pacientes inicialmente se indicaba tratamiento quirúrgico ante cualquier tumoración anexial debido a que el 80% de los canceres de ovario aparecen en mujeres por encima de los 50 años.
Notas del editor
- Son de origen extragonadal
- Localización correcta que son los ovarios y los testículos.
- Ya que estas células tiene una naturaleza totipotencial
- Teratomas: tumores mas maduros
- Como no son funcionales no provocan hemorragia de la postmenopausia.
- Tratamiento: observación, y resección del quiste si persiste
- El cuerpo lúteo es una formación hipoecogénica que generalmente mide menos de 20 mm e involucionará dentro de los catorce días.
- CUERPO LÚTEO CON DOPPLER DE ENERGÍA Y DÚPLEX DEMOSTRANDO LA LUTEINIZACIÓN DE LA ONDA
- Pueden ser quistes de hasta 40 cm Constituyendo el 10% de las masas anexiales.
- Los quistes del paraovario más grandes pueden asemejarse a cistadenomas serosos o endometriomas.
- La mayoría son asintomáticos, y tienen un crecimiento lento, hallándose mas frecuentemente entre la 4° y 5° década de vida.
- 70% de los tumores serosos serán benignos Son más frecuentes que los de tipo mucinoso No alcanzan el gran tamaño de los tumores mucinosos
- El 85% son benignos Bilateralidad ocasional
- Bilateralidad en el 50 % de los casos El tamaño se acerca a los 15 cm
- Se presentan en la edad media de la vida.
- Habitualmente afectan a mujeres menopáusicas o postmenopáusicas
- Se presentan en las 3 primeras décadas de la vida y el 80% en edad reproductiva Bilateralidad en un 15-20 %
- Laparoscopía: quiste dermoide ovárico bilateral, ambos ovarios aumentados de tamaño y de dimensiones parecidas.
- Frecuentemente son asintomáticos y son un hallazgo fortuito durante una exploración USG de rutin
- FIGURA DE MANTECA LEVEMENTE DERRETIDA QUE ES LA REPRESENTACIÓN MÁS FRECUENTE DEL QUISTE DERMOIDES