Conceptos básicos de asepsia e infecciones intrahospitalarias
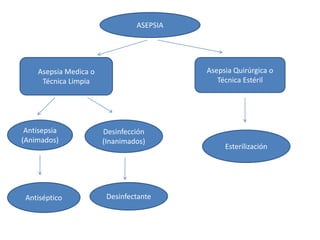
- 1. Asepsia Medica o Técnica Limpia Antisepsia (Animados) Esterilización Antiséptico Desinfectante ASEPSIA Asepsia Quirúrgica o Técnica Estéril Desinfección (Inanimados)
- 2. Las infecciones intrahospitalarias (IIH) son aquellas que va a aparecer durante la estancia hospitalaria del usuario o visita del usuario a una instalación sanitaria. El hospital es uno de los lugares mas frecuentes para adquirir una infección por que allí alberga una población importante de microorganismos son resistentes a los antibióticos, la mayoría de enfermedades nosocomiales se transmite por contacto directo.
- 3. El desarrollo de una infección aparece como un proceso cíclico que depende de los siguientes elementos: 5. Una puerta de entrada en el huésped 6. Un huésped susceptible 3. Una puerta de salida del reservorio 2. Un reservorio para el crecimiento del germen patógeno 4. Mecanismo de transmisión 1. Un agente infeccioso o patógeno
- 4. ASEPSIA Se define por la ausencia de microorganismos productores de enfermedades. PRINCIPIOS DE ASEPSIA Limpio a limpio Limpio a contaminado Del centro a la periferia De izquierda a derecha Estéril a estéril
- 5. Existe dos tipos de técnicas de asepsia efectuados por la enfermera: 1. ASEPSIA MEDICA O TECNICA LIMPIA. Procedimiento utilizado para disminuir la carga o el numero de microorganismos y prevenir su diseminación, ellos son: ANTISEPSIA ANTISEPTICO Procedimiento que se utiliza un agente químico (antiséptico) Sobre la piel u otro tejido vivo Sustancia química, se utiliza en eres animados Alcohol70% Isodine espuma 7.5% Isodine solución 8,9% Agua oxigenada 1.1
- 6. DESINFECCION Procedimiento mediante el cual se utiliza un agente químico ( desinfectante) Sobre superficies inanimadas no asegura la eliminación de esporas y priones. DESINFECTANTE Sustancia química utilizado en el proceso de desinfección
- 7. CRITERIOS DE INDICACION PARA LA DESINFECCION: establecido por Earl Spaulding en 1968 ARTICULOS CRITICOS • Aquellos instrumentos que entran en contacto con cavidades o tejidos estériles. • Lo cual deben estar siempre estériles .Ej.: catéteres ARTICULOS SEMICRITICOS • Instrumentos que entran en contacto con la mucosa de los tractos: respiratorio, genital, urinario. • Mínimamente deben tener :DESINFECCIÓN DEL ALTO NIVEL (DAN). Ej.: endoscopios ARTICULOS NO CRITICOS • Los instrumentos que solo toman contacto con la piel intacta, la piel actúa como barrera la cual evita el ingreso de microorganismos. • Solo requieren lavado y secado algunas ocasiones DESINFECCIÓN DE BAJO NIVEL (DBN).
- 8. NIVELES DE DESINFECCION DESINFECCION DE ALTO NIVEL (DAN) • Realizada con agentes químicos a T° recomendada. • Elimina a todos los microorganismos en tiempo corto: 12- 45 minutos, menos esporas bacterianas. Ej. : acido paracetico, peróxido de hidrogeno 10% DESINFECCION DE NIVEL INTERMEDIO (DNI) • Realiza con agentes químicos que elimina, bacterias vegetativas, virus y algunas esporas. • En un tiempo de 10 minutos. Hipoclorito de sodio, cetrimida. DESINFECCION EN BAJO NIVEL (DBN) • Realiza con agentes químicos, eliminan bacterias vegetativas, algunos hongos, algunos virus. • En un periodo de tiempo corto ( <10 minutos). Ej. . Amonio cuaternarios.
- 9. METODOS DE DESINFECCION Existen dos métodos de desinfección: físico y químico 1. METODO FISICO: PASTEURIZACION • Utilizado por Louis Pasteur, este proceso realiza la DAN. El agua es llevada a una T° de 77°C durante 30 min. • Destruye todo los microorganismos excepto esporas bacterianas. HERVIDO • Método que se utiliza el agua hirviendo a altas T° • Para un DAN se hierve el instrumental en un recipiente con tapa de 5 a 20 min. No se utiliza en el medio hospitalario. DESINFECTATORES DE AGUA O A CHORRO • Utilizado para desinfectar objetos utilizados en el usuario. • Se utiliza para limpiar desinfectar chatas, urinarios, este suplanta el lavado manual. A T° 90°C<.
- 10. 2. METODOS QUIMICOS O LIQUIDOS. Es el mas utilizado en nuestro medio hospitalario. AMPLIO ESPECTRO, antimicrobiano y efectivo frente a virus, esporas de bacterias y hongos. RAPIDA ACCION, debe producir una rápida muerte NO DEBE SER AFECTADO POR FACTORES DEL MEDIO AMBIENTE – activo en presencia de (sangre, esputo heces) NO TOXICO, no debe ser irritante para el usuario, COMPATIBLE CON LAS SUPERFICIES, no debe deteriorar plásticos, gomas ni corroer metales CARACTERISTICAS DE UN DESINFECTANTE IDEAL
- 11. SIN OLOR, debe tener un olor suave o ser inodoro. ECONOMICO, el costo debe evaluarse en relación con el rendimiento y la seguridad LIMPIEZA, debe de tener buenas propiedades de limpieza. FACIL DE UZAR, procedimientos prácticos para no crear confusión. EFECTO RESIDUAL NO TOXICO SOBRE LAS SUPERFICIES, no debe provocar irritación de pie. SOLUBLE EN AGUA, para lograr el descarte del producto.
- 12. 2. ASEPSIA QUIRURGICA O TECNICA ESTERIL. Procedimientos para eliminar microorganismos ESTERILIZACION ESTERIL. Libre de microorganismos. Proceso que destruye cualquier tipo de patógenos, es decir, muerte de aquellos organismos perjudiciales para la salud.
- 13. FISICO: • Calor Húmedo ( Autoclave a vapor saturado) • Calor Seco ( Pupinel) METODO DE ESTERILIZACION: QUIMICO: - LIQUIDO: Inmersión de Glutotaldehido 2% Inmersión de Acido paracetico 0.2 al 30% Inmersión de Peróxido de hidrogeno al 6% -GAS: Gas de Oxido de Etileno Vapor de Peróxido de Hidrogeno -PLASMA: Plasma de Peróxido de Hidrogeno
- 14. Los métodos de esterilización físicos se le conoce también como métodos físicos de Alta T° y a los métodos químicos se les conoce como métodos de baja T°. VAPOR SATURADO Es el que se usa actualmente, es el vapor que ocupa un espacio en forma absoluta es decir, no existe un solo c.c. de aire dentro de ese mismo espacio. La eliminación de microorganismo se produce por desnaturalización de las proteínas es decir, perdida de la actividad biológica debido a T° extremas.
- 15. AUTOCLAVES A VAPOR SATURADO: 121°C – 134°C GRAVITACIONAL Cuando el vapor es inyectado forzando la salida de aire. Empaque simple: 121°C x 30 min. 134°C x 15 min. Empaque doble: 121°C x 30 min. 134°C x 25 min. ALTO VACIO O PRE VACIO Introduce vapor a la cámara interna sobre alta presión con ambiente ya vacuo (sin contenido) Empaque doble: 134°C x 4 min.
- 16. CICLO FLASH Es para esterilización rápida. Específicamente utilizado para equipos o cargas especiales CALOR SECO Penetra lentamente a los materiales a largo periodo de exposición, alcanza T° de 170°C durante 60 min. O 150°C X 50 min. T° : 171°C 160°C 149°C 141°C 121°C Tiempo: 60 min. 120 min 150 min. 180 min. 12 horas
- 17. En el Calor Seco la eliminación de microorganismo se produce por coagulación alrededor de los 52°C las proteínas del protoplasma comienzan a desnaturalizarse y mueren. También se da por oxidación las altas T° hace que las proteínas de las bacterias se quemen.
- 18. LA CENTRAL DE ESTERILIZACION Función principal proporcionar a todos los servicios del hospital el material esterilizado en optimas condiciones AREA ROJA • Llamada también zona sucia o contaminada. • En esta zona se realiza las actividades de recepción, clasificación y descontaminación lavado del material sucio. AREA AZUL • Llamada también zona limpia. • En esta zona se realiza actividad de recepción, preparación, embalaje del material limpio. AREA VERDE • Llamada también zona restringida o zona estéril. • Se realiza actividades de almacenamiento, distribución y despacho del material esterilizado a través de una ventanilla.