lca.pptx
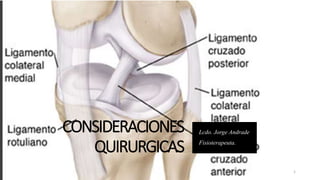
- 2. CONSIDERACIONES QUIRURGICAS Puntos importantes para la rehabilitación. TIEMPO QUIRÚRGICO El debate respecto al tiempo quirúrgico, varios estudios han documentado los beneficios de reconstrucciones diferidas. Shelboume and Foulk (1995) estudiaron 143 pacientes para analizar si la reconstrucción postergada, 40 días (grupo I) con reconstrucciones más tempranas, 11 días (grupo II). El grupo I presentó mejor fuerza muscular a los 2 y 4 meses del postoperatorio. Fuerza muscular mínima (65%) en cuádriceps fue alcanzada por el 80% del grupo I y el 53% del grupo II a los 2 meses. A los 6 meses el 73% del grupo I y el 47% del grupo II se encontraban en condiciones de regresar a la actividad deportiva de competición (fuerza muscular) cercana al 80%). SELECCION DEL INJERTO AUTOINJERTO Hueso-tendón-hueso Hueso-tendón Brown y col. (1995) que las propiedades mecánicas del tendón del semitendinoso doble con recto interno presentaban mayor fortaleza que el LCA normal y los injertos de tendón rotuliano de 10 mm. ALOINJERTOS Para evitar evitaría el alto índice de morbilidad del sitio dador presentada con los autoinjertos, se introdujeron los aloinjertos como alternativa. Flahiff y col. (1995) observaron que los aloinjertos de tendón rotuliano tienen propiedades mecánicas similares a los mismos autoinjertos DISPOSITIVOS DE FIJACIÓN DEL INJERTO Hay una multitud de sistemas de fijación femoral, principalmente éstas se clasifican en tres variantes: • Tornillos Interferenciales • Fijación Transversal • Fijación Cortical. • Tornillos metálicos de titanio • Tornillos bioabsorbibles Paterson y Trickey (1983) pasaban por un túnel tibial y lo fijaban over the top en el cóndilo femoral externo, evitando perforar el fémur. 2
- 4. prueba de elección Con menor sensibilidad diagnóstica disponemos de las maniobras del cajón anterior y del pivote. En 1976, Torg introdujo el ampliamente reconocido test de Lachman. Es el indicador más sensible de lesión aguda de LCA con una sensibilidad del 87 al 98%, considerándose la prueba de elección. La maniobra de Lachman se describe según los mm. de desplazamiento como: 1+ (0-5 mm.), 2+ (5-10 mm.), 3+ (>10 mm.) ya sea con un marginal firme (normal) o un tope terminal suave comparado con la rodilla contraria. Recientemente, Adler y col. (Adler G, Hoekman R et al, 1995) presentaron una modificación del test que llamaron "maniobra de Lachman a pierna caída". Al comparar con la maniobra de Lachman clásica, se encontró una mayor excursión promedio de 1.8 mm. en pacientes concientes y de 1.4 mm. en anestesiados. Se ejecuta con el paciente en posición supina y la pierna examinada abducida fuera de la camilla con 25° de flexión de rodilla. La resonancia nuclear magnética presenta un valor predictivo global del 95% para las rupturas completas del LCA. En lesiones agudas, se visualizan señales de alta intensidad dentro del ligamento en T2 debido al edema y hemorragia local y un contorno irregular del margen anterior (falta de tensión) 4 Un estudio realizado por Lintner (1995) en cadáveres reveló que cuando se seccionaba la rama medial anterior, las lesiones indetectables por test de Lachman, cajón anterior, pivot shift o KT-1000. En consecuencia, las rupturas parciales descriptas clínicamente sean en realidad rupturas completas potencialmente confirmables por artroscopía.
- 5. Nuestro plan de rehabilitación. Lorem ipsum dolor sit amet. • Ut fermentum a magna ut eleifend. Integer convallis suscipit ante eu varius. • Suspendisse sit amet ipsum finibus justo viverra blandit. • Ut congue quis tortor eget sodales. 5
- 6. Plan de tratamiento 6 Fase 0 Fase 1 Fase 2 Fase 3 Fase 4 Electro estimulación Ejercicios Isométrico Crioterapia Movilizaciones activas asistidas Movilizaciones pasivas Ejercicios Propiocepción Ejercicios funcionales Ejercicios excéntricos Ejercicios concéntricos Extensión completa y flexión a 90º Hiperextensión y flexión completa resistencia aeróbica Ejercicios pliométricos Natación Potenciación muscular Aumento progresivo de carga Ejercicios de marcha Fase 0 (Posterior a la lesión y prequirúrgica) Los objetivos de esta fase persiguen minimizar la flamación, evitar el dolor, conservar o aumentar el arco de movilidad, mantener la fuerza muscular e iniciar la relación del paciente con el equipo de tratamiento y rehabilitación (Médico, Enfermero, Fisioterapeuta). Fase 1 También llamada de recuperación temprana, alcanza las primeras 2ª – 4ª semanas tras la intervención. Tiene como objetivos completar la extensión y recuperar el control muscular (Cascio, Culp, & Cosgarea, 2004; Kvist, 2004). La recuperación del arco de movilidad se extiende hasta las dos semanas después de la intervención (Gotlin & Huie, 2000; Kvist, 2004).
- 7. Plan de tratamiento 7 Fase 0 Fase 1 Fase 2 Fase 3 Fase 4 Electro estimulación Ejercicios Isométrico Crioterapia Movilizaciones activas asistidas Movilizaciones pasivas Ejercicios Propiocepción Ejercicios funcionales Ejercicios excéntricos Ejercicios concéntricos Extensión completa y flexión a 90º Hiperextensión y flexión completa resistencia aeróbica Ejercicios pliométricos Natación Potenciación muscular Aumento progresivo de carga Ejercicios de marcha Fase 2 o fase intermedia, se inicia a partir de la semana 6ª - 8ª, todavía existe cierta debilidad en el injerto, pues aunque los extremos del mismo se han incorporado a los túneles, el resto del tejido injertado probablemente mantenga cierta vulnerabilidad (Cascio et al., 2004; Gotlin & Huie, 2000). Los objetivos: completar el arco de 90º flexión y la hiperextensión de forma gradual y progresiva, fortalecer la musculatura, mejorar la propiocepción y recuperar el patrón de marcha. Fase 3 Denominada fase progresiva funcional, se inicia a partir de la semana 11ª - 12ª, el objetivo: recuperar las cualidades físico-deportivas básicas (flexibilidad, fuerza máxima, resistencia aeróbica) que permitan iniciar el abordaje de los ejercicios funcionales específicos de cada actividad o deporte (Cascio et al., 2004; Frontera, 2003; Kvist, 2004).
- 8. Plan de tratamiento 8 Fase 0 Fase 1 Fase 2 Fase 3 Fase 4 Electro estimulación Ejercicios Isométrico Crioterapia Movilizaciones activas asistidas Movilizaciones pasivas Ejercicios Propiocepción Ejercicios funcionales Ejercicios excéntricos Ejercicios concéntricos Extensión completa y flexión a 90º Hiperextensión y flexión completa resistencia aeróbica Ejercicios pliométricos Natación Potenciación muscular Aumento progresivo de carga Ejercicios de marcha Fase 4 o de Entrenamiento funcional. Considerada la fase más próxima al retorno a las actividades físicas y deportivas, se inicia transcurridas 16 semanas de la cirugía. Se considera una fase de preparación específica para el retorno a las actividades funcionales completas del ejercicio y deporte (Cascio et al., 2004; Gotlin & Huie, 2000).
- 9. 9 • Boden B, Dean G, Feagin J Jr, Garrett W Jr .Mechanisms of anterior cruciate ligament injury.Orthopedics., 2000, (6):573-8. • Frank, J, & Gambacorta, P. Anterior cruciate ligament injuries in the skeletally immature athlete: diagnosis and management. Journal of the American Academy of Orthopaedic Surgeons, 2013. 21(2), 78-87. • LaBella C, Hennrikus W, Hewett T, Brenner J, Brookes M, Demorest R, & Wells L. Anterior cruciate ligament injuries: diagnosis, treatment, and prevention. Pediatrics, 2014 133(5), e1437-e1450. • Renstrom P, Ljungqvist A, Aremdt E, et al. Non-contact ACL injuries in female athletes: an international Olympic committee current concepts statement. Br J Sports Med. 2014. 2008;42(6). • Fineberg M, Zarins B, Sherman O: Practical considerations in anterior cruciate ligament replacement surgery. Arthroscopy. 2000; 16(7): 715-24. • Girgis F, Marshall J, Al Monajem A: The cruciate ligaments of the knee joint. Clin Orthop. 1975; 106: 216-31. • Vaquero J, Calvo J, Forniol F. Reconstrucción del Ligamento Cruzado Anterior. Trauma. 2008; 10 (Suppl 1):22-38. • Mall N, Abrams G, Azar F, Traina S, Allen A, Parker R, et al. Trends in primary and revision anterior cruciate ligament reconstruction among national basketball association team physicians. Am J Orthop (Belle Mead NJ). 2015 Jun;43(6):267-71. • Little D, Thompson J, Dubois L, Ruch D, Moseley M, Guilak F. Proteomic Differences between Male and Female Anterior Cruciate Ligament and Patellar Tendon. PLoS One. 2014 May;9(5):e96526. • Shriner's, Hospital for Children- Houston, TX. «Blount's Disease». Archivado desde el original el 26 de noviembre de 2011. Consultado el 28 de octubre de 2011. • Zimny M, Schutte M, Dabezies E. Mechanoreceptors in the human anterior cruciate ligament. Anat Rec 1986; 214:204-8. • Schutte M, Dabezies E, Zimny M, Happel L. Neural anatomy of the human anterior cruciate ligament. J Bone Joint Surg (Am) 1987; 69-A:243-8. • Halata Z, Rettig T, Schulze W. The ultrastructure of sensory nerve endings in the humanknee jointcapsule. Anat Embryol 1985; 172:265-71. • Gillquist J. Repair and reconstruction of the ACL. Is it good enough? Arthroscopy 1993; 9:68-71. • Simank H, Graf J, Schneider U, Fromm B, Niethard F. Die darstellung der Blutgefäßversorgung des menschlichen Kreuzbandes mit der Plastinationsmethode. Z Orthop 1995; 133:39-42. • Kobayashi S, Baba H, Uchida K, Negoro K, Sato M, Miyazaki T, et al. Microvascular system of anterior cruciate ligament in dogs. J Orthop Res 2006; 24:1509-20. • Barrack R, Skinner H. sensory function of knee ligaments. En: Daniel DD, Akeson WH, O’Connor JJ, editors. Knee ligaments: structure, function, injury and repair. New York: Raven Press; 1990. p. 95-113. • Woo S, Abramowitch SD, Kilger R, Liang R. Biomechanics of knee ligaments: injury, healing, and repair. J Biomech. 2006;39:1-20. • Adler G, Hoekman R et al.: Drop leg Lachman test.Anew test ef anterior knee laxity. AJSM 1995; 23(3): 320-3. • Kim S, Kim H: Reliability of the anterior drawer test, the pivot shift test, and the Lachman test. CORR 1995; 317: 237-42. • Lintner D, Kamaric M, et al.: Partial tears of the anterior cruciate Iigament. Are they c1inically detectable? AJSM 1995; 23 (2): 111-17. • Sherbourne K, Foulk D, et al: Timing of surgery in acute anterior cruciate ligament tears on the return of cuadriceps muscle strength after reconstruction using autogenous patellar tendon graft. AJSM 1995;23 (6): 686. BIBLIOGRAFÍA