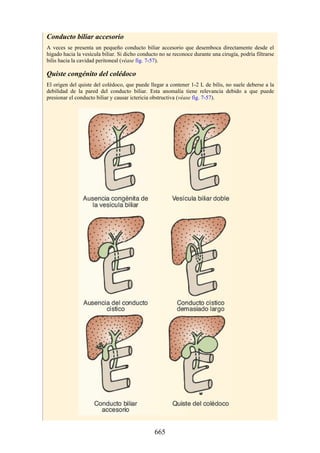
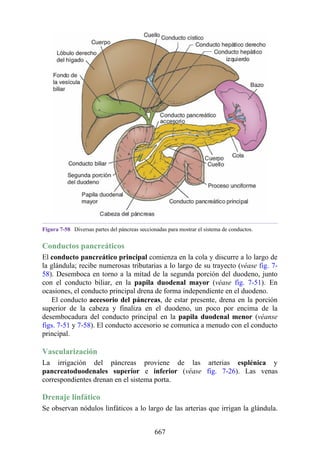
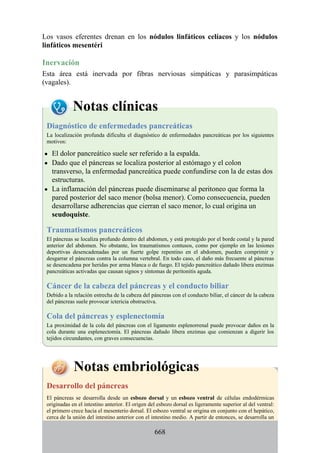
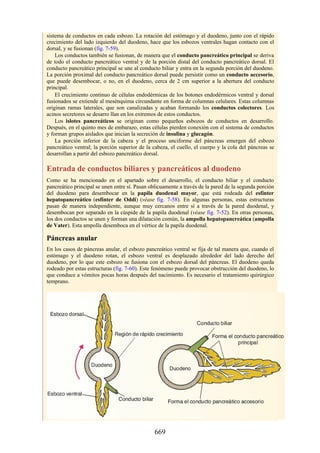
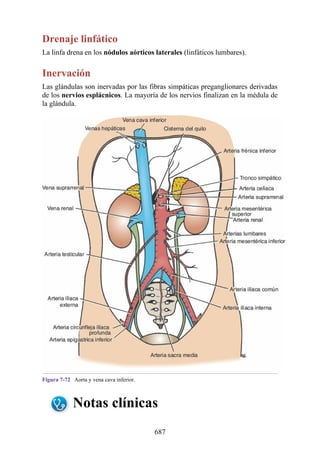
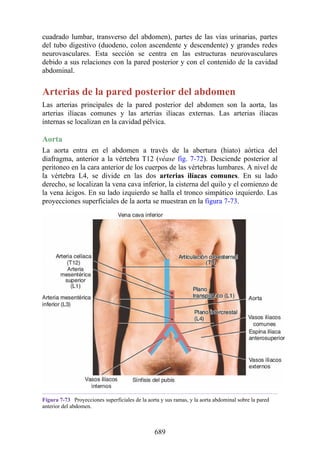
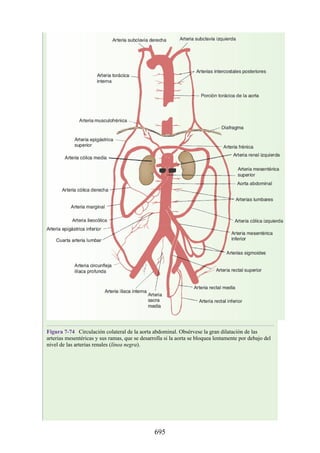
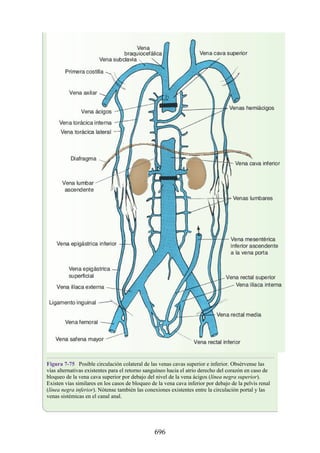
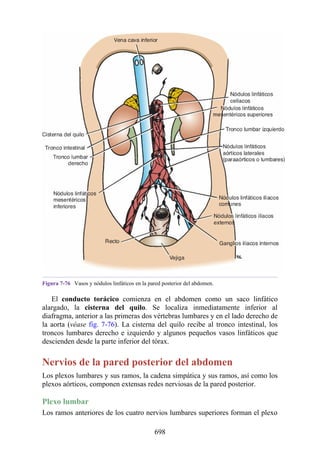
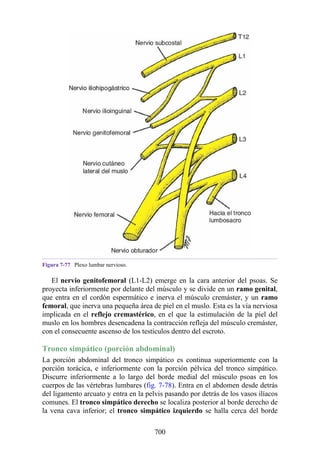
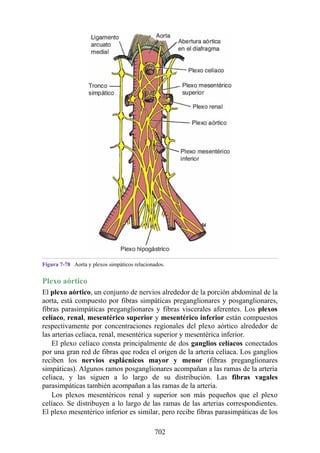
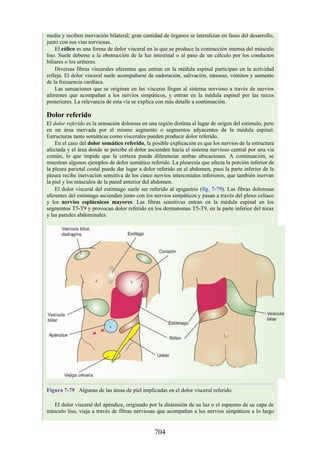
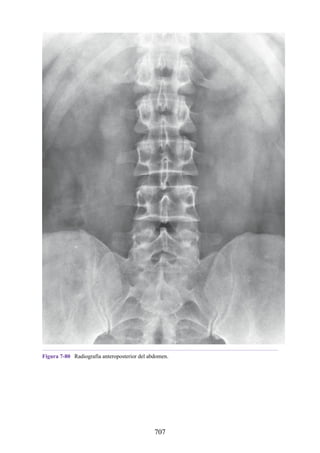
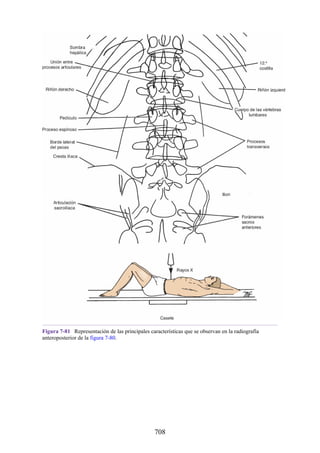
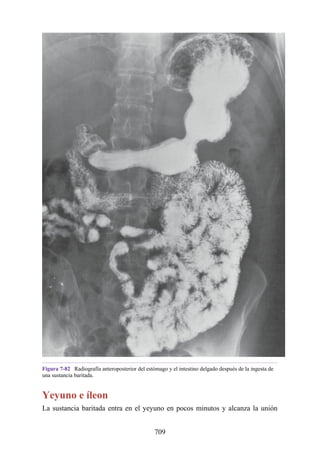
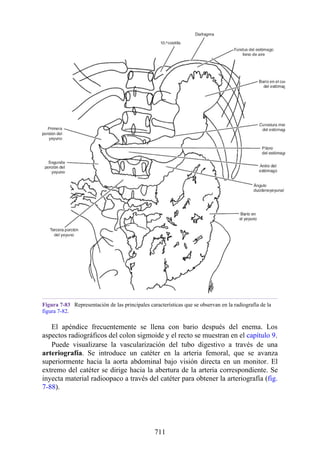
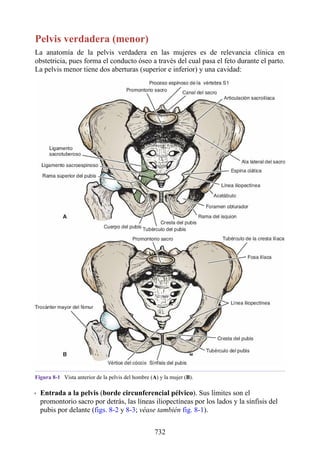
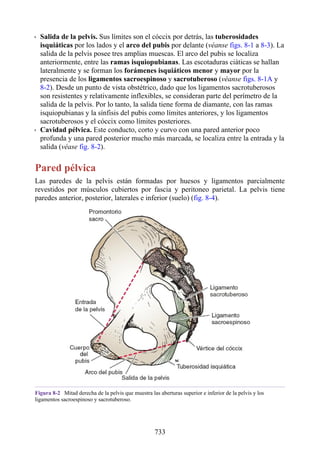
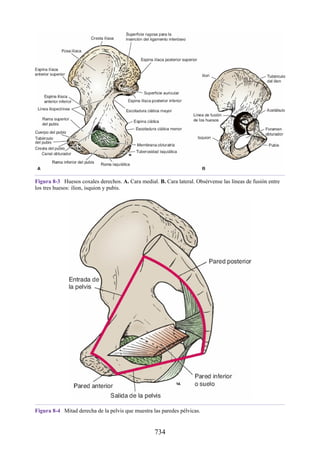
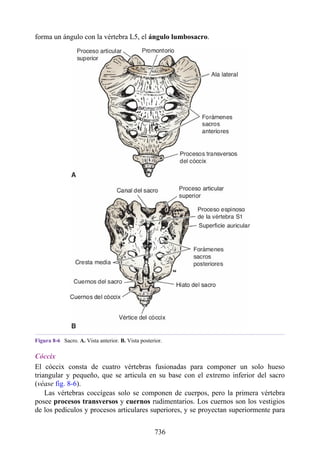
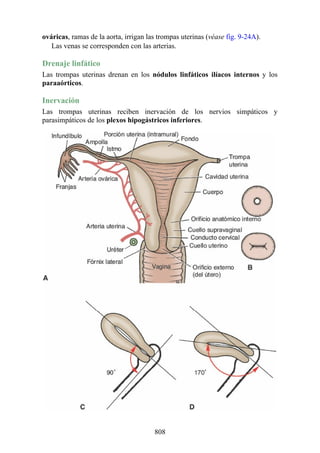
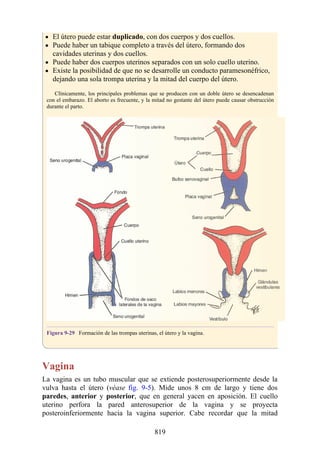
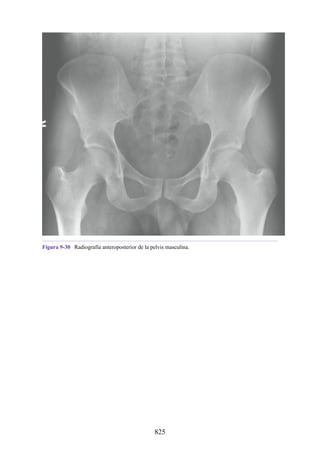
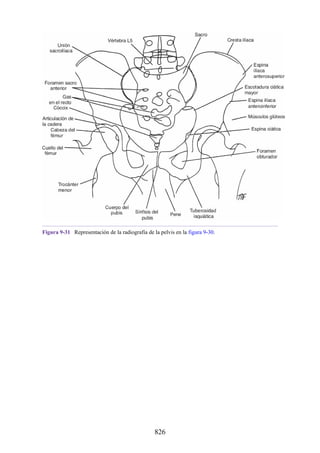
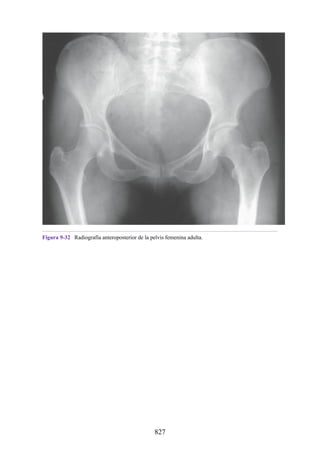
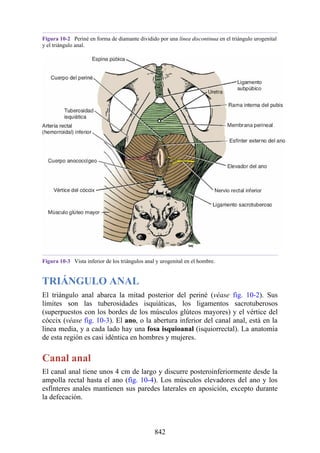
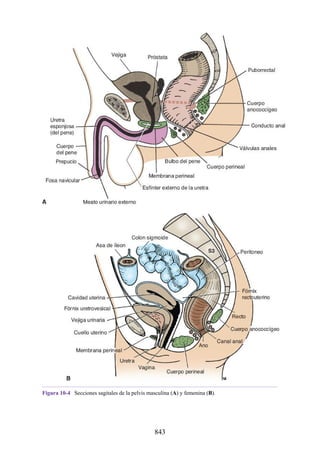
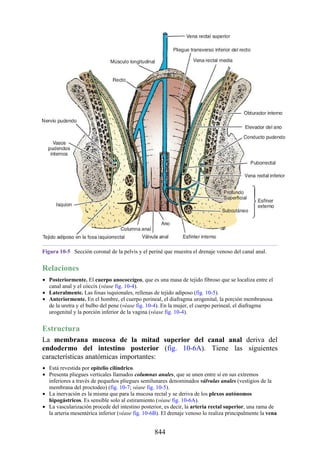
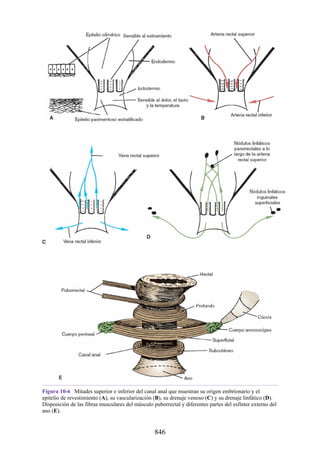
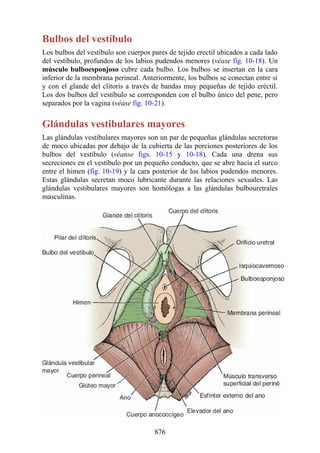
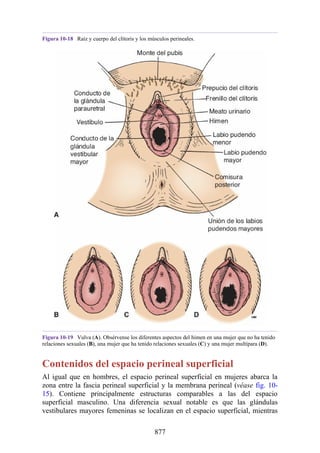
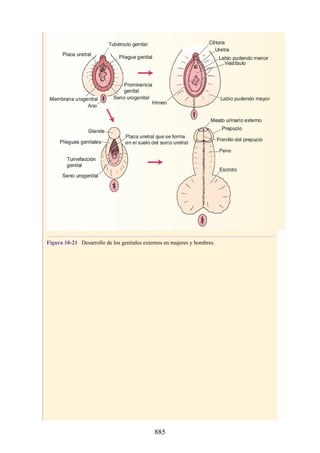
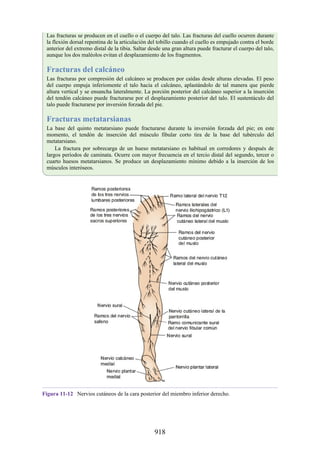
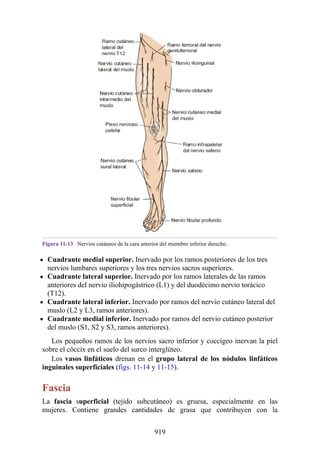
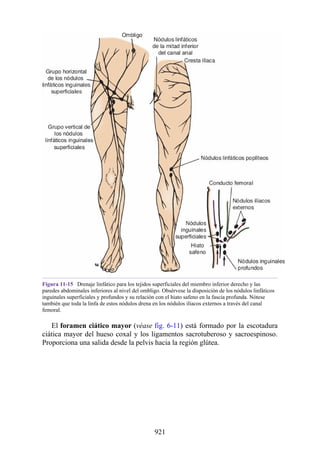
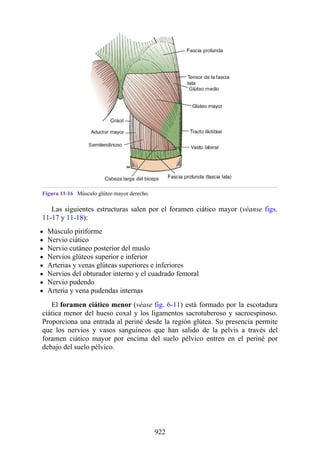
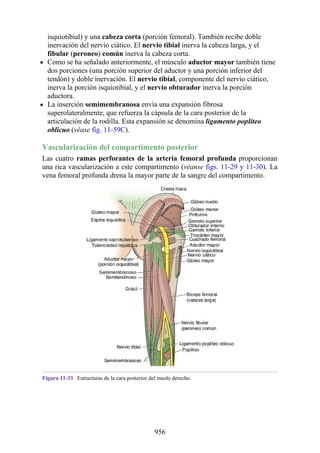
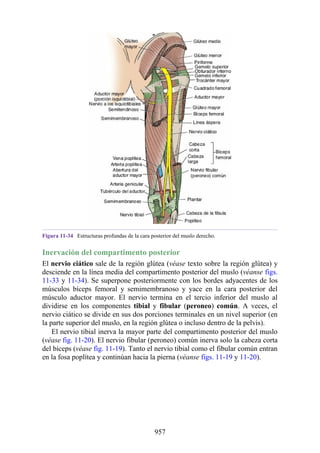
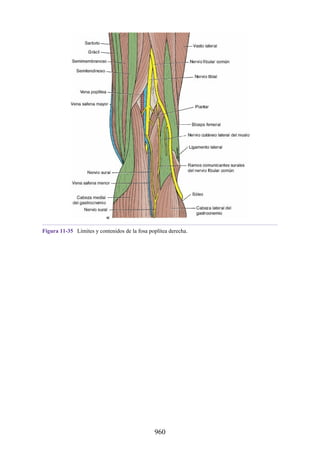
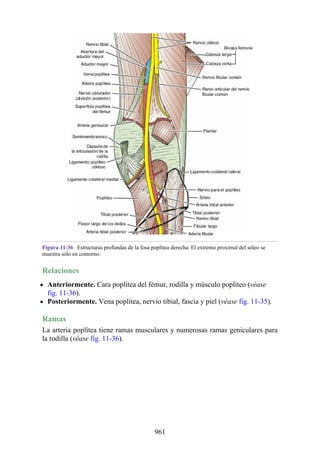
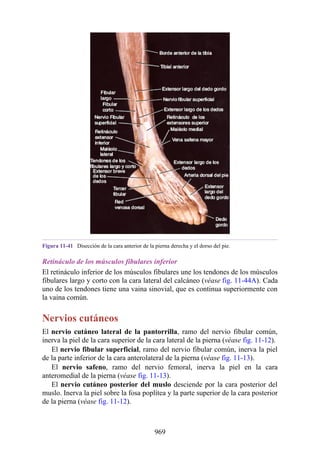
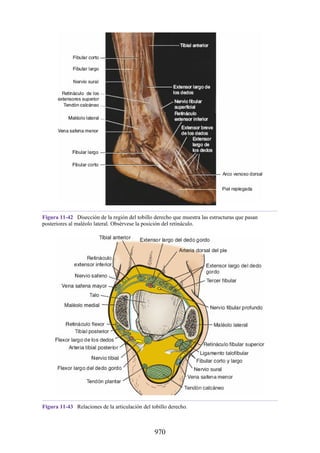
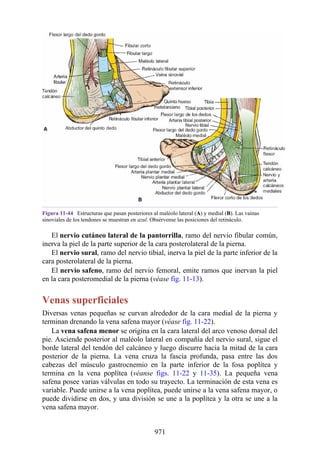
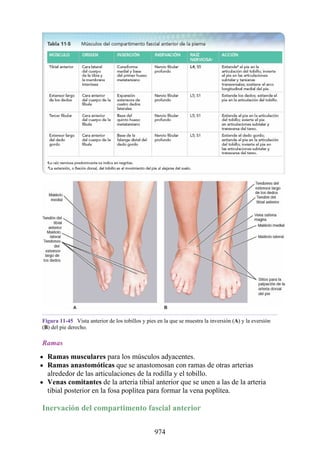
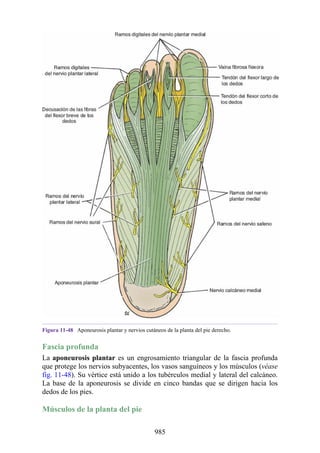
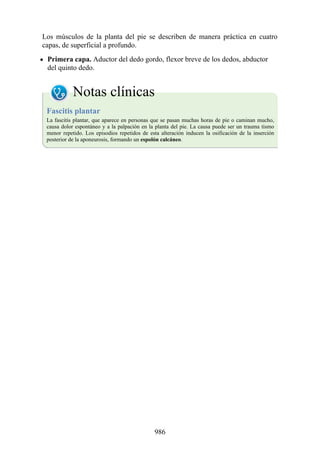
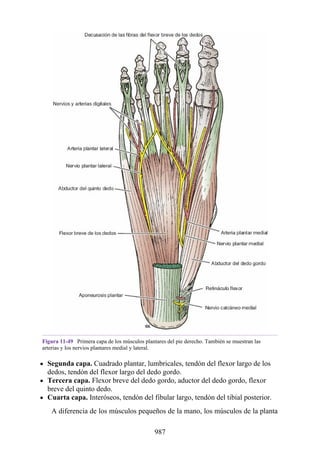
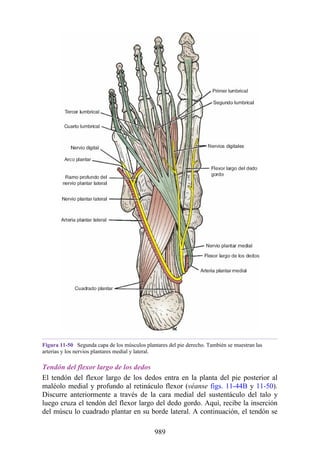
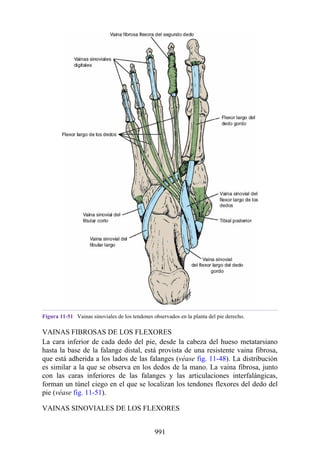
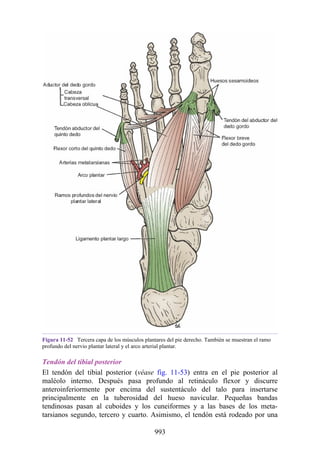
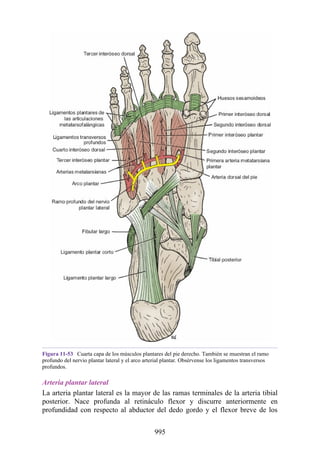
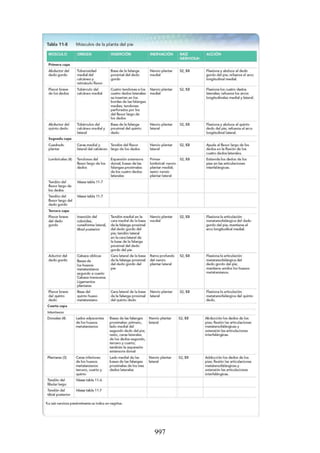
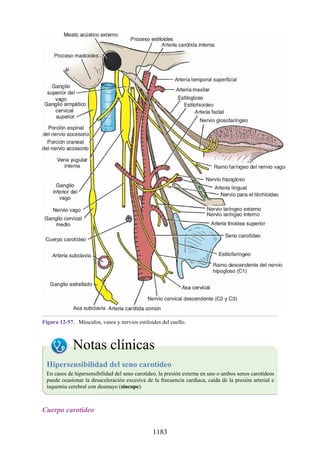
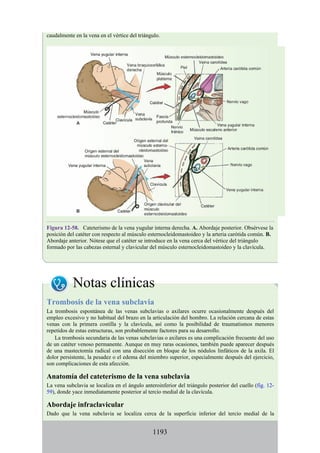
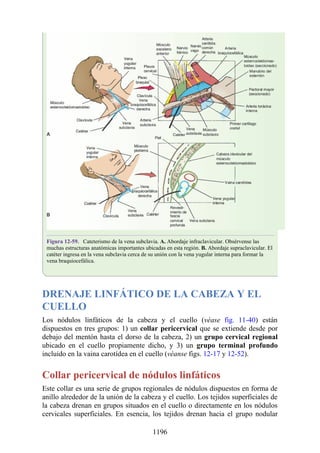
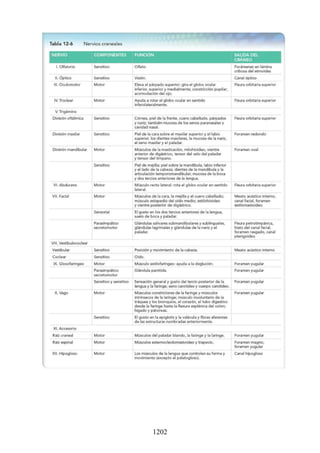
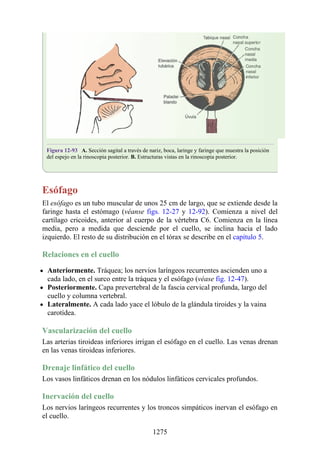
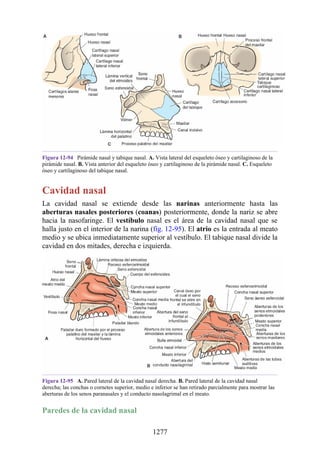
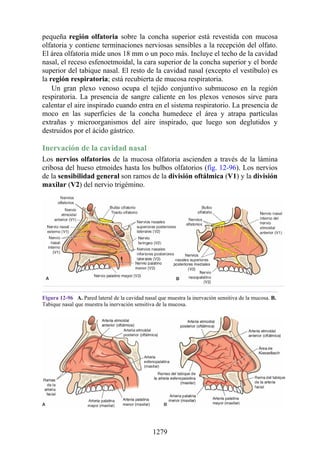
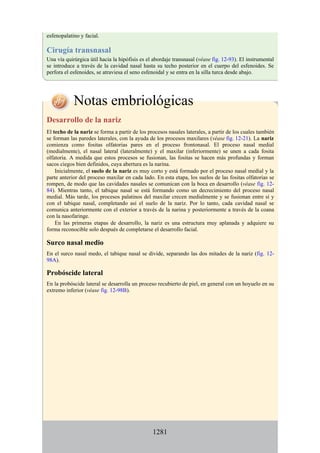
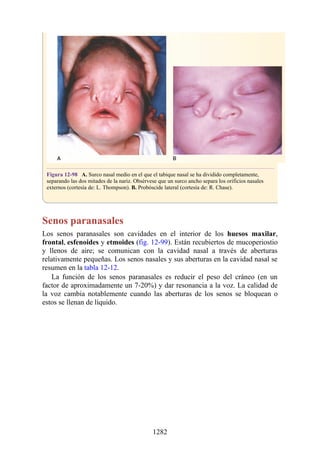
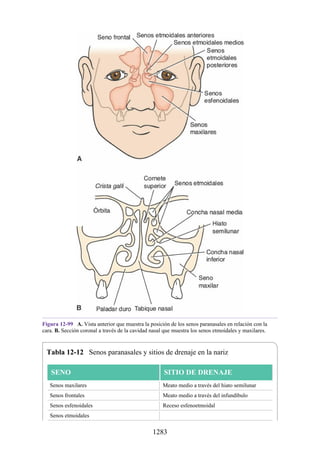
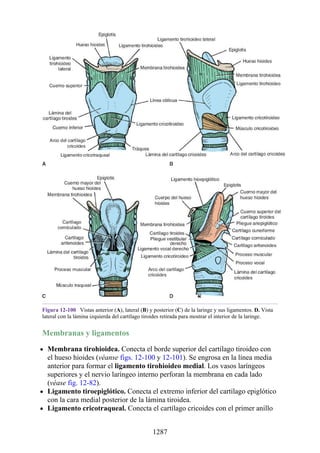
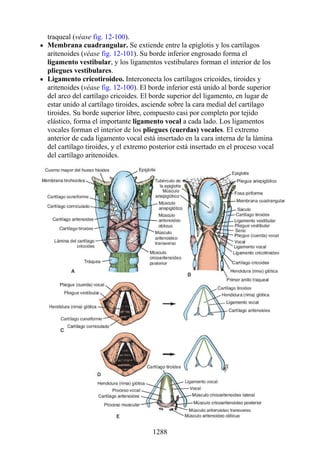
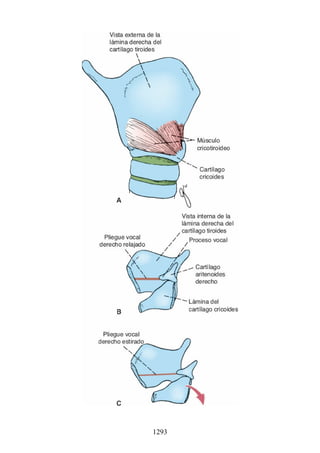
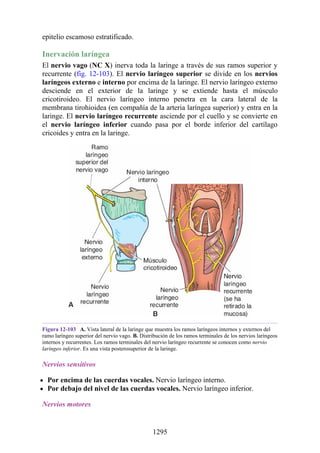
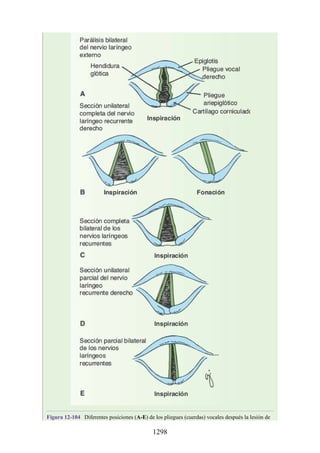
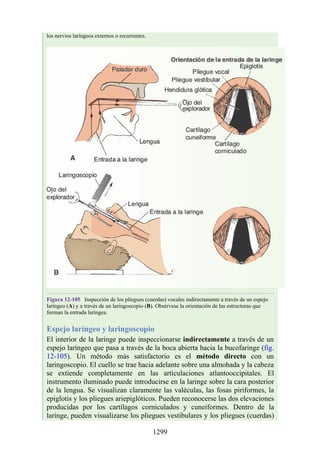
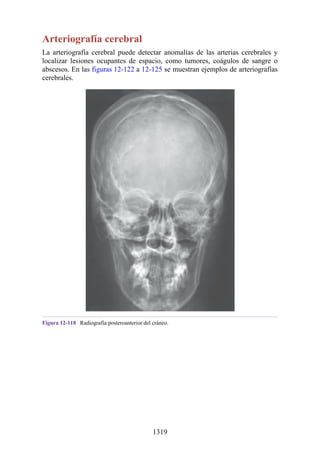
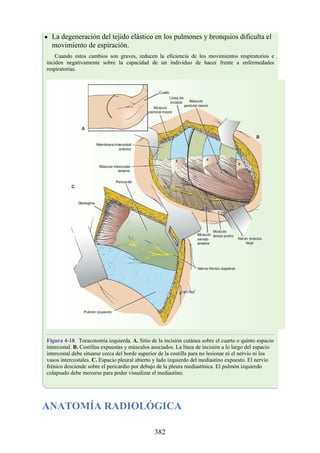
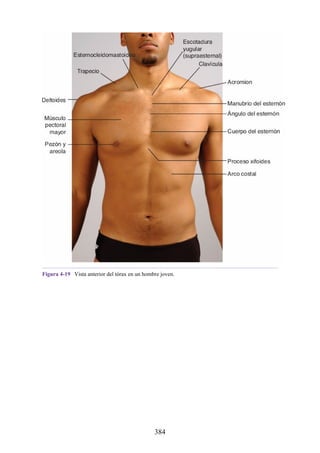
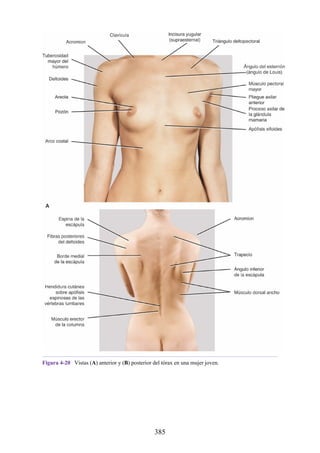
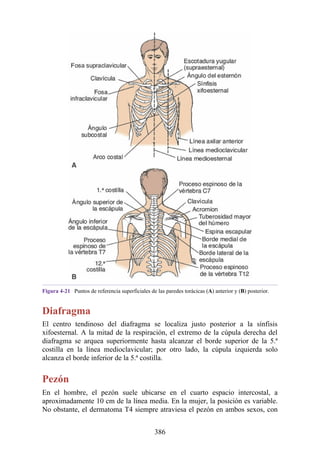
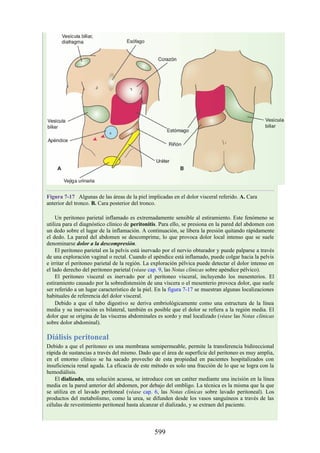
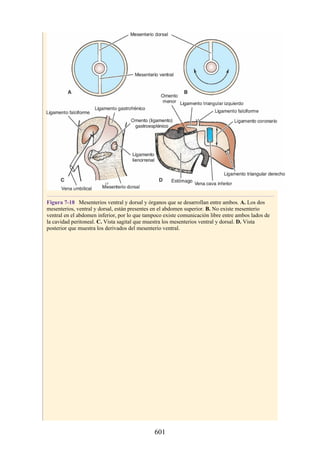
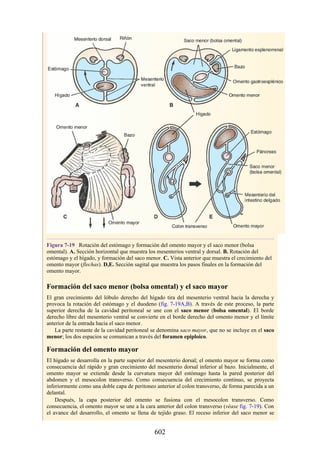
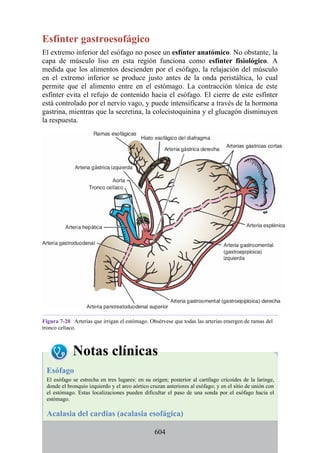
Este documento es una edición del libro de anatomía clínica por regiones, que ha sido revisado para proporcionar a los estudiantes un contexto clínico sólido y actualizado. Incluye modificaciones en el orden de los capítulos, nuevos objetivos de aprendizaje y material visual mejorado, con un enfoque en la anatomía relevante para la medicina. Se destaca la importancia de consultar a profesionales médicos antes de aplicar cualquier información del texto en la práctica clínica.
























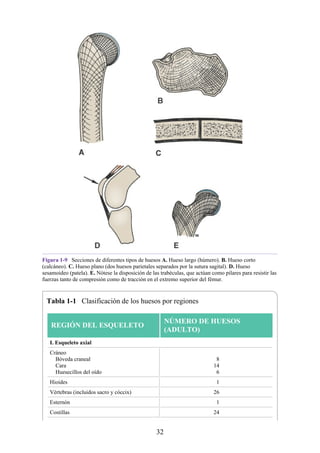





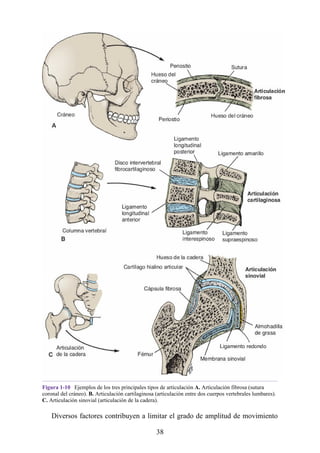



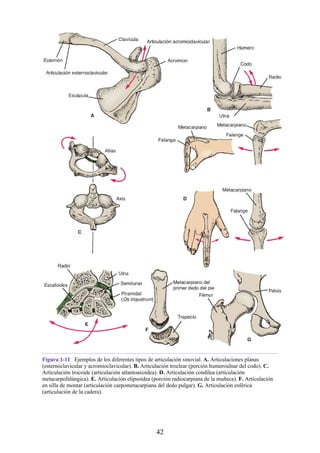








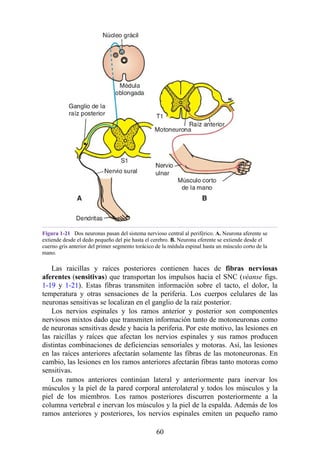























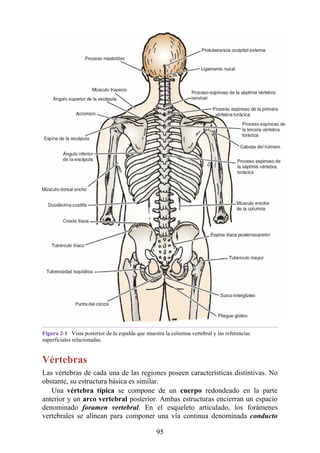




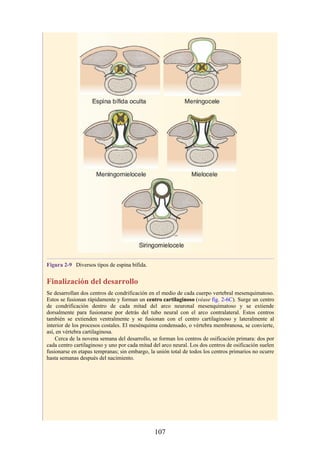













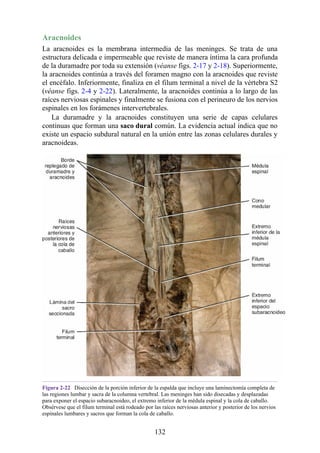

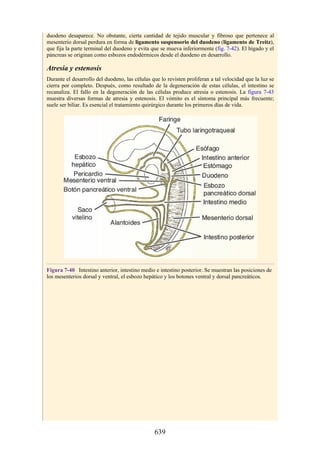
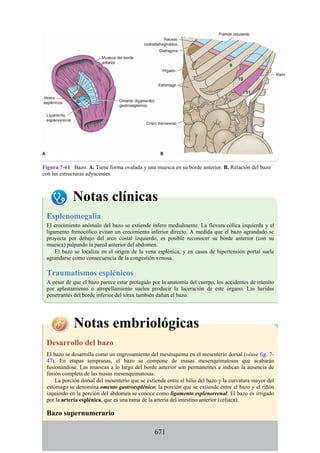
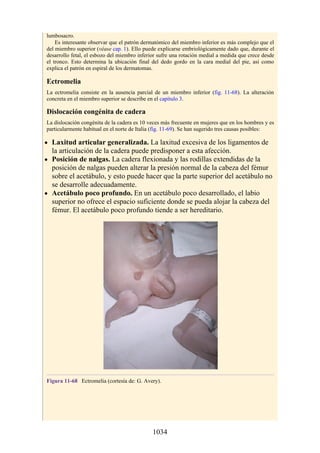
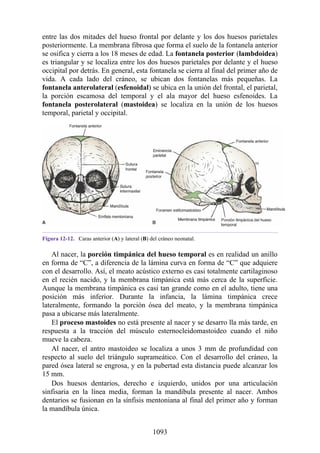
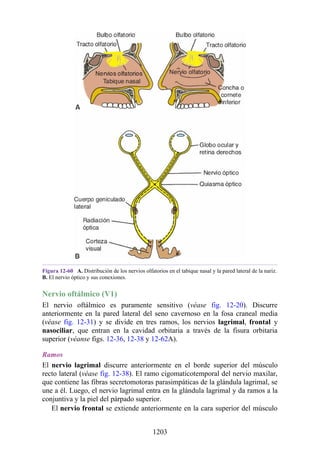
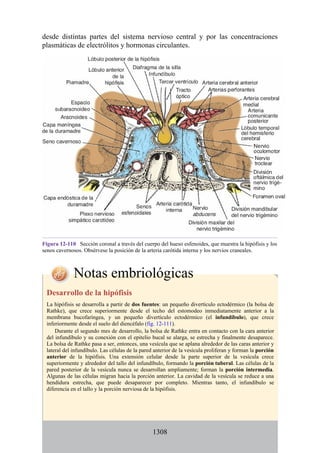
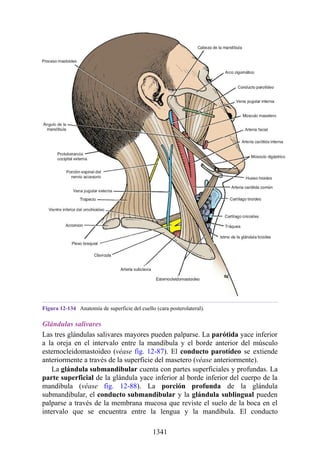
![Notas embriológicas
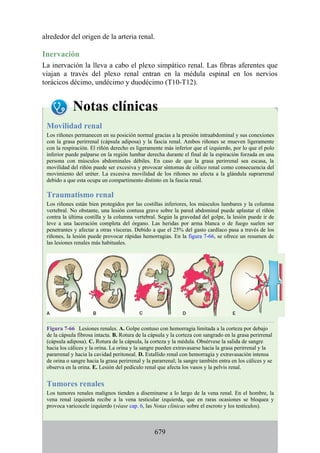
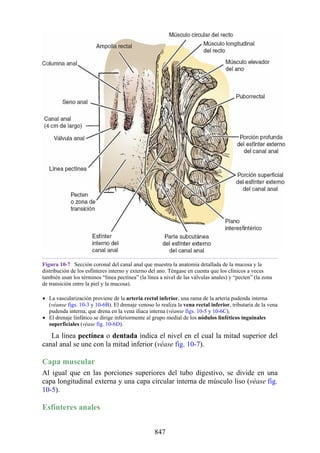
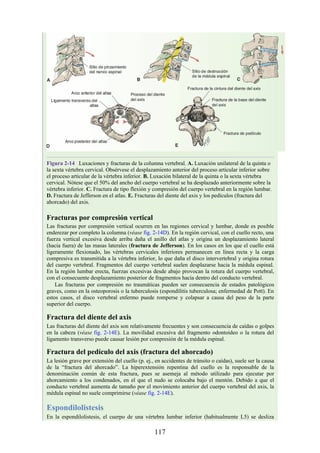
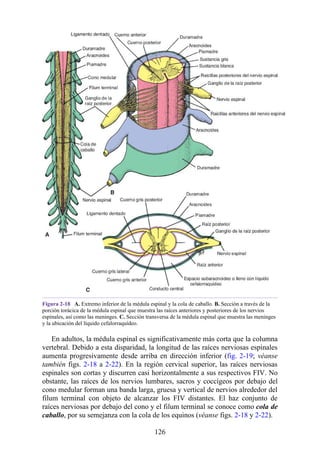
Desarrollo de la médula espinal y los nervios espinales
Después de la neurulación, la médula espinal discurre a lo largo del tronco. La médula se extiende
hasta el cóccix, y todas las raíces nerviosas espinales son cortas y prácticamente horizontales a
medida que pasan por sus respectivos FIV, sin que se haya desarrollado la cola de caballo o la gran
cisterna lumbar. Con el desarrollo, las diferentes velocidades de crecimiento entre la médula espinal,
la columna vertebral y el tronco provoca que la longitud de la médula espinal retroceda, en relación
con la de la columna vertebral. Como consecuencia, el cono medular se mueve a una posición
vertebral más elevada, y las raíces nerviosas espinales inferiores y el filum terminal se alargan para
formar la cola de caballo. En paralelo, se constituye la cisterna lumbar a medida que el saco dural se
separa de la piamadre. Al nacer, el cono se encuentra aproximadamente a nivel de la vértebra L3; en
adultos, alcanza el nivel de L1. No obstante, la longitud normal de la médula espinal varía de
manera significativa. El cono puede extenderse hasta los niveles T12-L3 en condiciones normales.
Los cambios relacionados con la edad en la posición del cono y la formación y el crecimiento de la
cola de caballo y la cisterna lumbar tienen implicaciones importantes con respecto a procedimientos
clínicos, como la punción lumbar y las consecuencias funcionales de las hernias de los discos
intervertebrales (véase Notas clínicas).
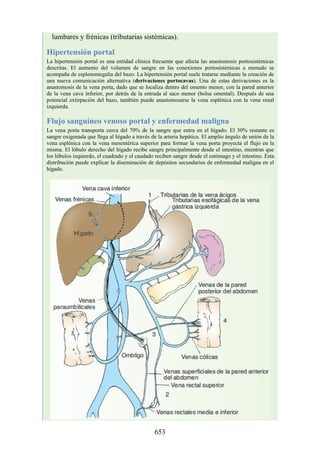
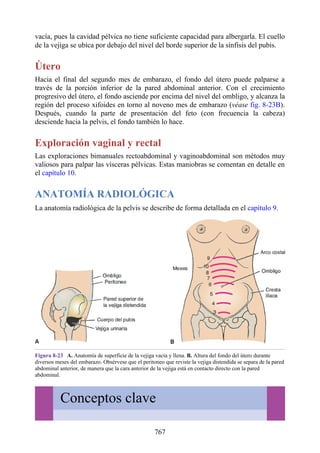
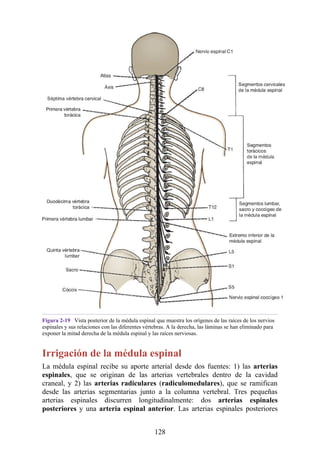
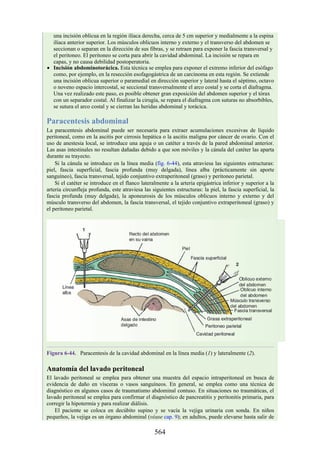
Debido a que en los adultos la médula espinal es más corta que la columna vertebral, los
segmentos de la médula espinal no se corresponden numéricamente con las vértebras localizadas en
el mismo nivel. La tabla. 2-7 describe cuáles son los segmentos espinales adyacentes a cada uno de
los cuerpos vertebrales en el adulto.
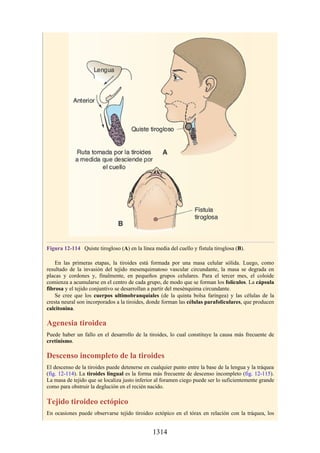
Médula espinal anclada
Durante el desarrollo, el filum terminal puede engrosarse o infiltrarse con otro tejido. Este efecto es
capaz de provocar tensión o tracción en la porción caudal de la médula espinal, lo que interfiere con
el ascenso normal de la médula espinal y provoca que el cono medular quede en un nivel bajo. Esta
alteración se conoce como síndrome de médula anclada (SMA). El SMA se asocia con diversas
alteraciones que afectan desde la región lumbar hasta la pelvis y los miembros inferiores.
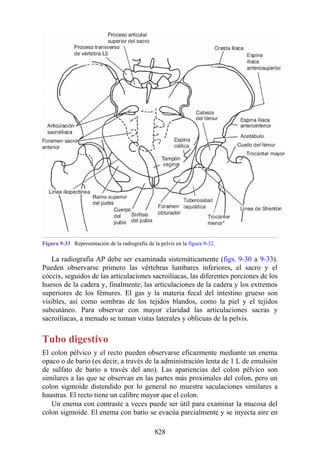
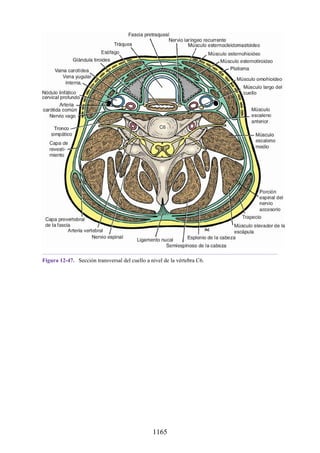
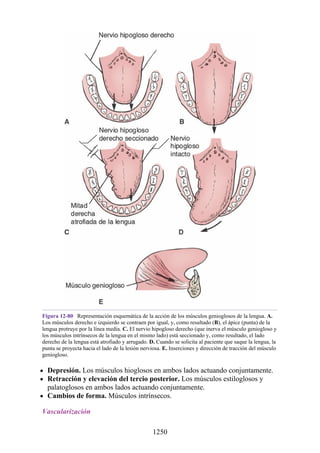
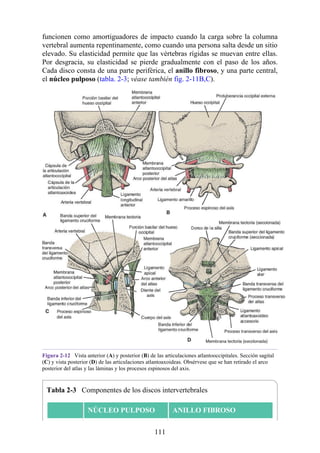
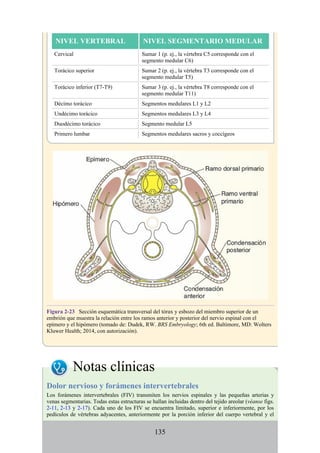
Desarrollo de los músculos de la espalda
Todos los músculos de la espalda (salvo el trapecio) se de sarrollan de miotomas segmentarios.
Cada uno de ellos se separa en dos porciones, el epímero y el hipómero. El epímero es más
pequeño, se forma por detrás de la columna vertebral en desarrollo (en el dorso del cuerpo) y es
inervado por los ramos posteriores de los nervios espinales (fig. 2-23). El hipómero es de mayor
tamaño, se forma en la parte anterior a la columna vertebral incipiente y es inervado por los ramos
anteriores de los nervios espinales. Los arcos branquiales (faríngeos) en la región cefálica
también derivan en gran cantidad de músculos, todos inervados por nervios craneales.
El patrón de inervación en el adulto permite identificar cómo se han desarrollado los músculos
de la espalda. Todos los músculos de los grupos superficial e intermedio (salvo el trapecio) están
inervados por ramos anteriores de los nervios espinales. Todos los músculos del grupo profundo
están inervados por los ramos posteriores de los nervios espinales. El trapecio está inervado por el
nervio craneal XI (nervio accesorio [espinal]). Por lo tanto, los músculos profundos se originan en
los epímeros; los músculos intermedios y profundos derivan de los hipómeros, y el trapecio, de los
arcos faríngeos. Los músculos del grupo muscular profundo se conocen como intrínsecos de la
espalda, pues sus orígenes embrionarios son los epímeros dentro de la espalda. Los grupos
musculares superficial e intermedio se denominan extrínsecos de la espalda, ya que se originan en
los hipómeros y los arcos faríngeos fuera de la espalda. Mientras que los músculos intrínsecos
permanecen en su origen, los extrínsecos se dirigen secundariamente hacia la espalda desde otros
sitios de origen.
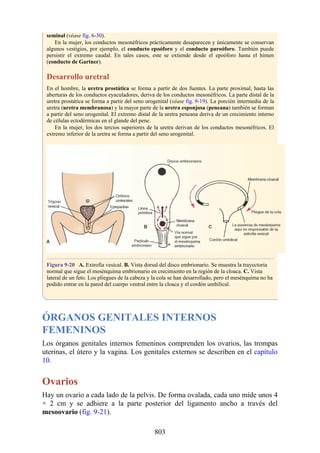
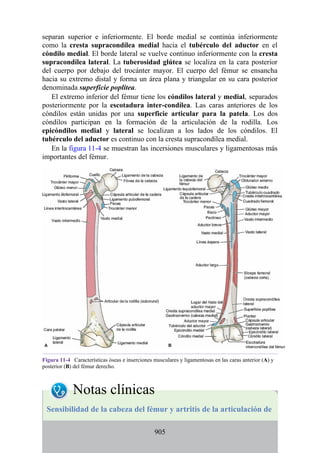
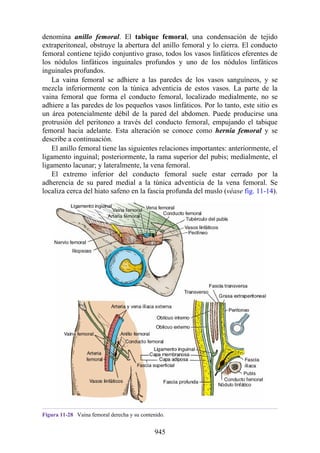
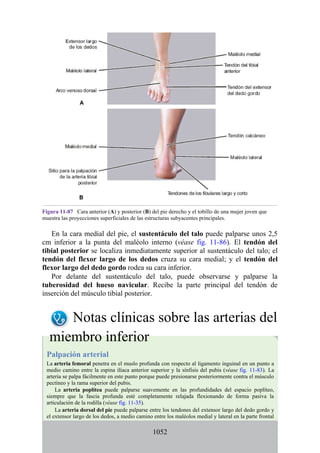
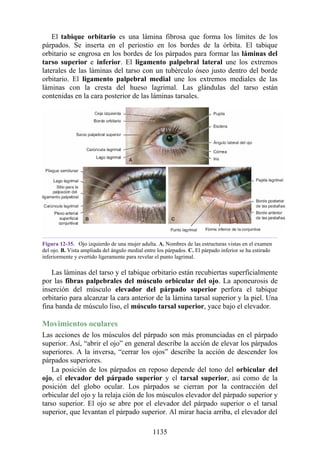
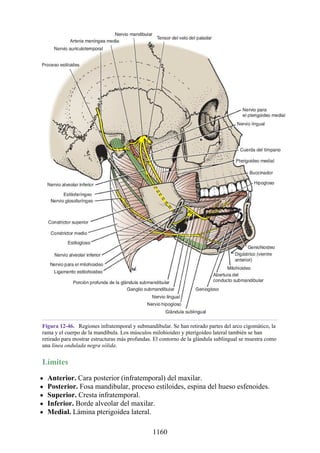
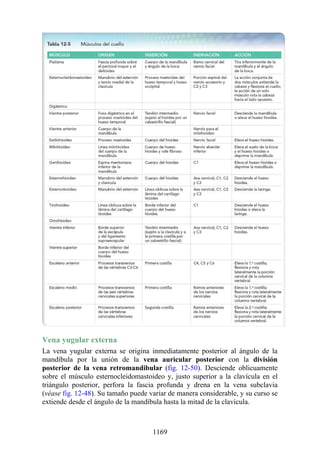
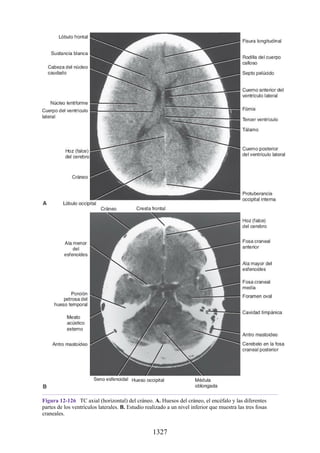
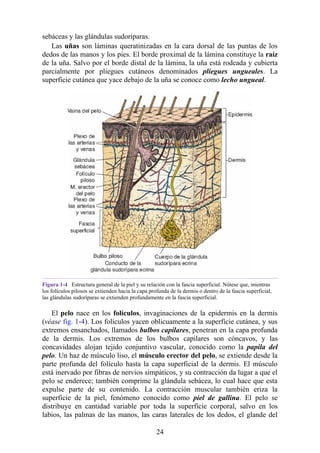
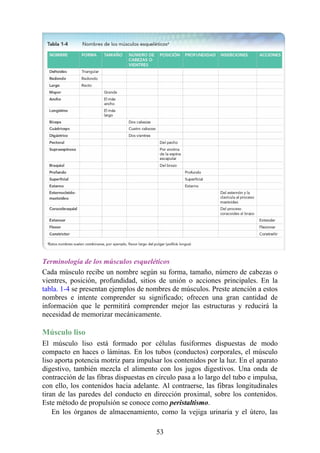
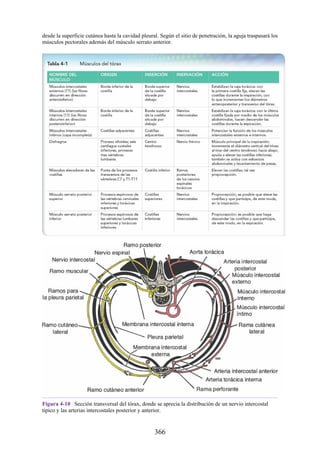
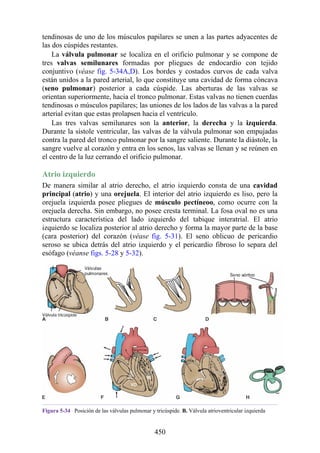
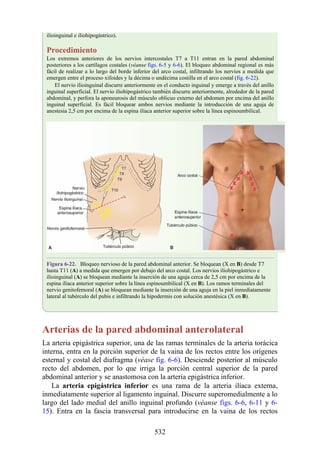
Tabla 2-7 Nivel vertebral en comparación con el nivel segmentario de la
médula
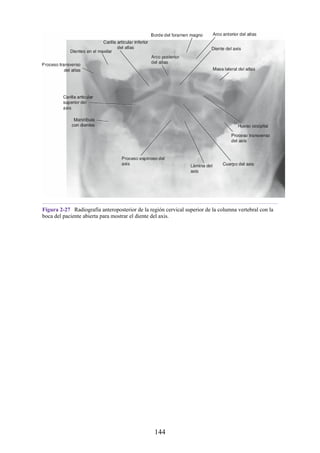
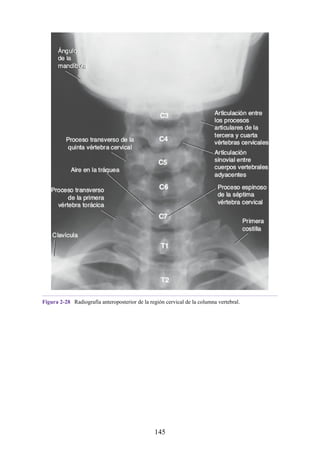
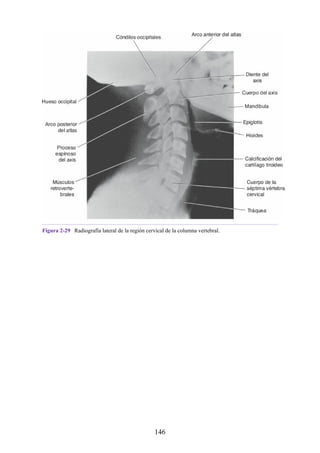
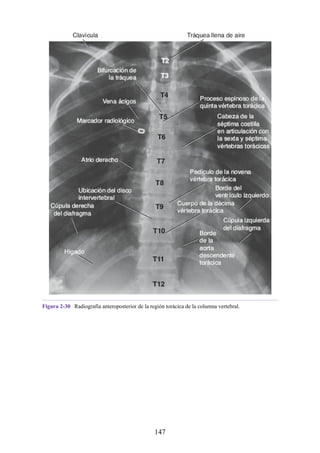
134](https://image.slidesharecdn.com/anatomiasnell10maedicionespanol-240513233910-12ea0c71/85/ANATOMIA-SNELL-10MA-EDICION-ESPANOL-pdf-134-320.jpg)
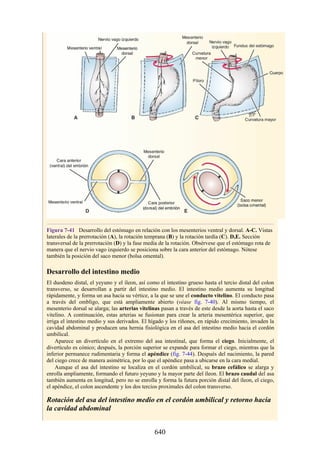
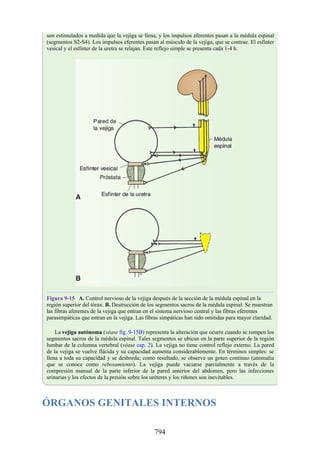
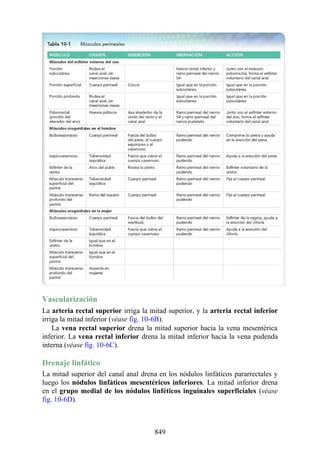
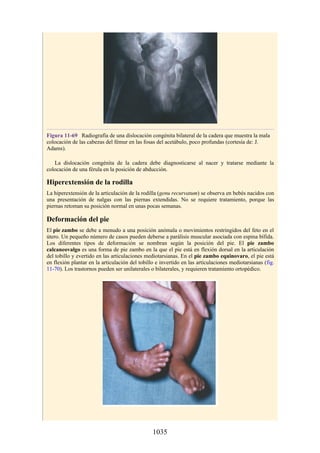
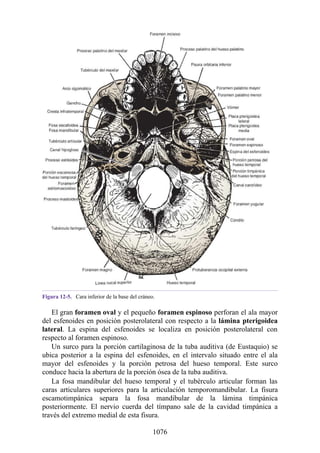
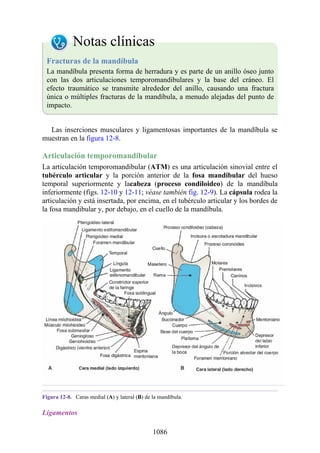
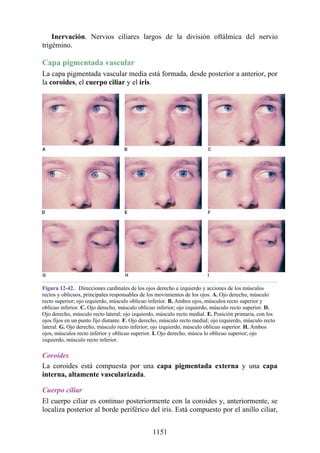
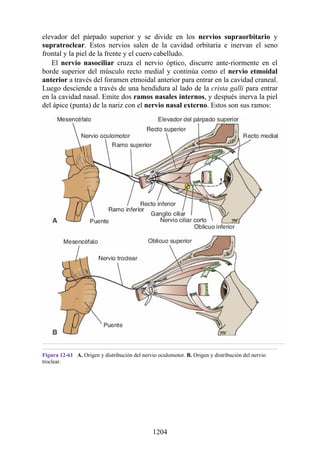
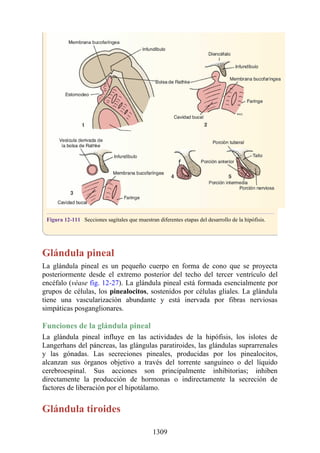
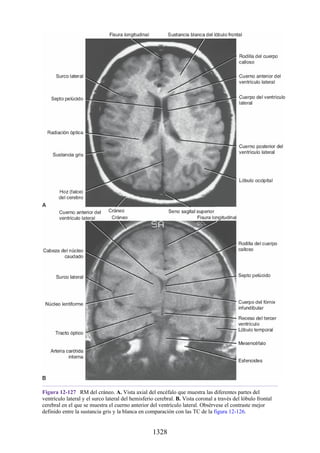
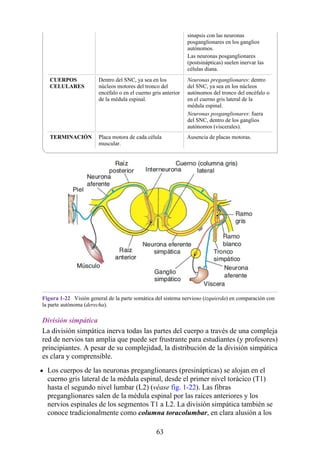
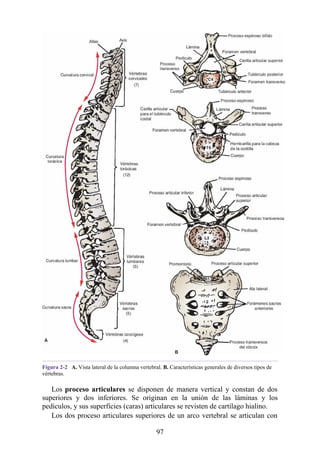
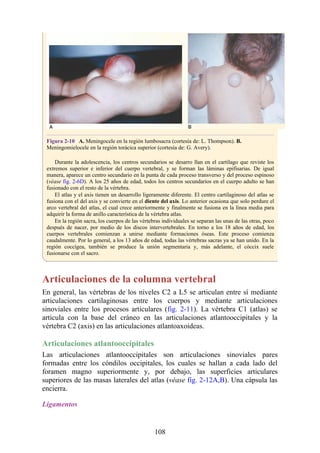
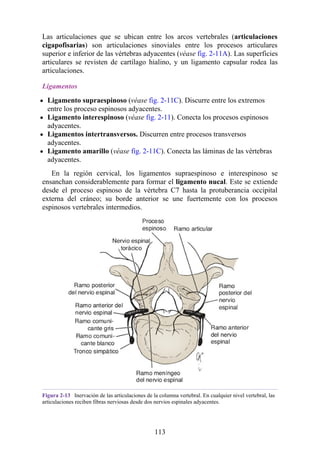
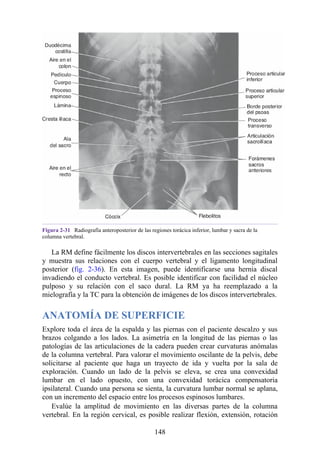
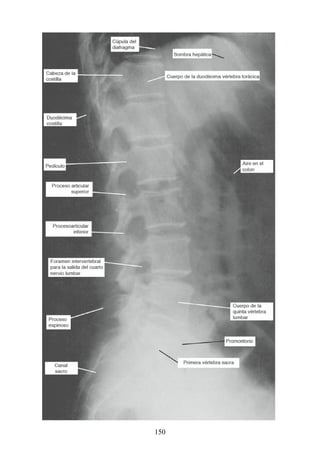
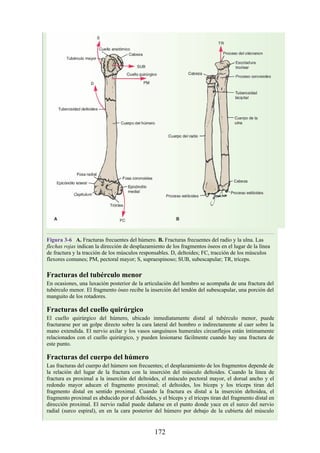
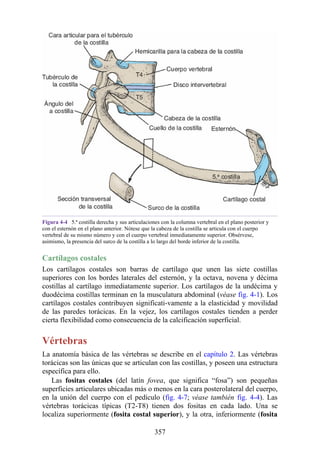
![disco intervertebral, y posteriormente por los procesos articulares y la articulación cigapofisaria
entre estas. En este punto, el nervio espinal es susceptible de compresión, estiramiento o fuerzas
causadas por la presencia de edemas atribuibles a anomalías de las estructuras circundantes. Estos
factores pueden originar dolor en un dermatoma, debilidad muscular y disminución o ausencia de
reflejos.
Una complicación de la artrosis de la columna vertebral es el crecimiento de osteofitos
(protuberancias óseas) que suelen invadir los forámenes intervertebrales (FIV), pinzar los nervios
espinales y provocar dolor a lo largo de su distribución. En la región lumbar, el FIV de mayor
tamaño se localiza entre las vértebras L1 y L2; el más pequeño se localiza entre las vértebras L5 y
S1. El nervio espinal L5 es el más grande, y discurre por el FIV de menor tamaño. Por ello, este
nervio es muy vulnerable en el FIV.
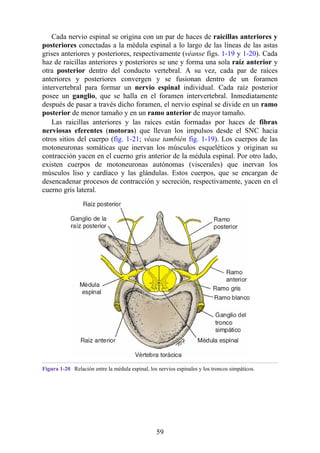
Con base en las relaciones numéricas de los nervios espinales con las vértebras (véase la
descripción anterior sobre los nervios espinales), la estenosis de un FIV cervical afecta el nervio
espinal con un número mayor que el del FIV. En cambio, el estrechamiento de un FIV afecta el
nervio espinal del mismo número (p. ej., la estenosis del FIV C6 [vértebras C6 y C7] afecta el
nervio C7, mientras que el estrechamiento del FIV L4 [vértebras L4 y L5] afecta el nervio L4).
La artrosis como causa de dorsalgia suele sospecharse con base en la edad del paciente, el inicio
gradual y los antecedentes de dorsalgia crónica. El prolapso de un disco vertebral se presenta en
personas jóvenes y suele ser de inicio agudo.
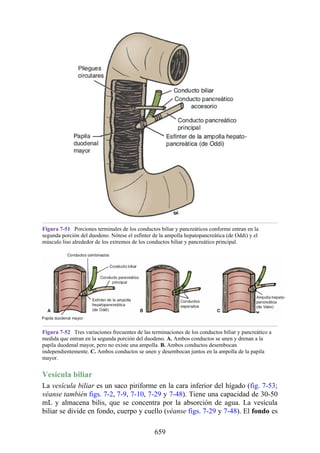
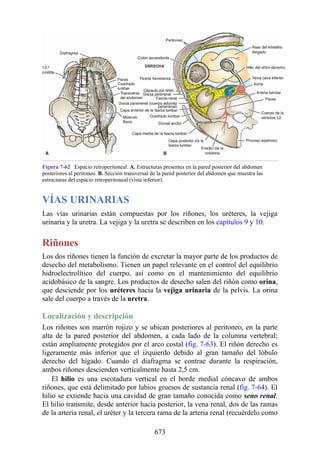
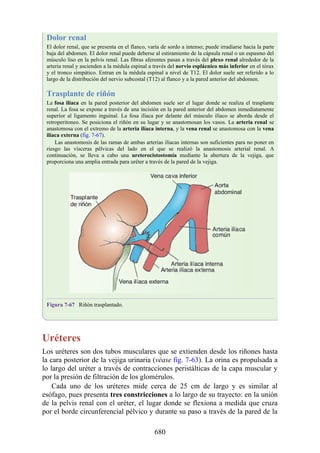
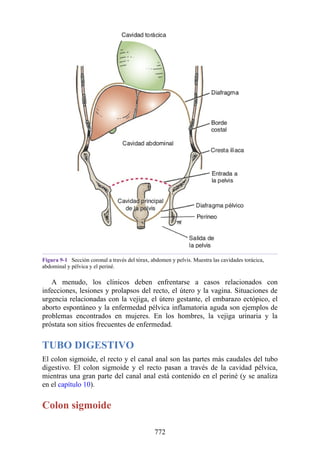
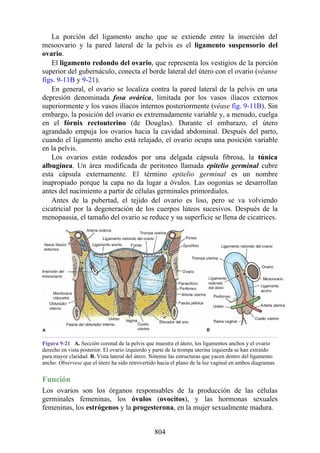
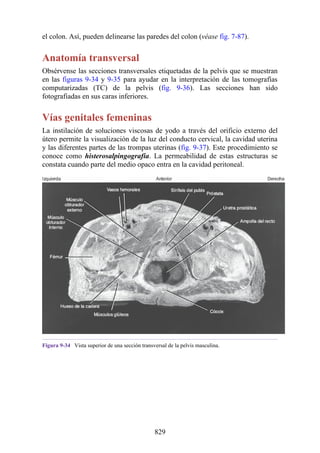
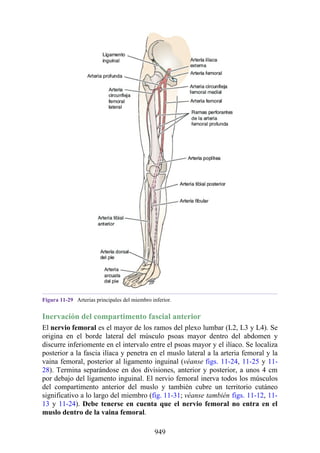
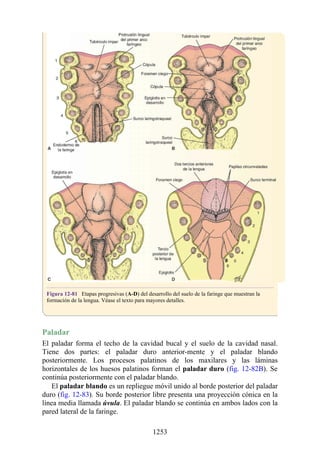
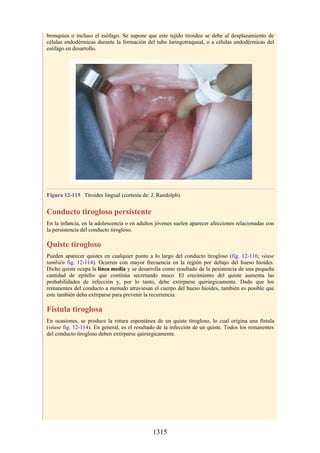
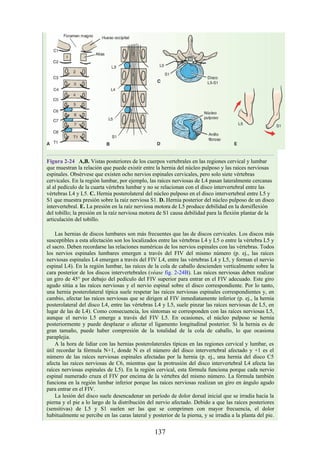
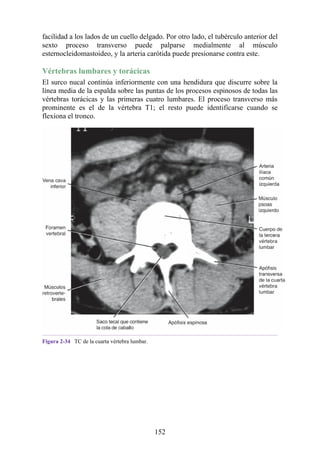
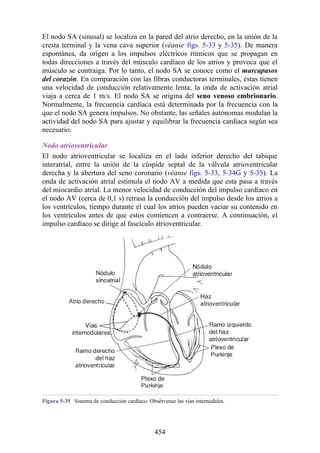
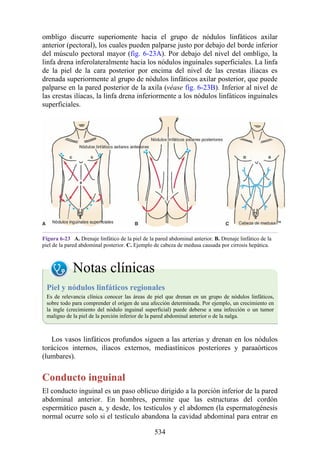
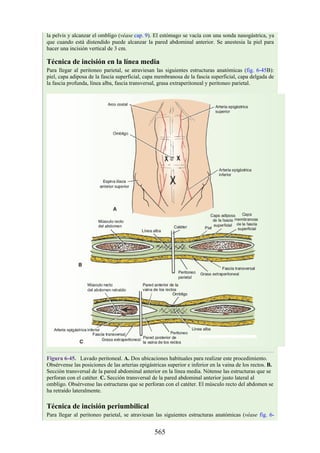
Hernia de disco intervertebral
La estructura y la función de los discos intervertebrales se ha presentado antes en este capítulo. Los
discos son altamente eficaces para resistir las fuerzas de compresión, como puede observarse en
acróbatas de circo que a menudo tienen que mantener sobre sus hombros a cuatro o más
compañeros. No obstante, los discos son vulnerables a impactos súbitos, en especial si la columna
vertebral se encuentra flexionada y el disco está sometido a cambios degenerativos que favorecen la
hernia del núcleo pulposo.
Los discos más propensos a desarrollar una hernia son aquellos localizados en áreas donde una
parte móvil de la columna se une a una parte relativamente inmóvil (p. ej., uniones cervicotorácica y
lumbosacra). En estas áreas, la parte posterior del anillo fibroso se rompe, y el núcleo pulposo es
forzado posteriormente, como ocurre con un tubo de pasta dentrífica. En estas hernias, el núcleo
protruye posteriormente sobre la línea media por debajo del ligamento longitudinal posterior o
posterolateralmente en el borde del ligamento longitudinal posterior, cerca del foramen
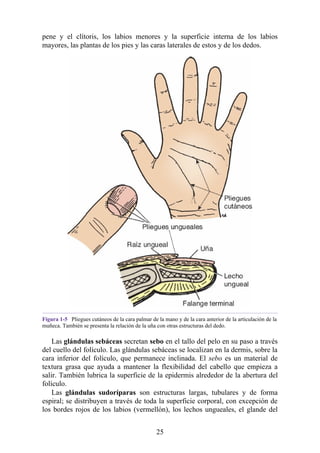
intervertebral (fig. 2-24). La salida del núcleo pulposo produce un estrechamiento del espacio entre
los cuerpos vertebrales, lo cual es visible en las radiografías. El acortamiento de los ligamentos
longitudinales anterior o posterior provoca anomalías en el movimiento de los cuerpos vertebrales,
lo que produce dolor y posible desarrollo de artrosis.
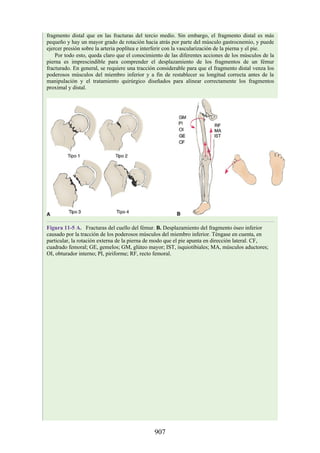
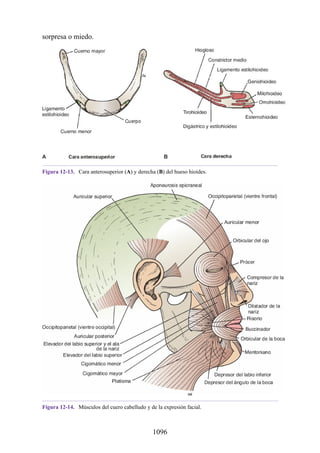
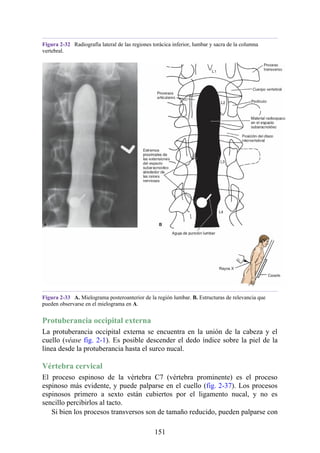
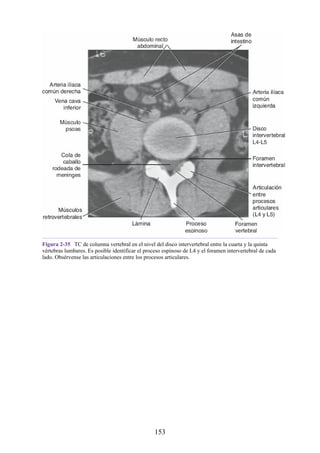
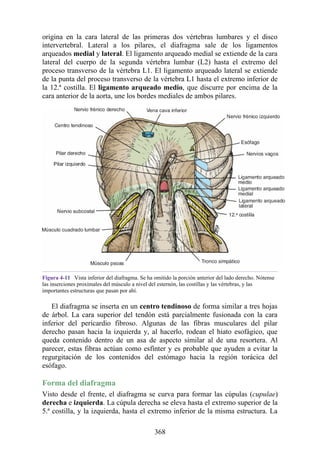
Las hernias discales cervicales (véase fig. 2-37) son menos frecuentes que las hernias de la
región lumbar. Los discos más susceptibles son los localizados entre las vértebras C5 y C6 o C6 y
C7. La protrusión posterolateral puede provocar presión sobre el nervio espinal o sus raíces. De
nuevo, deben recordarse las relaciones numéricas entre los nervios cervicales y las vértebras.
Debido a que cada nervio espinal cervical emerge sobre la vértebra correspondiente, la protrusión
posterolateral del disco afecta el nervio espinal con un número mayor (véase fig. 2-24). Por lo tanto,
la protrusión del disco C5 (entre las vértebras C5 y C6) puede comprimir el nervio espinal C6 o sus
raíces. Se siente dolor en la parte baja del cuello y el hombro y a lo largo de la distribución del
nervio espinal implicado. Las protrusiones posteriores pueden comprimir la médula espinal y la
arteria espinal anterior, y afectar los diversos tractos nerviosos de la médula espinal.
136](https://image.slidesharecdn.com/anatomiasnell10maedicionespanol-240513233910-12ea0c71/85/ANATOMIA-SNELL-10MA-EDICION-ESPANOL-pdf-136-320.jpg)



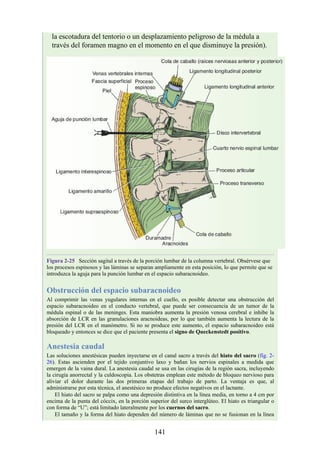















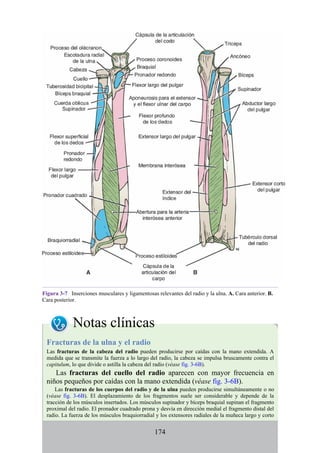







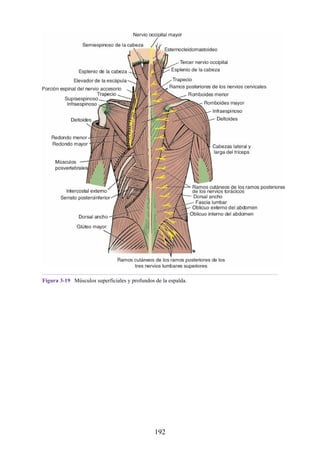
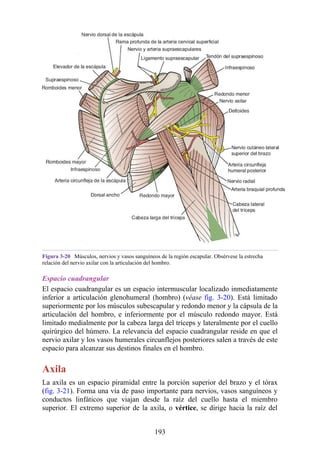


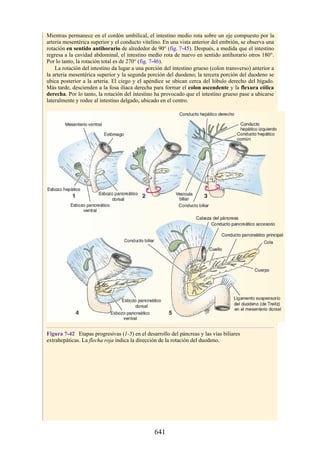
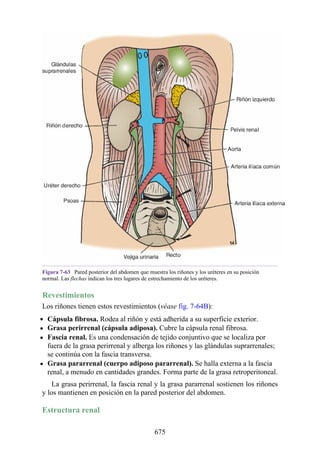
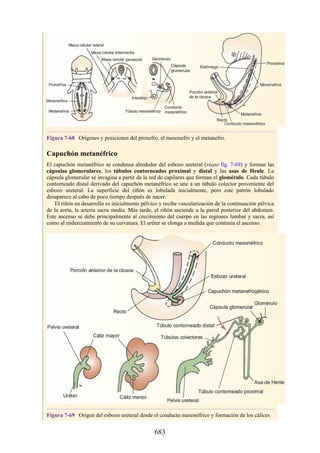
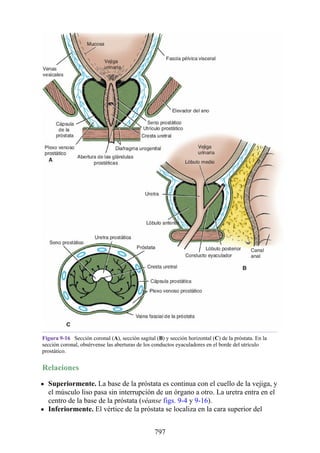
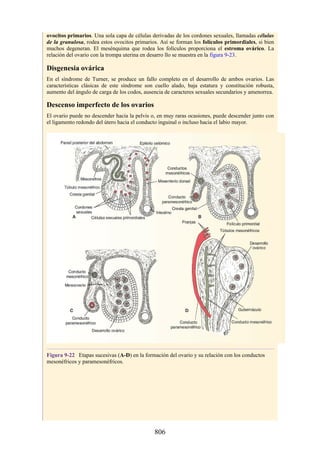
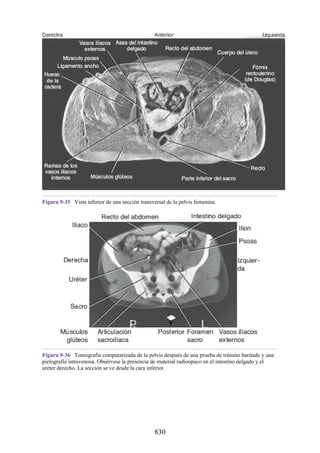
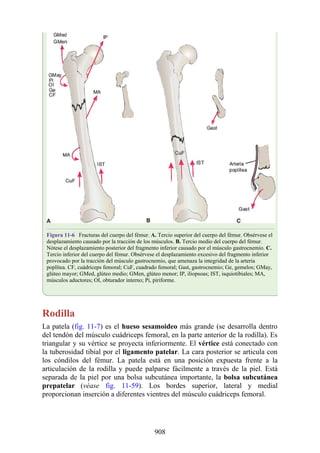
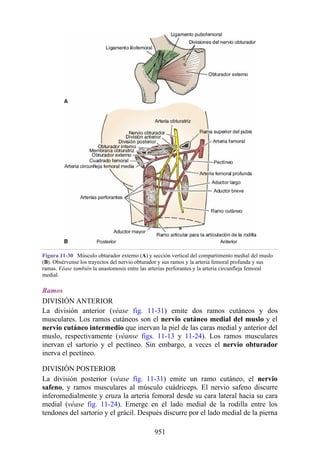
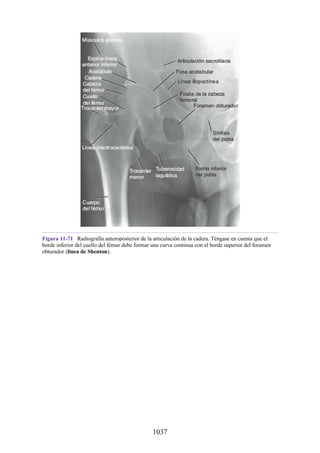
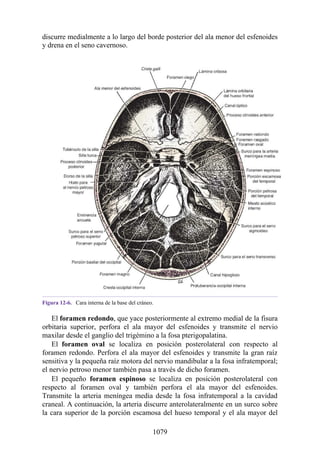
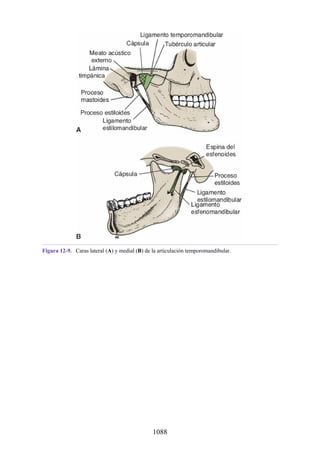
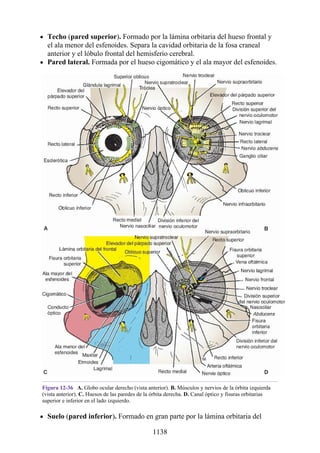
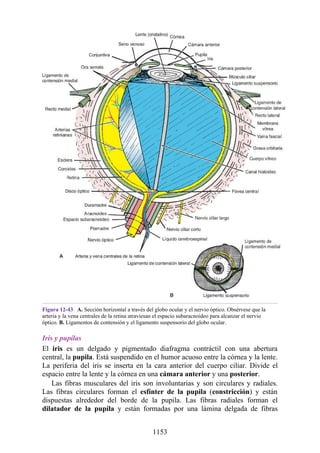
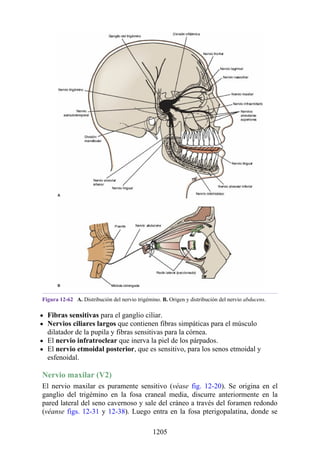
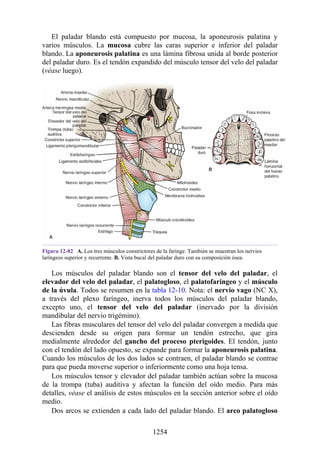
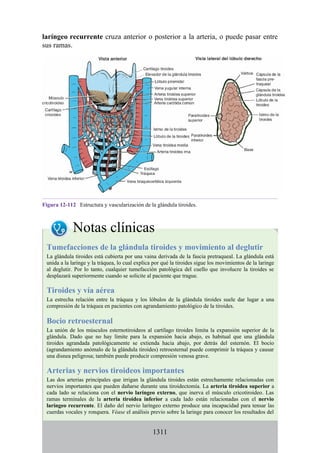
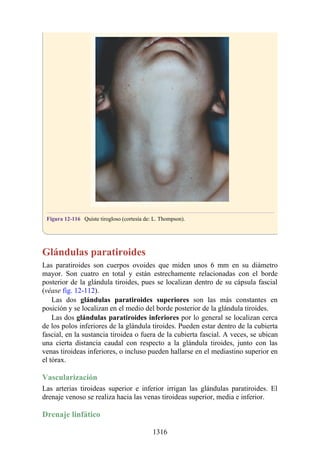
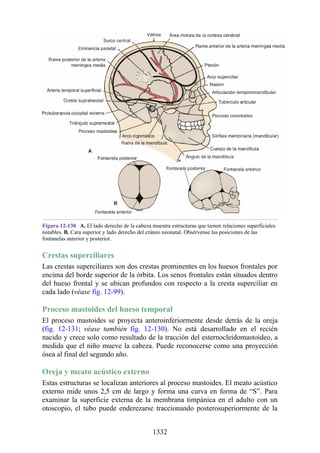
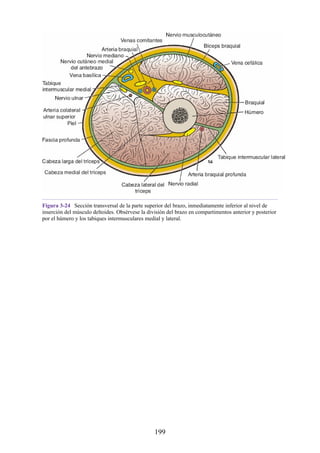
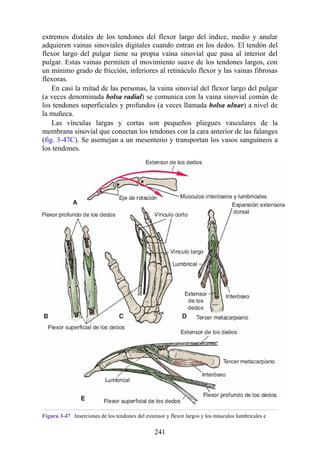
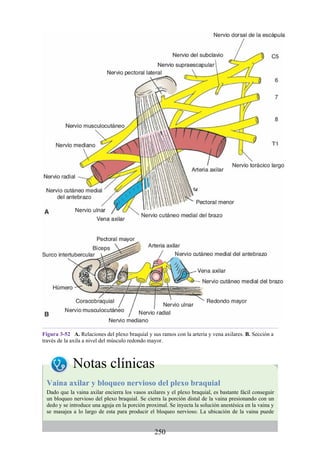
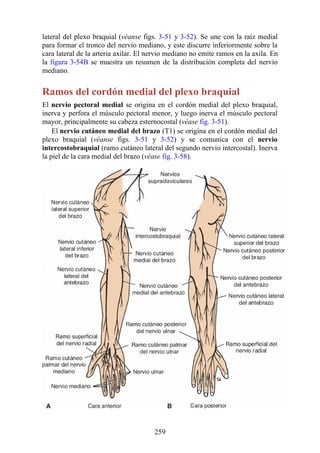
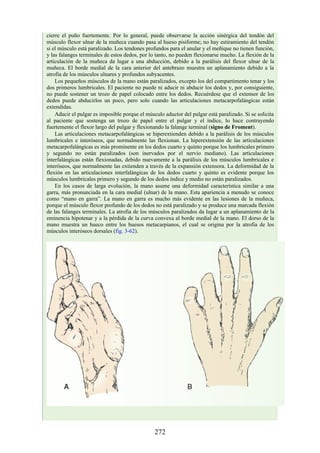
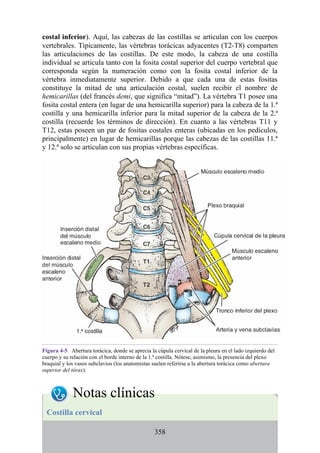
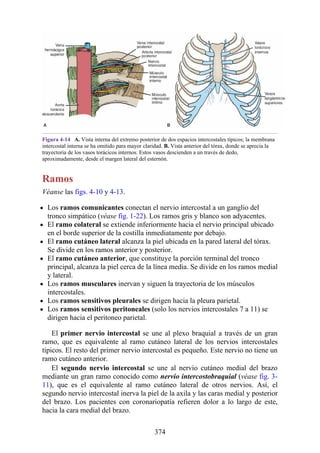
![posterior, cada uno con un conjunto de músculos, nervios y arterias (figs. 3-25 a
3-27; véanse también fig. 3-24 y tabla 3-1 [p. 110]). Además, estas y otras
estructuras pasan a través de cada compartimento en su trayecto hacia áreas más
distales.
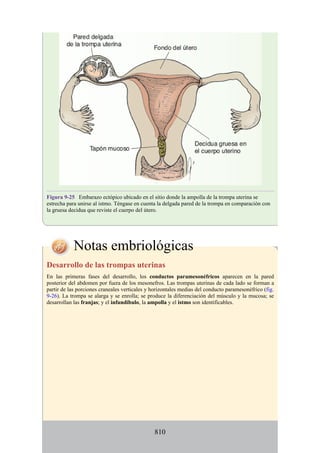
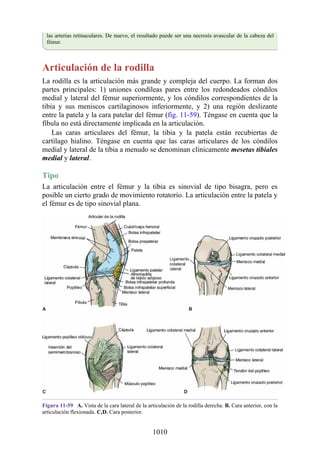
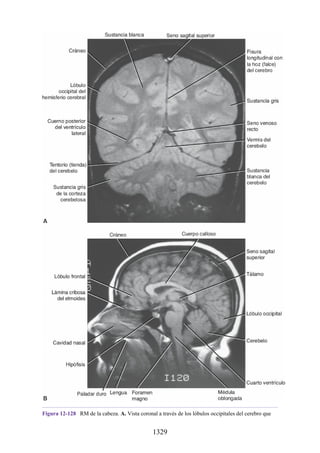
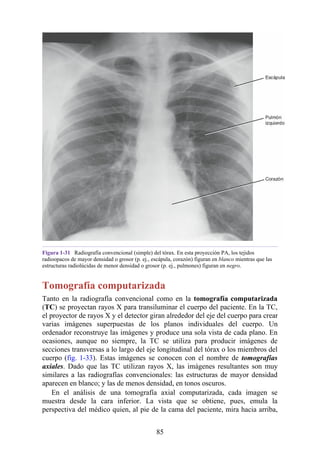
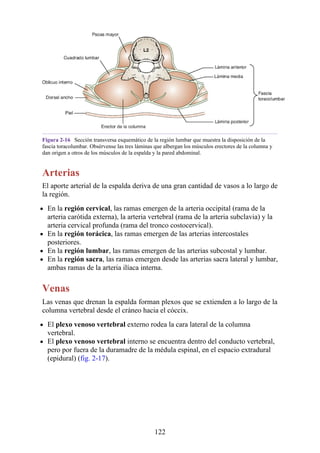
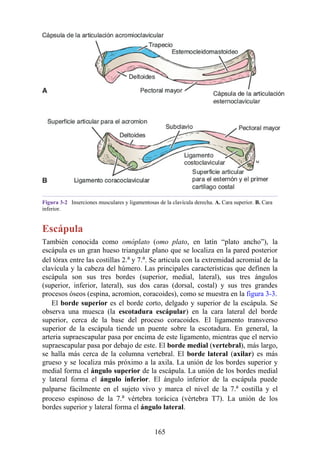
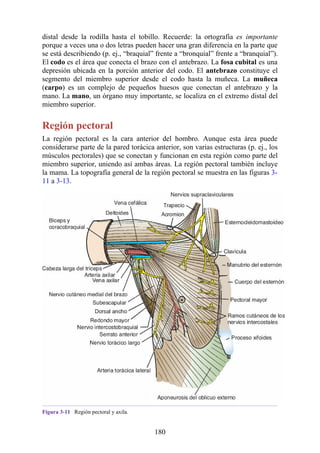
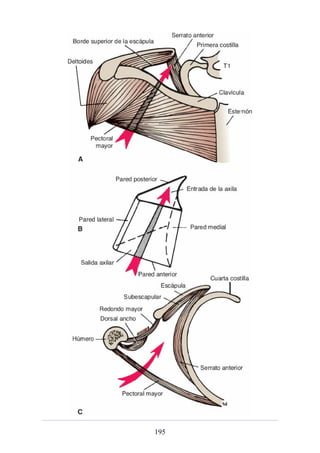
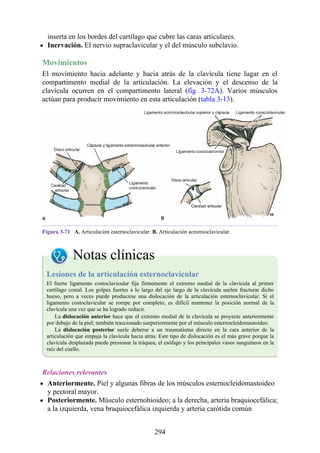
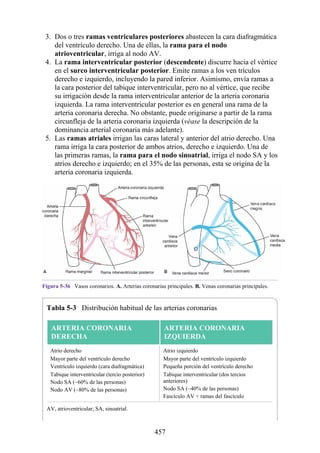
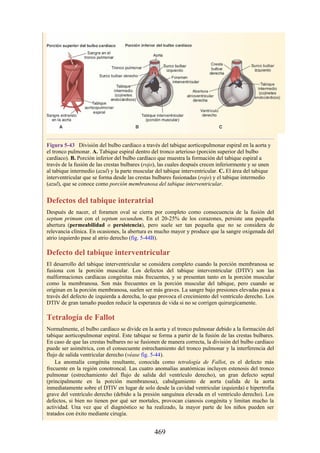
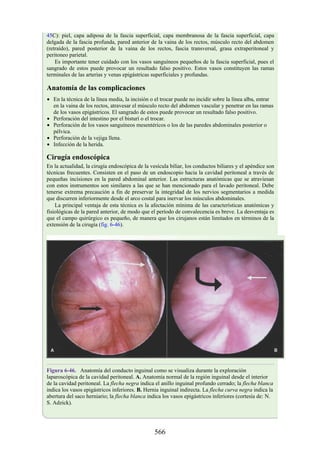
Figura 3-22 Estructuras que forman las paredes de la axila. La flecha roja indica la pared lateral. A.
Pared anterior. B. Pared posterior. C. Pared medial. D. Pared lateral.
197](https://image.slidesharecdn.com/anatomiasnell10maedicionespanol-240513233910-12ea0c71/85/ANATOMIA-SNELL-10MA-EDICION-ESPANOL-pdf-197-320.jpg)
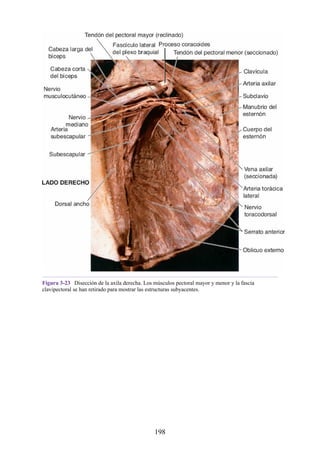
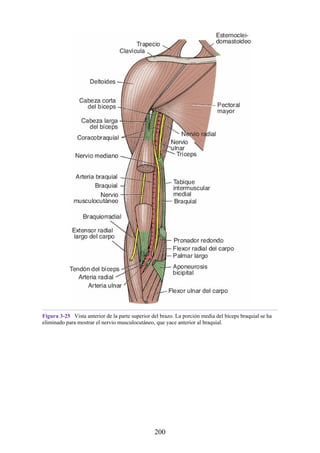
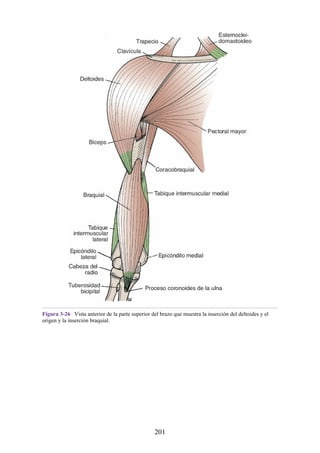

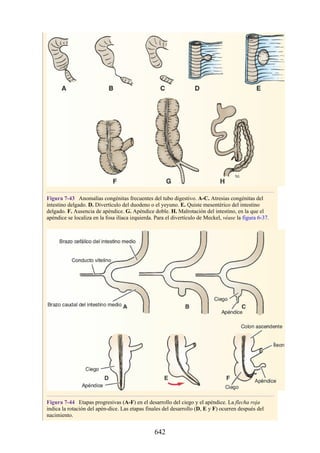
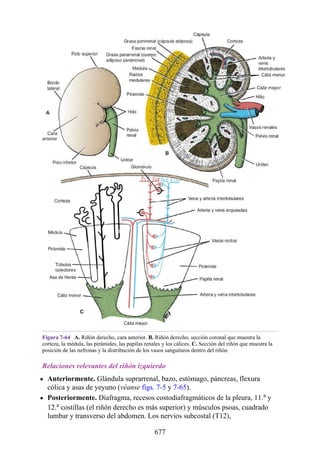
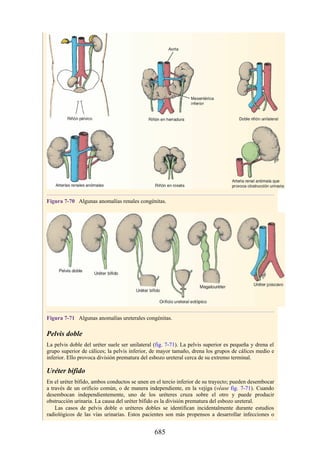
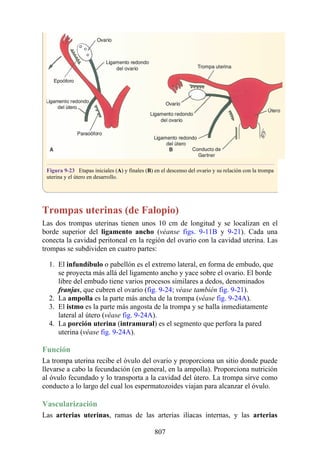
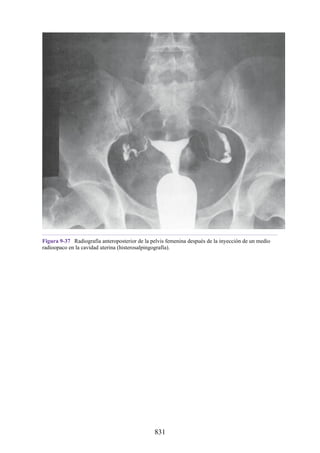
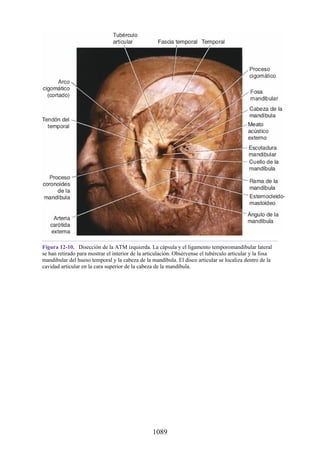
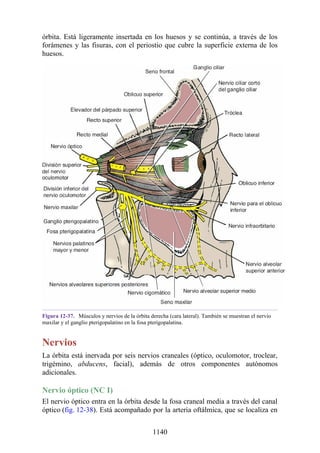
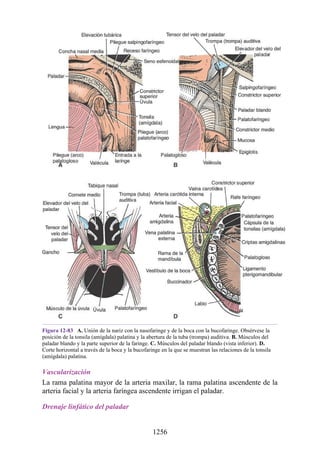
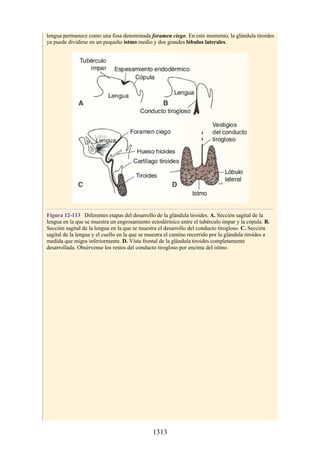
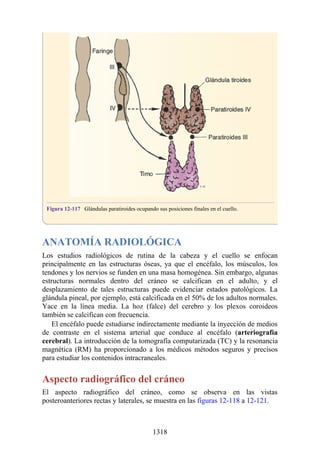
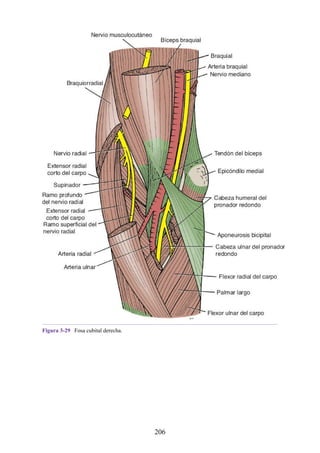
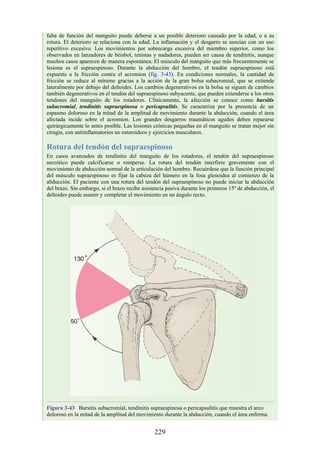
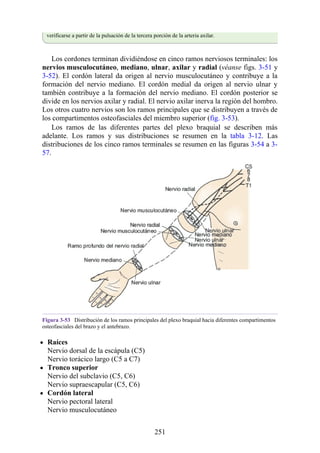
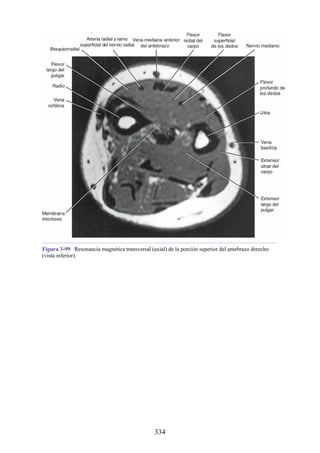
![Compartimentos osteofasciales
El antebrazo está encerrado en una vaina de fascia profunda unida al periostio
del borde subcutáneo posterior de la ulna (fig. 3-30). La membrana interósea
(véanse figs. 3-30, 3-33 y 3-35) es una banda ligamentosa resistente que une los
cuerpos (diáfisis) del radio y la ulna y también proporciona un área adicional
para las inserciones de los músculos adyacentes. Este manguito de fascia
profunda, junto con la membrana interósea y los tabiques intermusculares
fibrosos, divide el antebrazo en tres compartimentos osteofasciales: anterior,
lateral y posterior. Cada compartimento contiene un conjunto de músculos,
nervios y arterias (figs. 3-31 a 3-35 y tabla 3-2 [p. 118]; véase también fig. 3-
30).
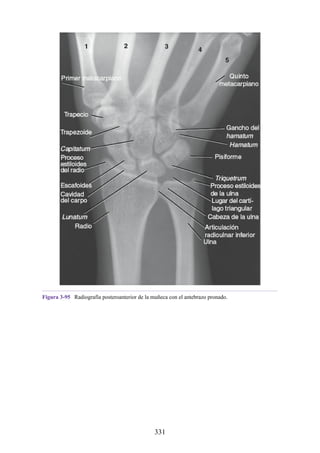
Muñeca
La muñeca (carpo) es un complejo de ocho pequeños huesos del carpo que
conectan el antebrazo con la mano (véanse figs. 3-9 y 3-10). Antes de aprender
la anatomía de la mano, es esencial conocer bien la distribución de los tendones,
arterias y nervios de la región de la muñeca. Desde un punto de vista clínico, la
muñeca es un lugar de lesiones frecuentes.
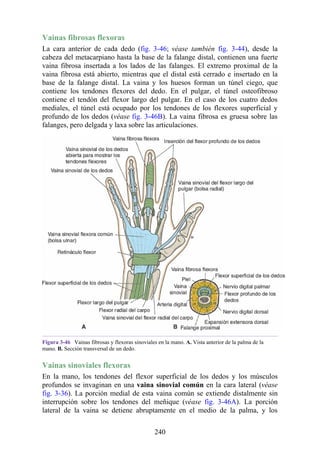
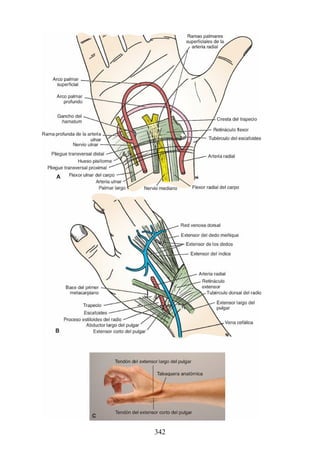
Retináculos de los flexores y los extensores
Los retináculos de los músculos flexores y extensores son resistentes bandas de
fascia profunda que mantienen los tendones del extensor y el flexor largos en
posición en la muñeca.
Retináculo flexor
El retináculo flexor (retináculo flexor o ligamento transverso de la muñeca) es
un engrosamiento de la fascia profunda que mantiene los tendones del flexor
largo en su posición en la muñeca. Se extiende a través de la cara anterior de la
muñeca y convierte la concavidad anterior de la muñeca en un túnel osteofascial,
el túnel (conducto) del carpo, para el paso del nervio mediano y los tendones
flexores del pulgar y los dedos (figs. 3-36 a 3-38 [p. 118-119]). Se inserta
medialmente en el hueso pisiforme y el gancho del hamatum y lateralmente en el
tubérculo de los huesos escafoides y en el trapecio. La inserción en el trapecio
tiene porciones superficiales y profundas y forma un túnel cubierto de líquido
sinovial para el paso del tendón del flexor radial de la muñeca. El borde
proximal del retináculo se corresponde con el pliegue distal transverso de la piel
en la cara anterior de la muñeca y es continuo con la fascia profunda del
antebrazo. El borde distal se inserta en la aponeurosis palmar (véase fig. 3-37).
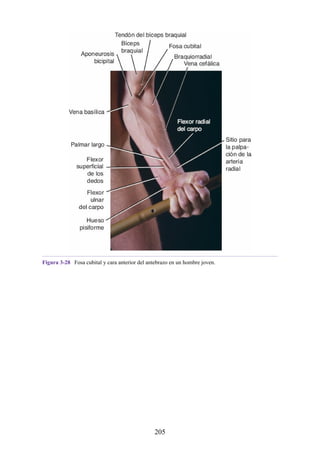
204](https://image.slidesharecdn.com/anatomiasnell10maedicionespanol-240513233910-12ea0c71/85/ANATOMIA-SNELL-10MA-EDICION-ESPANOL-pdf-204-320.jpg)
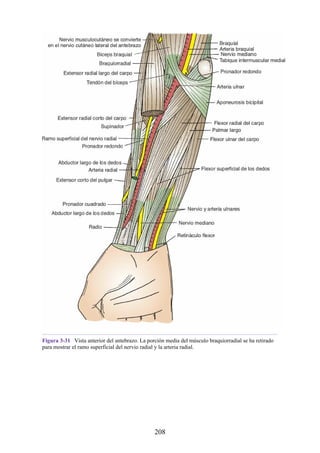
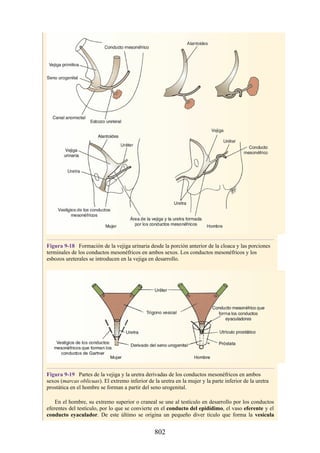
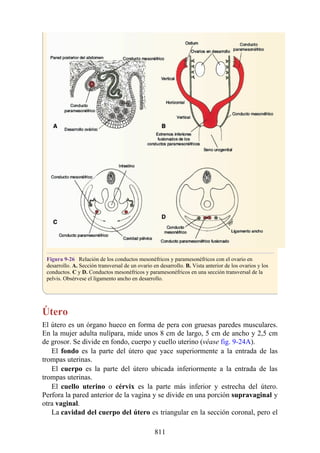
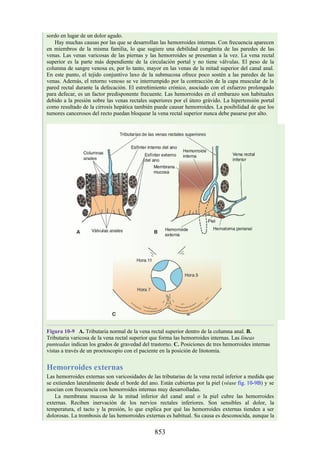
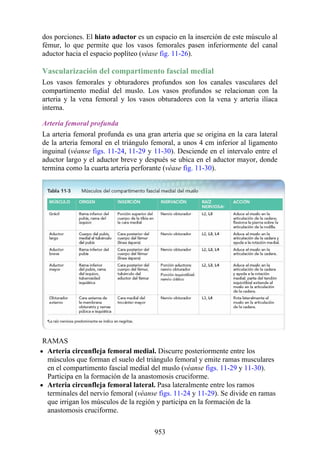
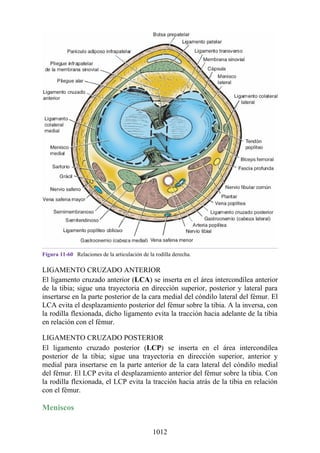
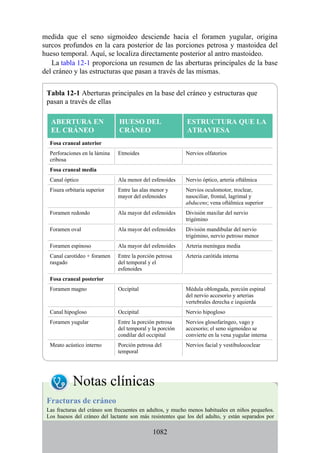
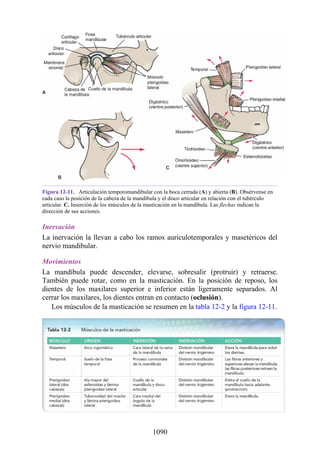
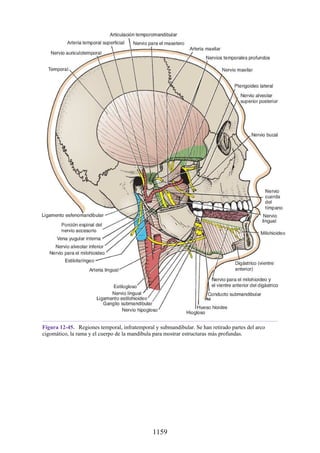
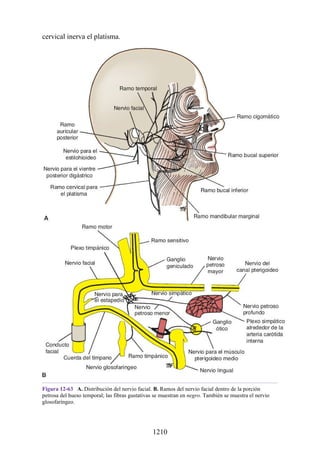
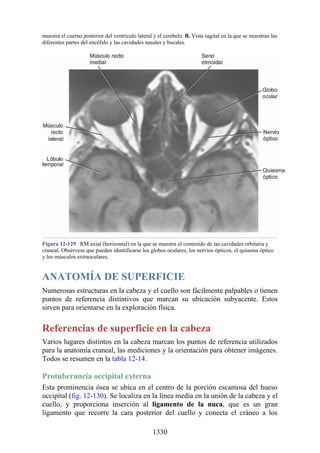
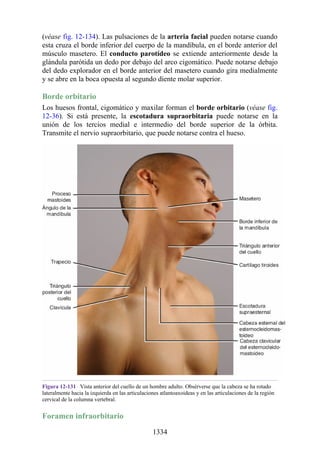
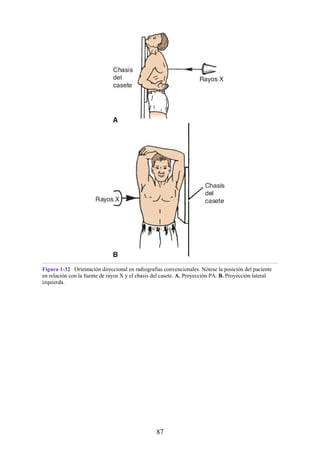
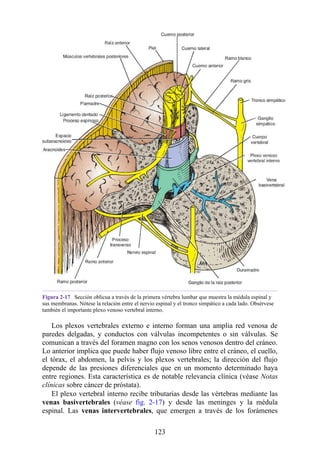
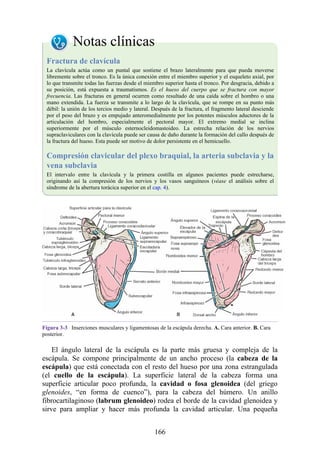
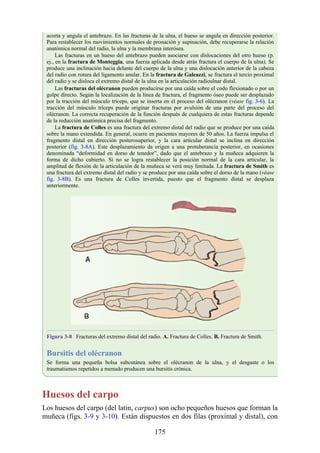
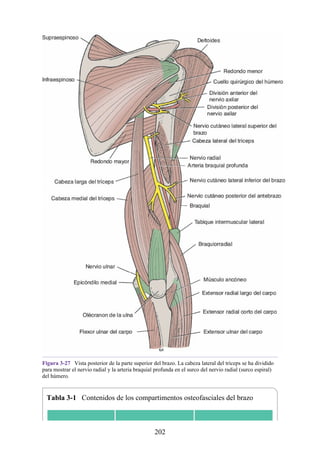
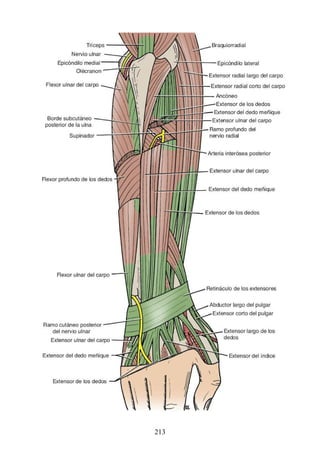
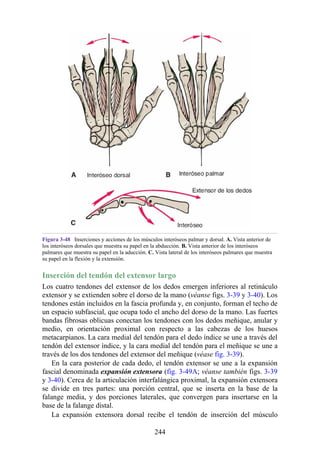
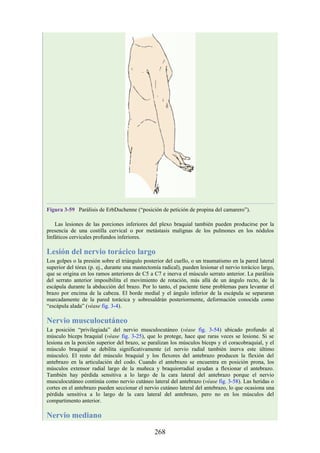
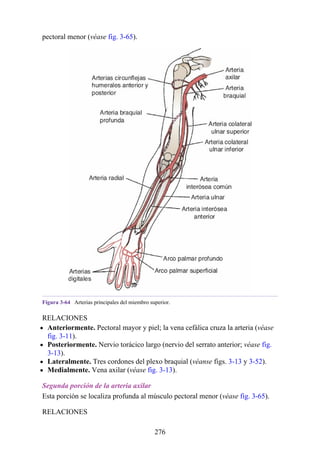
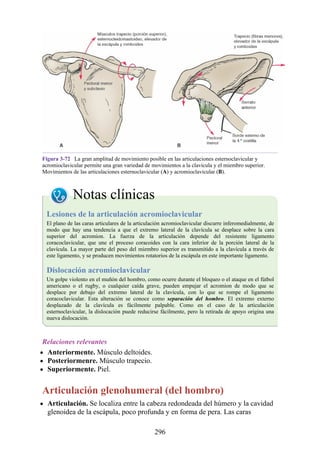
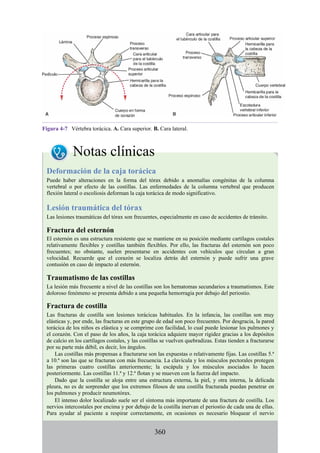
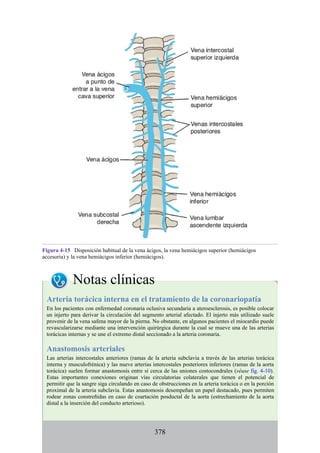
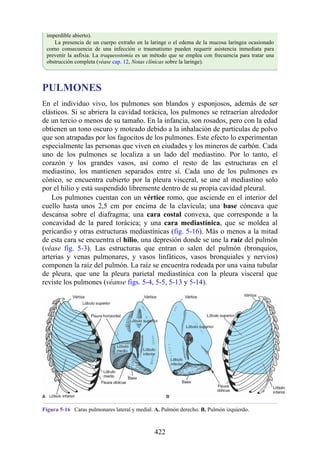
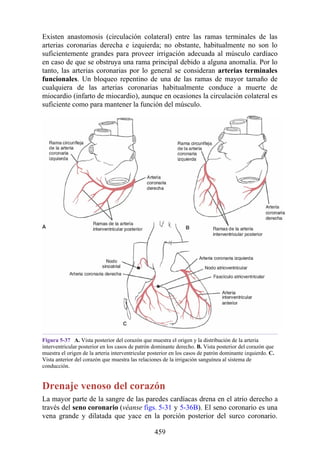
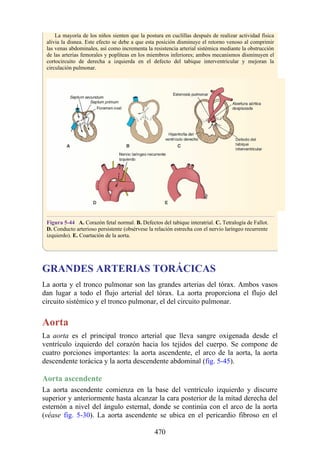
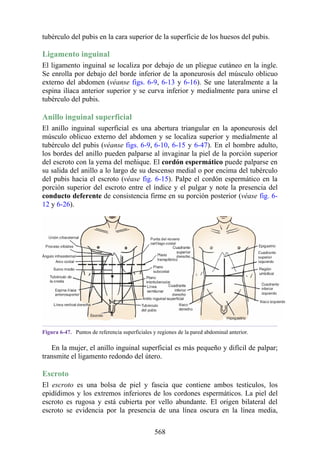
![Figura 3-32 Vista anterior del antebrazo. La mayoría de los músculos superficiales han sido retirados
para mostrar el flexor superficial de los dedos, el nervio mediano, el ramo superficial del nervio radial y
la arteria radial. Obsérvese que la cabeza ulnar del pronador redondo separa el nervio mediano de la
arteria ulnar.
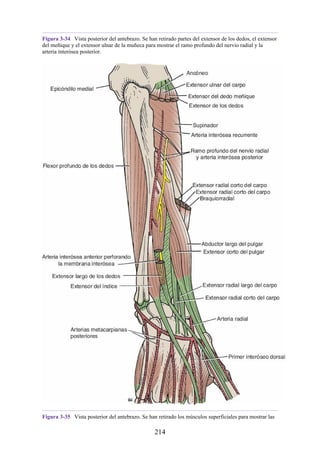
Retináculo extensor
El retináculo extensor (retináculo extensor) es un engrosamiento de la fascia
profunda que se extiende a través de la región posterior de la muñeca y mantiene
los tendones extensores largos en posición (figs. 3-39 y 3-40 [p. 120]; véase
también fig. 3-34). Convierte los surcos de la cara posterior de los extremos
distales del radio y la ulna en seis túneles independientes que permiten el paso
209](https://image.slidesharecdn.com/anatomiasnell10maedicionespanol-240513233910-12ea0c71/85/ANATOMIA-SNELL-10MA-EDICION-ESPANOL-pdf-209-320.jpg)

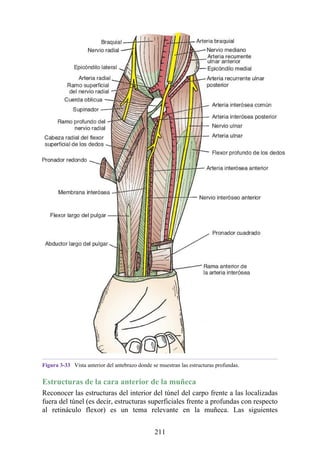

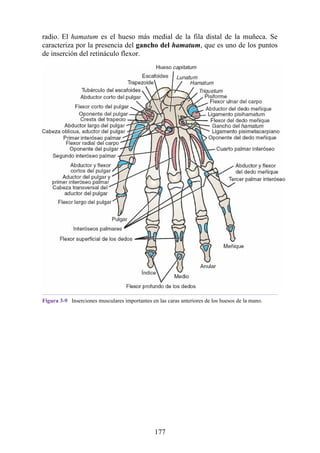
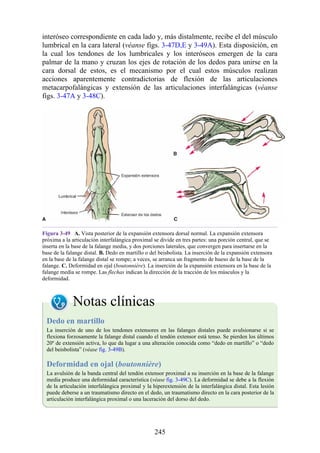
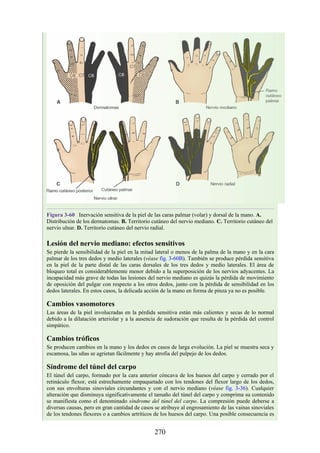
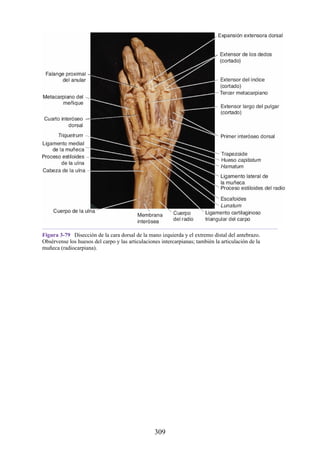
![estructuras profundas.
Las siguientes estructuras profundas al retináculo flexor (dentro del túnel del
carpo), de medial a lateral (fig. 3-41 [p. 121]; véase también fig. 3-36):
Los tendones del flexor superficial de los dedos y, profundos a estos, los
tendones del flexor profundo de los dedos (ambos grupos de tendones
comparten una vaina sinovial común).
El nervio mediano.
El tendón del flexor largo del pulgar, rodeado por una vaina sinovial.
El tendón del flexor radial de la muñeca, que pasa a través de una división
en el retináculo flexor (una vaina sinovial rodea el tendón).
215](https://image.slidesharecdn.com/anatomiasnell10maedicionespanol-240513233910-12ea0c71/85/ANATOMIA-SNELL-10MA-EDICION-ESPANOL-pdf-215-320.jpg)
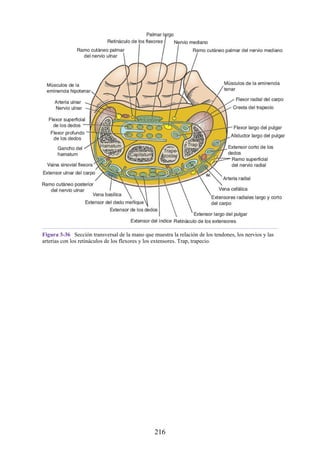
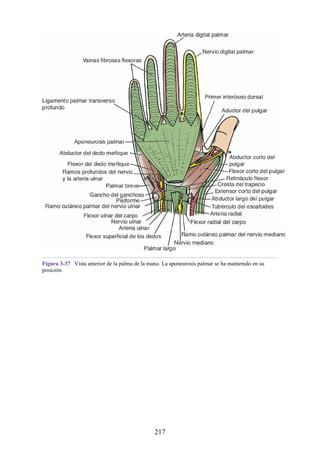
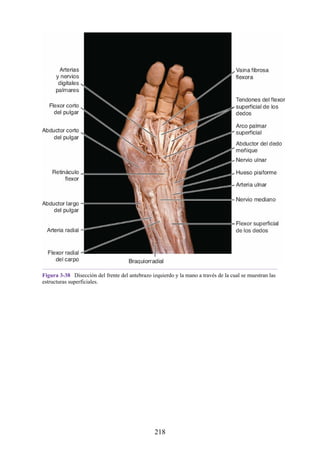
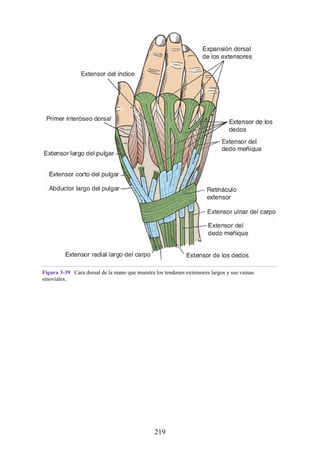
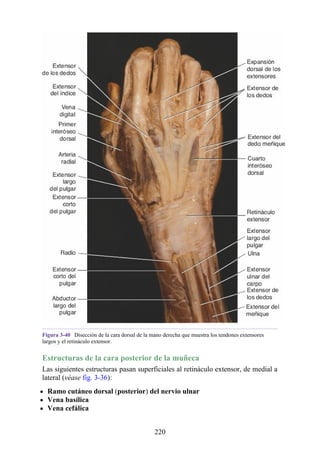

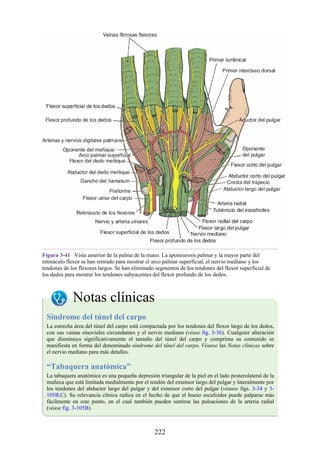


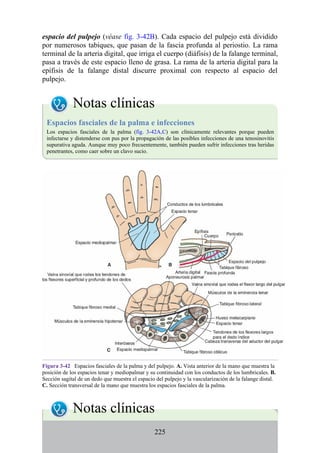




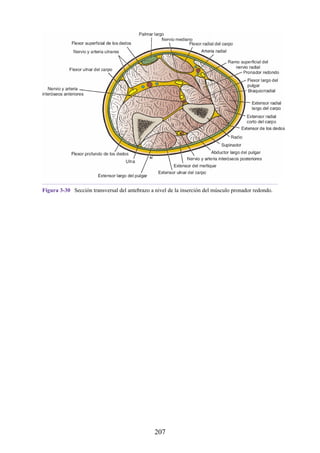
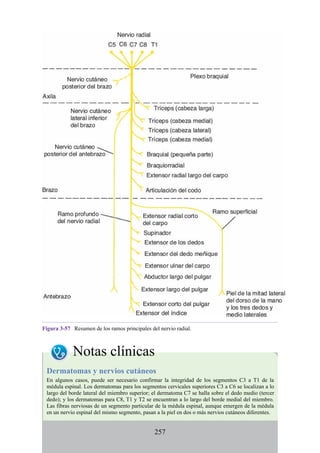
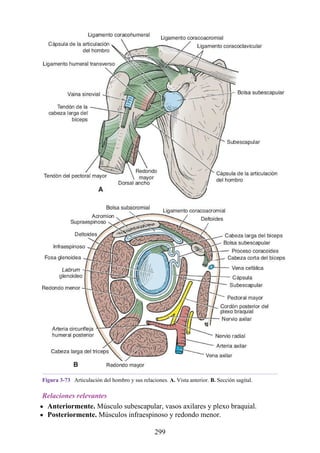
![grupos: superficial y profundo. Los músculos del grupo superficial tienen un
tendón de origen común que está insertado en el epicóndilo lateral del húmero.
Grupo superficial. Extensor radial corto de la muñeca, extensor de los dedos,
extensor del meñique, extensor ulnar de la muñeca y ancóneo.
Grupo profundo. Supinador, abductor largo del pulgar, extensor corto del
pulgar, extensor largo del pulgar y extensor del índice.
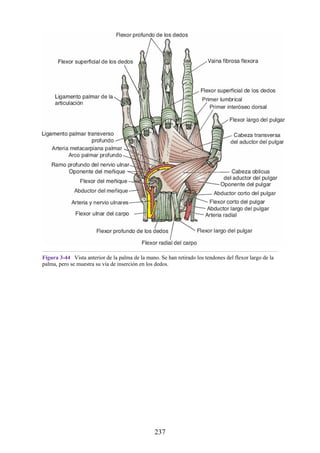
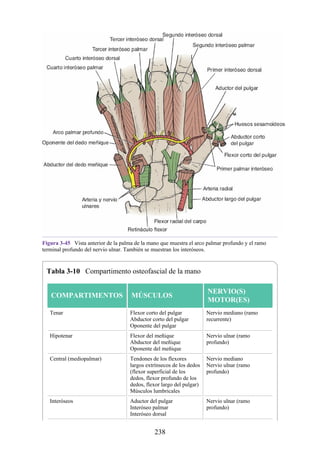
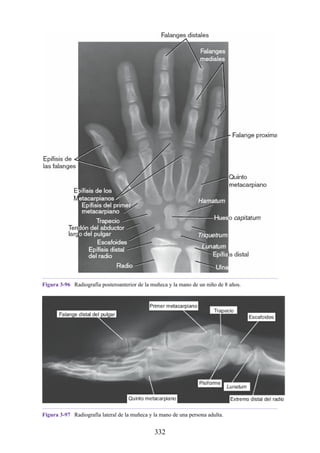
Mano
Los músculos y las principales estructuras neurovasculares de la mano se
muestran en las figuras 3-44 y 3-45 (véanse también figs. 3-34, 3-35 y 3-37 a 3-
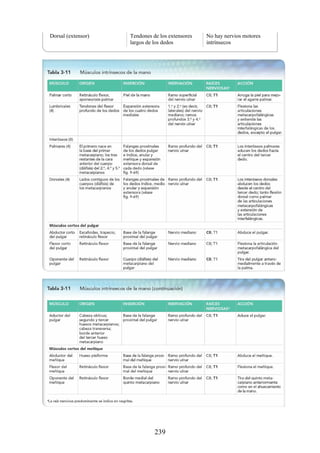
41). Los compartimentos de la mano se resumen en la tabla 3-10. Los músculos
intrínsecos (pequeños) se resumen en la tabla 3-11.
Compartimentos osteofasciales
Los músculos de la mano pueden describirse como extrínsecos o intrínsecos. Los
primeros se originan fuera de la mano propiamente dicha (en el antebrazo) y se
insertan dentro de la mano a través de tendones largos. Los músculos intrínsecos
(músculos pequeños) se originan y se insertan dentro de la mano. Tanto los
músculos extrínsecos como los intrínsecos están organizados en cinco
compartimentos osteofasciales dentro de la mano. Cuatro compartimentos (tenar,
hipotenar, central [mediopalmar] e interóseo) se localizan en la cara palmar de la
mano. El compartimento (dorsal/extensor) está relacionado con el dorso de la
mano.
236](https://image.slidesharecdn.com/anatomiasnell10maedicionespanol-240513233910-12ea0c71/85/ANATOMIA-SNELL-10MA-EDICION-ESPANOL-pdf-236-320.jpg)



















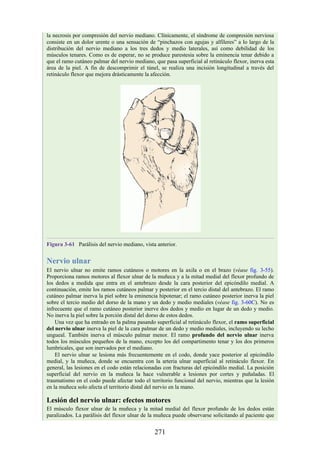




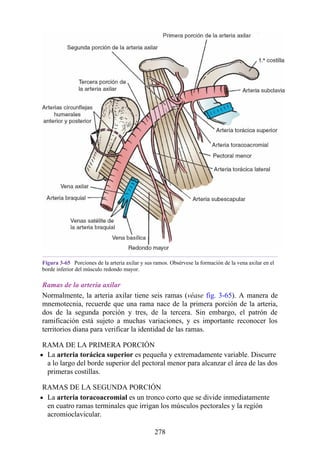

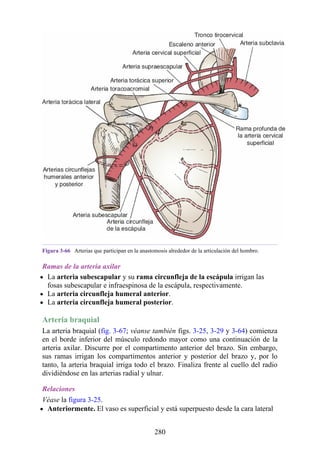

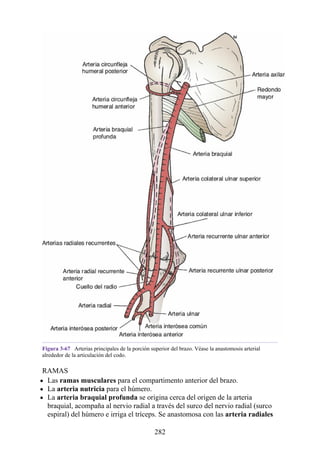





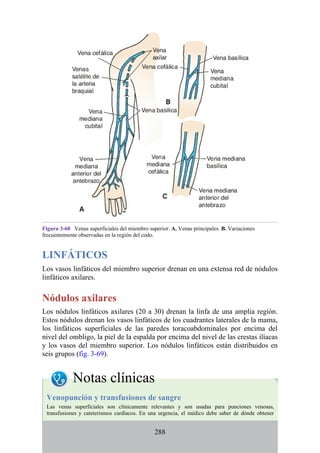

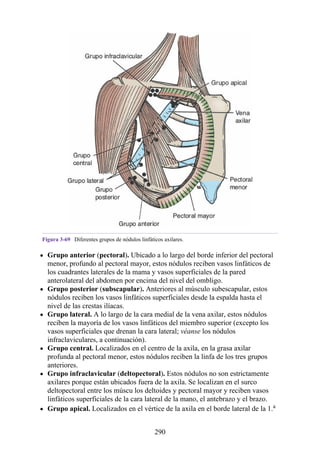

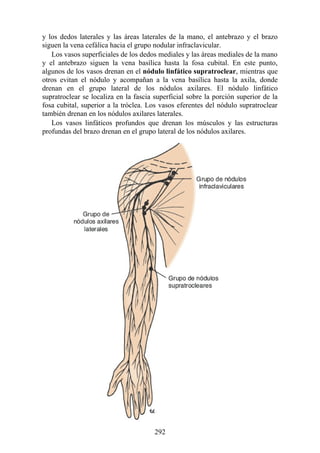






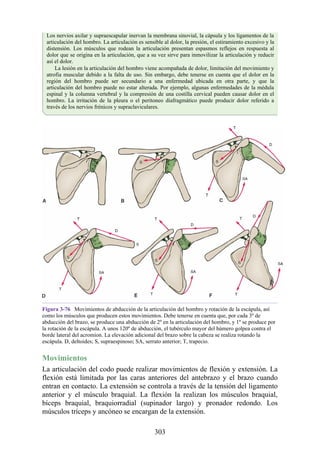











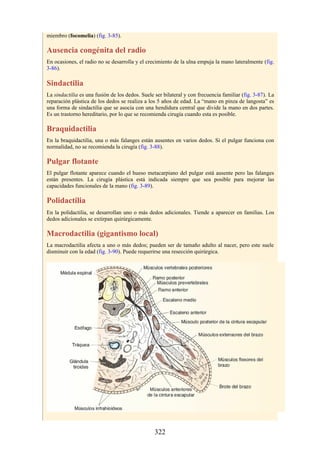
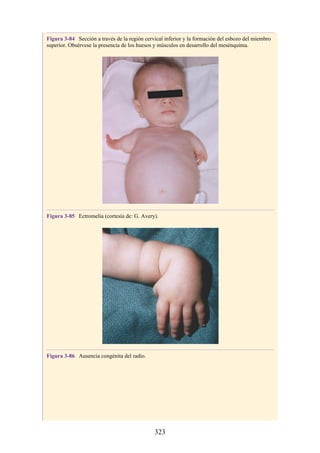
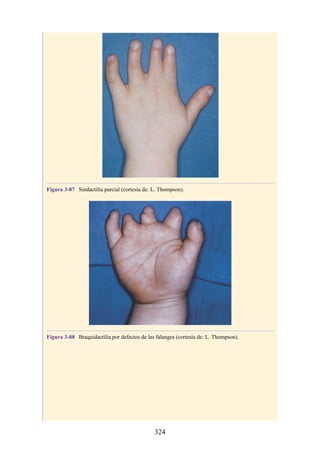
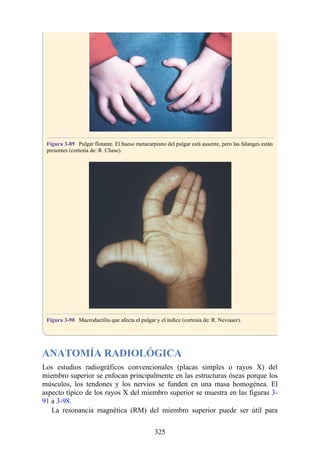

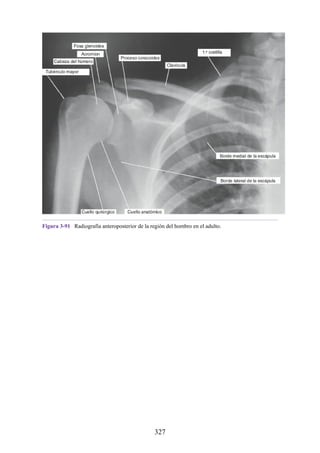
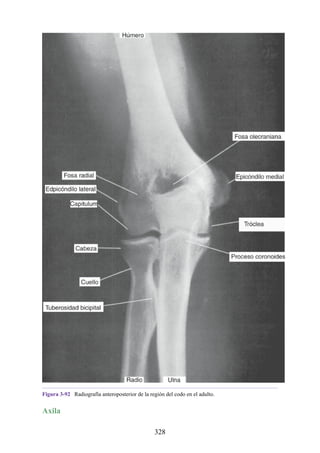
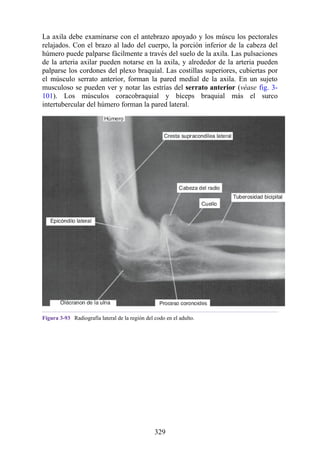
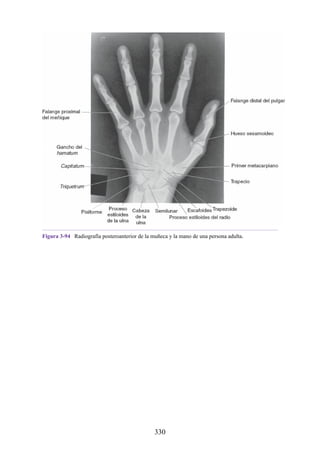














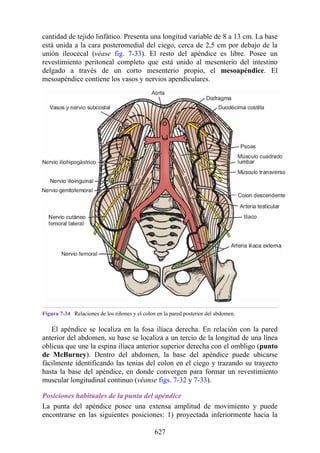
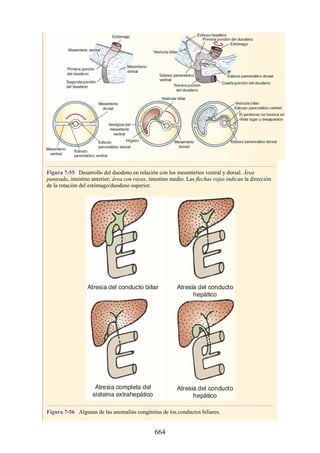
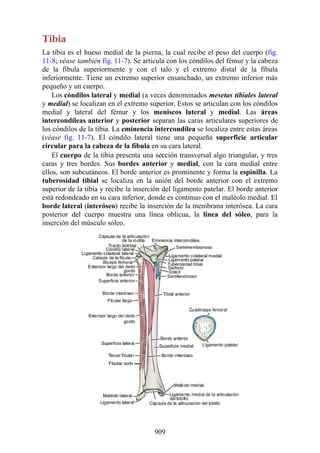
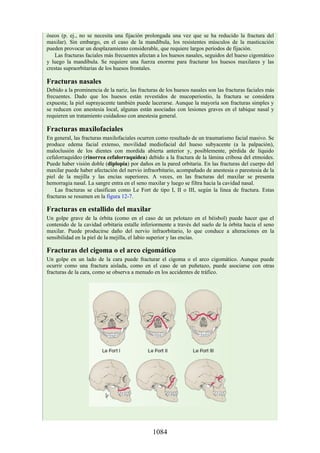
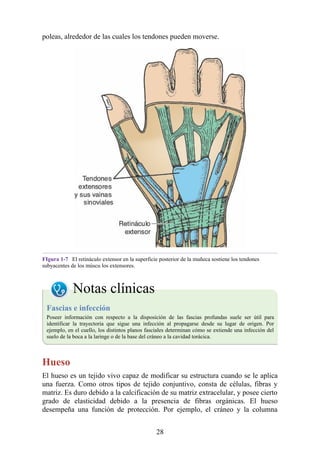
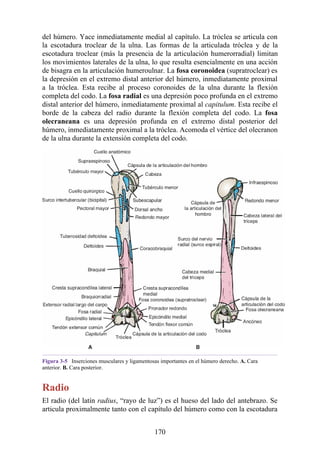
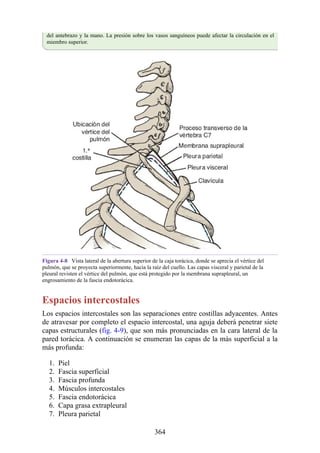
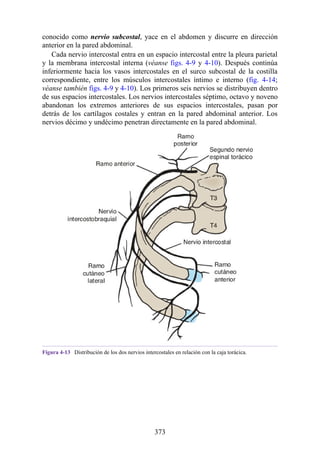
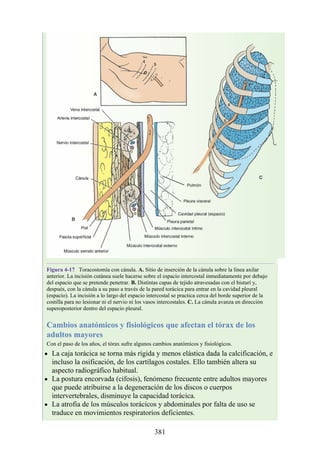
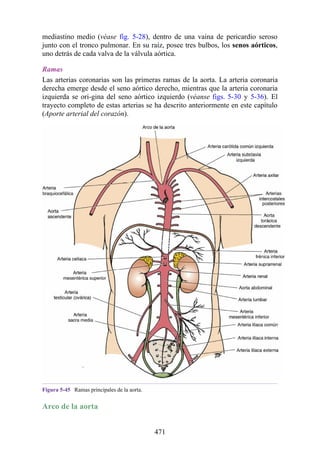
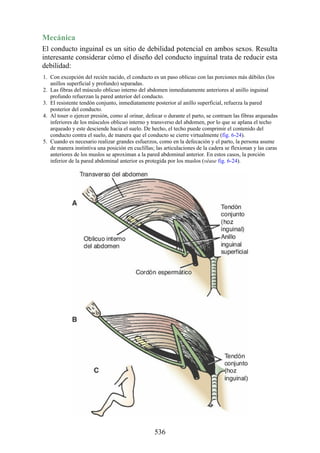
![Alrededor del 0,5% de la población posee una costilla cervical (estructura que se origina en el
tubérculo anterior del proceso transverso de la séptima vértebra cervical [C7]) (fig. 4-6). En algunos
casos su extremo anterior es libre, y en otros, una banda fibrosa lo une a la 1.ª costilla. También
puede articularse con la 1.ª costilla. La costilla cervical adquiere relevancia porque puede ejercer
presión sobre el tronco inferior del plexo braquial, que atrofia los pequeños músculos de la mano y
produce dolor a lo largo de la porción medial del antebrazo y la mano. En otras ocasiones, también
puede presionar la arteria subclavia, que se ubica justo por encima, lo cual entorpece la circulación
en el miembro superior.
Incisión de las costillas
Los cirujanos suelen practicar incisiones de las costillas para acceder a la cavidad torácica. El
procedimiento consiste en hacer una incisión longitudinal a través del periostio en la cara externa de
la costilla y retirar un segmento de esta. Después se practica una segunda incisión longitudinal a lo
largo del lecho costal, que constituye el revestimiento interno del periostio. Tras la cirugía, la
costilla se regenera a partir de la capa osteogénica del periostio.
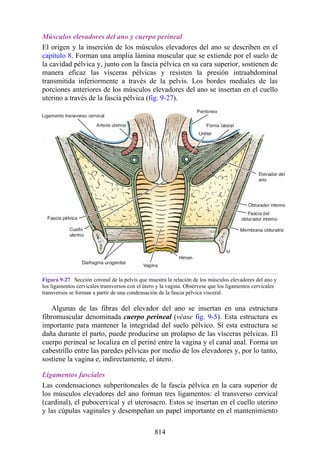
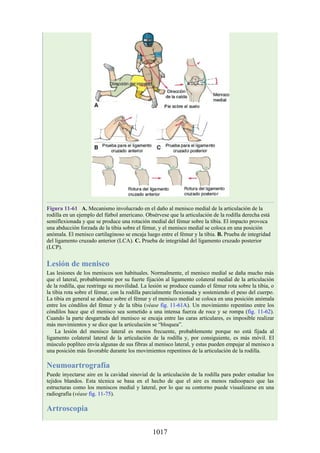
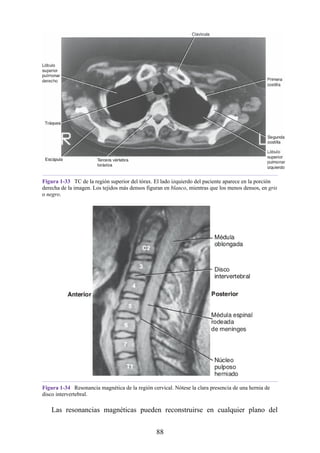
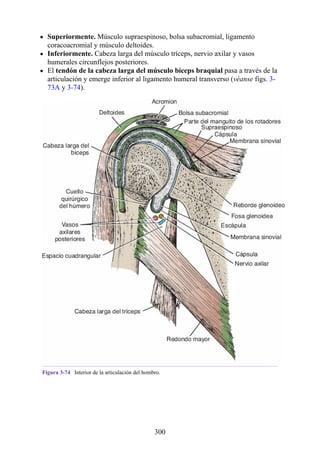
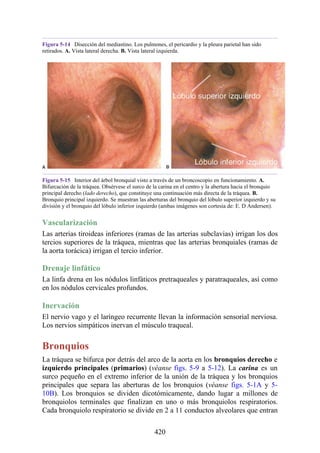
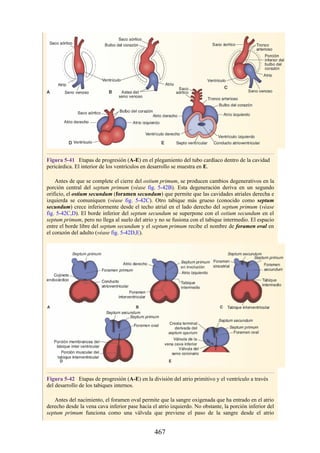
Figura 4-6 Abertura superior del tórax vista desde arriba. Nótese la presencia de las costillas
cervicales (en negro) de ambos lados. En el lado derecho del tórax, la costilla está casi completa y se
articula anteriormente con la primera costilla. En el lado izquierdo del tórax, la costilla es
rudimentaria, pero continúa hacia adelante como una banda fibrosa que se une al primer cartílago
costal. Nótese que la costilla cervical puede ejercer presión sobre el tronco inferior del plexo
braquial y presionar también la arteria subclavia.
359](https://image.slidesharecdn.com/anatomiasnell10maedicionespanol-240513233910-12ea0c71/85/ANATOMIA-SNELL-10MA-EDICION-ESPANOL-pdf-359-320.jpg)



























































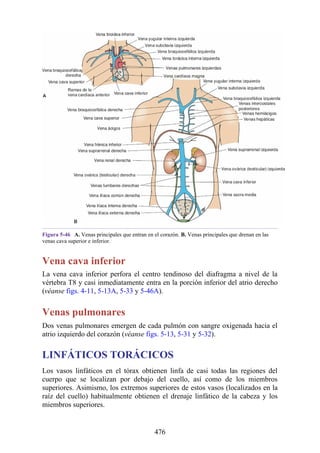



























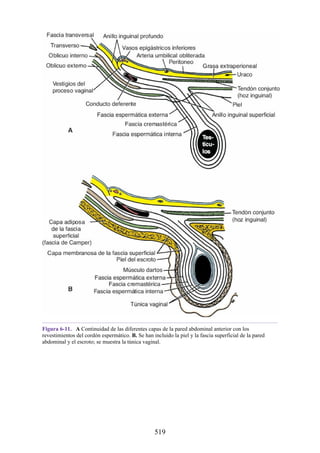
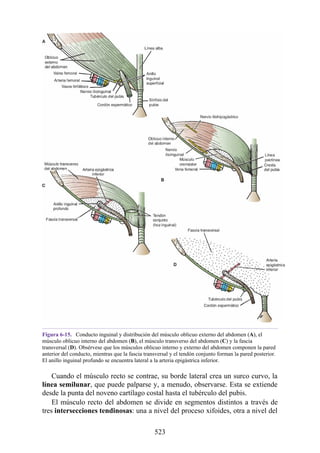







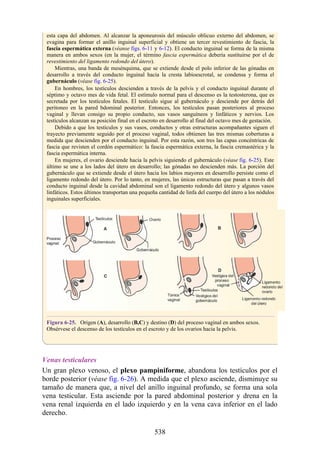

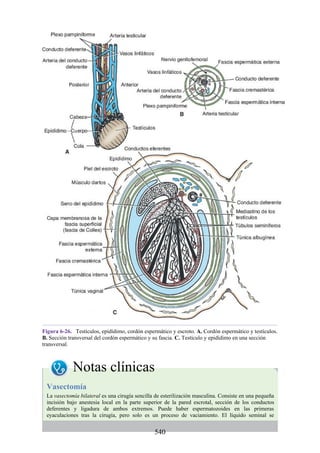



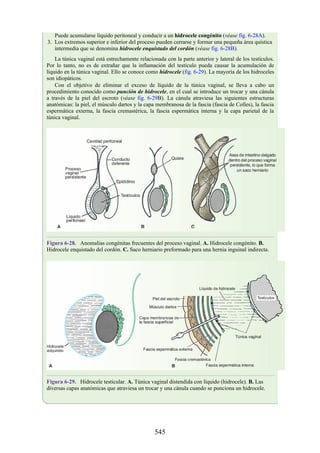
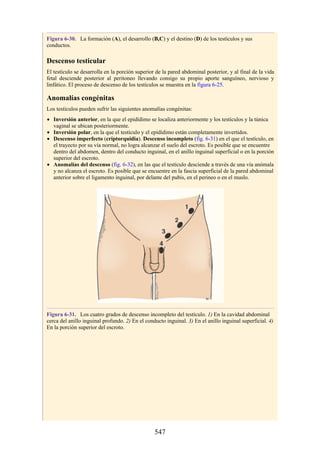


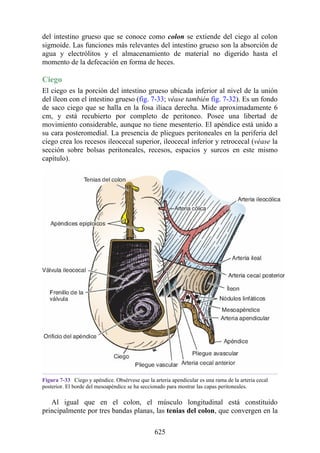
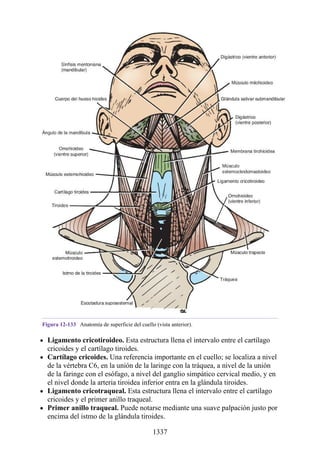
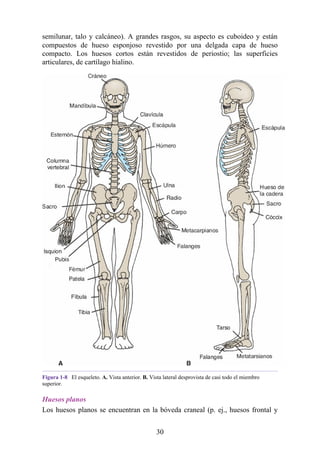
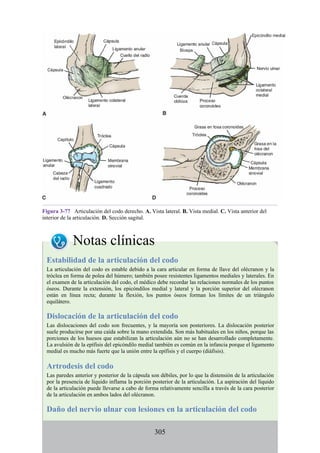
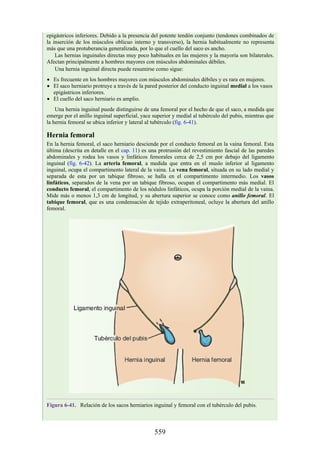
![Figura 6-39. Diversas partes de una hernia.
Los tipos más frecuentes de hernias abdominales son:
Inguinal (indirecta o directa)
Femoral
Umbilical (congénita o adquirida)
Epigástrica
Diátesis de los rectos abdominales
Incisional
Hernia de la línea semilunar (hernia de Spigelio)
Lumbar (hernia del triángulo de Petit)
Interna
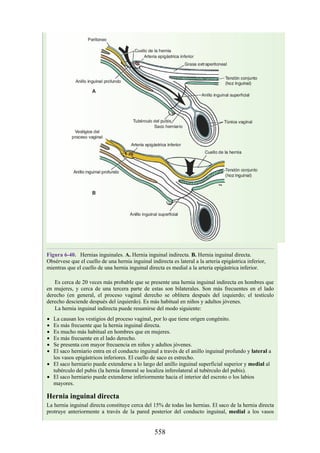
Hernia inguinal indirecta
La hernia inguinal indirecta es el tipo más frecuente de hernia y se considera que tiene origen
congénito (fig. 6-40). El saco herniario se compone de los vestigios del proceso vaginal (una
evaginación del peritoneo que en el feto es responsable de la formación del conducto inguinal [véase
la descripción anterior sobre el desarrollo del conducto inguinal]). El saco entra en el conducto
inguinal a través del anillo inguinal profundo lateral a los vasos epigástricos inferiores. Puede
extenderse a lo largo de todo o una porción del conducto, como máximo hasta el anillo inguinal
superficial. Si el proceso vaginal no se ha obliterado, entonces la hernia es completa y se extiende
inferiormente a través del anillo inguinal superficial, hacia el interior del escroto o los labios
mayores. Bajo estas circunstancias, el cuello del saco herniario se ubica en el anillo inguinal
profundo lateral a los vasos epigástricos inferiores, y el cuerpo del saco herniario reside en el
conducto inguinal y el escroto (o base de los labios mayores).
557](https://image.slidesharecdn.com/anatomiasnell10maedicionespanol-240513233910-12ea0c71/85/ANATOMIA-SNELL-10MA-EDICION-ESPANOL-pdf-557-320.jpg)





















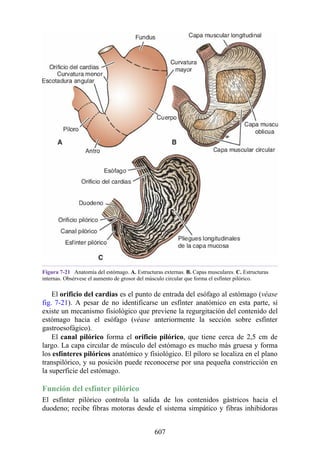

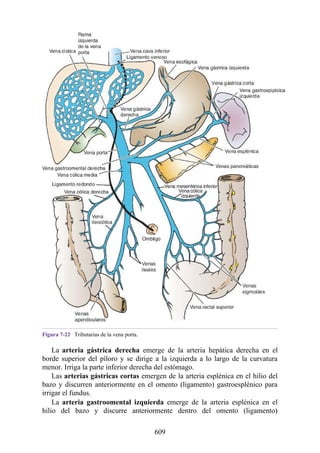
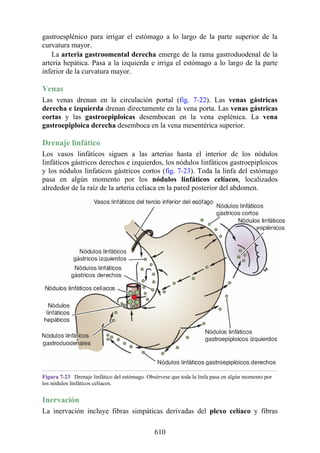
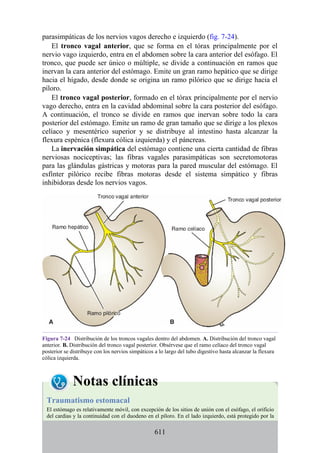
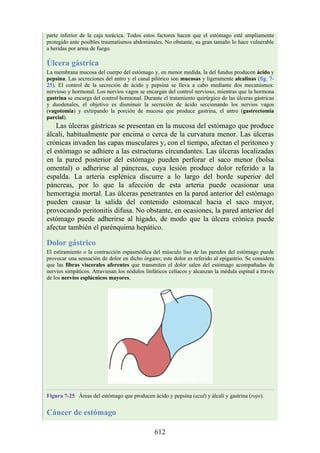
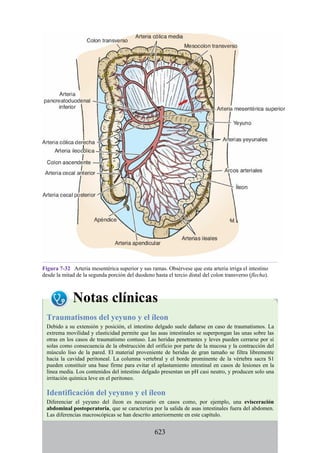
![Debido a que los vasos linfáticos de la membrana mucosa y la submucosa del estómago son
continuos unos con otros, es posible que las células cancerosas puedan desplazarse a diversas partes
del estómago, incluso a lugares alejados de la localización primaria. Asimismo, las células
cancerosas suelen pasar a través o rodear los nódulos linfáticos locales y establecerse en los nódulos
linfáticos regionales. Por ello, el cáncer de estómago se trata con gastrectomía total, que incluye la
extirpación de la porción inferior del esófago y la primera porción del duodeno; el bazo, los
ligamentos gastroesplénico y esplenorrenal, los nódulos linfáticos asociados y los vasos esplénicos;
la cola y el cuerpo del páncreas y los nódulos linfáticos asociados; y los nódulos a lo largo de las
curvaturas menor y mayor del estómago, junto con el omento mayor. Esta cirugía radical es un
intento desesperado de extirpar el estómago en bloque junto con el campo linfático. La anastomosis
del esófago con el yeyuno reestablece la continuidad del intestino.
Gastroscopia
La gastroscopia es un método que permite observar la membrana mucosa del estómago a través de
un sistema de lentes dentro de un tubo con iluminación. Para lograr introducir el gastroscopio en el
estómago, el cual después se infla con aire, debe anestesiarse al paciente. Es posible la visualización
directa de la membrana mucosa gástrica utilizando un instrumento flexible de fibra óptica.
Asimismo, con el gastroscopio, puede realizarse una biopsia de la mucosa.
Intubación nasogástrica
La intubación nasogástrica es un procedimiento habitual utilizado para vaciados de estómago, para
la descompresión del estómago en casos de obstrucción intestinal o para la preparación de cirugías
gastrointestinales. También permite obtener muestras de secreciones gástricas para análisis
bioquímicos.
1. El paciente se coloca en posición semisentada o en decúbito lateral con la
intención de evitar la broncoaspiración.
2. Se introduce la sonda bien lubricada a través del orificio nasal de mayor
tamaño y se dirige hacia atrás, a lo largo del suelo nasal.
3. Una vez que el tubo ha pasado por el paladar blando y ha entrado en la
bucofaringe, se percibe una reducción de la resistencia que el paciente
consciente constata con náuseas.
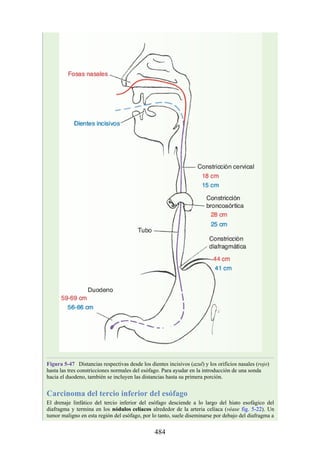
4. Es útil conocer algunas distancias entre estructuras anatómicas en adultos.
Desde el orificio nasal hasta el orificio del cardias del estómago hay 44
cm; la distancia es de 12-14 cm desde el orificio del cardias hasta el píloro
del estómago. El trayecto curvo que sigue la sonda desde el orificio del
cardias al píloro suele ser mayor, de 15-25 cm (véase fig. 5-51).
Obstáculos anatómicos para el paso de la sonda nasogástrica
La desviación del tabique nasal dificulta el paso de la sonda en el lado
estrecho.
Los tres sitios de estrechamiento esofágico provocan resistencia al paso de
la sonda nasogástrica (el origen del esófago por detrás del cartílago
cricoides [18 cm], en el punto donde el bronquio izquierdo y el arco aórtico
cruzan anteriores al esófago [28 cm] y en la unión del esófago con el
estómago [44 cm]). Para superar el estrechamiento esofágico más superior,
es útil asir con cuidado las alas del cartílago tiroideo y tirar de la laringe
hacia adelante. Esta maniobra abre el esófago, que habitualmente está
colapsado, y facilita el descenso de la sonda.
Anatomía de las complicaciones
613](https://image.slidesharecdn.com/anatomiasnell10maedicionespanol-240513233910-12ea0c71/85/ANATOMIA-SNELL-10MA-EDICION-ESPANOL-pdf-613-320.jpg)