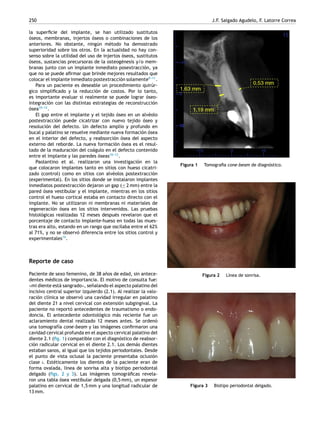
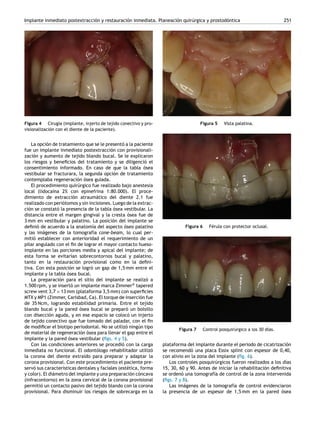
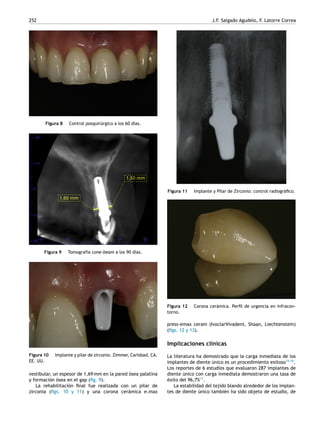
Este documento presenta un caso clínico de un implante dental inmediato colocado después de la extracción de un diente en la zona anterior superior. Se realizó un injerto de tejido blando para mejorar el biotipo delgado y se provisionalizó el implante inmediatamente usando la corona del diente extraído. Los controles posteriores mostraron formación ósea adecuada y estabilidad de los tejidos blandos. El tratamiento con implante inmediato y carga provisional ofrece una opción exitosa para la rehabilitación estética de