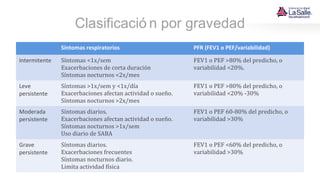
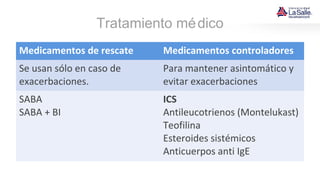
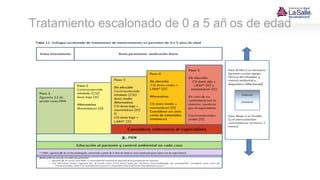
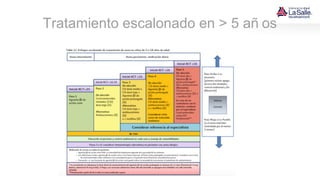
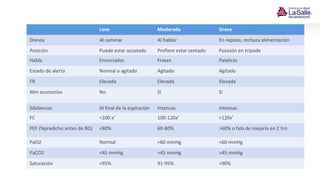
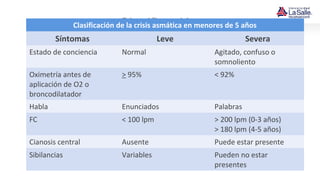
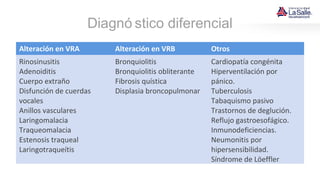
Este documento presenta el caso de un niño de 9 años que acude a urgencias con síntomas de asma, incluyendo tos húmeda, disnea y sibilancias. El niño tiene antecedentes personales de dermatitis atópica y asma materna. Tras la evaluación, el diagnóstico es crisis asmática moderada y el tratamiento inicial incluye salbutamol y esteroides. El documento también resume las pautas para el diagnóstico, clasificación, tratamiento y manejo del asma en niños.