CaP Riesgo Factores
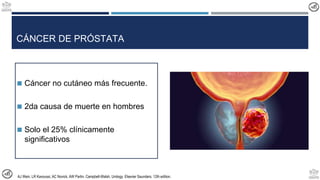
- 1. CÁNCER DE PRÓSTATA ◼ Cáncer no cutáneo más frecuente. ◼ 2da causa de muerte en hombres ◼ Solo el 25% clínicamente significativos AJ Wein, LR Kavoussi, AC Novick, AW Partin. Campbell-Walsh, Urology. Elsevier Saunders. 12th edition.
- 2. EPIDEMIOLOGÍA Incidencia •Neoplasia maligna no cutánea mas común EUA desde 1984 •Riesgo estimado de la enfermedad 16.72% •Riesgo de muerte 2,57% •1988 introducción de APE como prueba de detección •La incidencia de cáncer de próstata alcanzó su máximo en 1992 AJ Wein, LR Kavoussi, AC Novick, AW Partin. Campbell-Walsh, Urology. Elsevier Saunders. 12th edition.
- 3. ◼ Segundo cáncer mas diagnosticado en hombres, 1.1 millones en todo el mundo. ◼ En 2012 (15% de todos los canceres diagnosticados) ◼ En países desarrollados CaP se diagnostica en etapas tempranas 80% ◼ 4-6% se diagnostica con enfermedad metastasica. AJ Wein, LR Kavoussi, AC Novick, AW Partin. Campbell-Walsh, Urology. Elsevier Saunders. 12th edition.
- 4. ◼ Las menores tasas de incidencia anuales se producen en Asia del sudeste y centro sur; y norte de áfrica. ◼ La incidencia más alta en norte América, Australia y Europa. ◼ Globocan: incidencia de CaP ajustada a la población mundial de 27.9 casos por cada 100 000. AJ Wein, LR Kavoussi, AC Novick, AW Partin. Campbell-Walsh, Urology. Elsevier Saunders. 12th edition.
- 5. ◼ Edad del diagnostico •Edad media de diagnostico es a los 68 años 63 % de los casos •Rara en < 50 años 2 % •> 85 años riesgo acumulado de padecerlo 0.5 % al 20 % ◼ Etapa del diagnostico •Migración de la etapa del diagnostico de enfermedad metastásica a enfermedad localizada •60 % - 75 % se encuentran en T1c •Supervivencia a 5 años 99 % en EC I AJ Wein, LR Kavoussi, AC Novick, AW Partin. Campbell-Walsh, Urology. Elsevier Saunders. 12th edition.
- 6. ◼ Mortalidad •Tasa anual aproximada de 37.3 por 100 000 habitantes •Mortalidad en el caribe 28 por cada 100 000 •Mortalidad Asia y Norte América 5 por cada 100 000 •Supervivencia a 5 años > 80 % AJ Wein, LR Kavoussi, AC Novick, AW Partin. Campbell-Walsh, Urology. Elsevier Saunders. 12th edition.
- 7. ◼ Desproporción marcada entre incidencia y mortalidad: Historia natural del cáncer Estrategias de detección Acceso a tratamiento AJ Wein, LR Kavoussi, AC Novick, AW Partin. Campbell-Walsh, Urology. Elsevier Saunders. 12th edition.
- 8. ◼ Raza •Afroamericanos 1.6 mayor incidencia que los hombres blancos •Mortalidad 2.4 mayor en afroamericanos que en los blancos •Mayor riesgo de recidiva bioquímica 1.34 veces mas que en los blancos AJ Wein, LR Kavoussi, AC Novick, AW Partin. Campbell-Walsh, Urology. Elsevier Saunders. 12th edition.
- 9. INCIDENCIA EN MEXICO • 5153 muertes • 2da causa de muerte por tumor después de cáncer de pulmón Principal causa de cáncer en hombres Tasa mortalidad 9.5/100,000 hombres en 2008. Anualmente 6,500 nuevos casos. Mortalidad ◼ En 1970-1974: 5.5/100,000 hab. ◼ En 1995-1999: 12.2/100,000 hab. Perfil epidemiológico de tumores malignos en Mexico 2011 En el 2003 según el registro histopatológico de neoplasias malignas en México 4, 602 defunciones, presentando una tasa de 9.9 por 100,000 habitantes
- 10. Fuente INEGI: Actualización 2013 3a causa
- 11. EN MÉXICO Gaceta médica de México. 2013; 149:576-85. Michoacán Zacatecas Jalisco Nayarit Colima 11
- 12. ◼ En México representa la primera causa de muerte en el hombre. ◼ Mortalidad de 13 por cada 100 mil habitantes ◼ Representa el 13.7% de los canceres en el hombre. ◼ Causa 5.6% de las muertes por cáncer.
- 13. FACTORES DE RIESGO Edad: 42% riesgo a los 50 años. Historia familiar ◼ Gen HPC-1 ◼ Mutación BRCA2 Raza y etnicidad ◼ RR 1.6 EUA Dieta y suplementos Obesidad ◼ > RR 1.12 por incremento 5 kg/m2 IMC Fumadores intensos RR 1.22 Consumo de alcohol RR 1.25 Risk factors for the onset of prostatic cancer: age, location, and behavioral correlates. Leitzmann et al. Clinical Epidemiology 2012:4 Cancer J Clin 2014;64:9-29.. Incidencia Mortalidad Blancos Afro-americanos Hispanos/Latinos Asio-americanos y Islas Pacífico Indios americanos y Nativos de Alaska 138.6 220 124.2 75 104.1 21.3 50.9 19.2 10.1 20.7 13
- 14. FACTORES DE RIESGO ◼ Factores de riesgo genéticos •Número de miembros de la familia afectados •Grado de parentesco •Parientes afectados < 55 años •Mayor riesgo cuando un hermano se ve afectado en comparación cuando un padre está afectado AJ Wein, LR Kavoussi, AC Novick, AW Partin. Campbell-Walsh, Urology. Elsevier Saunders. 12th edition.
- 15. FACTORES DE RIESGO ◼ Los hombres con un familiar de primer grado con CaP tienen 2.5 veces mayor riesgo de desarrollar CaP. ◼ Dos o más familiares de primer grado el riesgo aumentar 5-9 veces. ◼ Solo el 9% presenta un autentico CaP hereditario (<55 años) 15 Historia familiar Riesgo relativo 95% intervalo confianza Ninguno Padre afectado Hermano afectado Familiar primer grado afectado, edad <65 años al diagnóstico >2 familiares afectados de primer grado Familiar de segundo grado afectado 1 2.17 3.37 3.4 5.08 1.68 1.90-2.49 2.94-3.83 2.64-4.23 3.31-7.79 1.07-2.64 Tres o más familiares afectados o al menos dos familiares con enfermedad de comienzo precoz, antes de los 55 años AJ Wein, LR Kavoussi, AC Novick, AW Partin. Campbell-Walsh, Urology. Elsevier Saunders. 12th edition.
- 16. ◼ CaP hereditario: Tres o más familiares de primer grado afectado con CaP CaP en tres o más generaciones Diagnóstico de CaP a edad temprana entre al menos dos familiares de primer grado. ❑ Cáncer de próstata hereditario Canceres esporádicos: Con historia familiar negativa Edad típica Cáncer de próstata familiar: A más de un miembro de la familia Edad típica Cáncer de Próstata hereditario: Criterios de Hopkings AJ Wein, LR Kavoussi, AC Novick, AW Partin. Campbell-Walsh, Urology. Elsevier Saunders. 12th edition.
- 17. FACTORES DE RIESGO EAU Familiar primera línea → riesgo doble Dos o más familiares primera línea → riesgo 5-11 veces Cáncer de próstata hereditario 9% ◼Tres o más familiares afectados ◼Al menos dos familiares que lo desarrollan antes de los 55 años ◼Inicio usualmente 6-7 años que casos espontáneos Guidelines on Prostate Cancer. European Association of Urology 2017. 17
- 18. FACTORES DE RIESGO GENÉTICOS •Mutaciones gen BRCA1 (17q21) 3.8 >riesgo de CaP •Mutaciones gen BRCA2 (13q12.3) 8.6 > riesgo de CaP •HPC1 RNaseL inmunidad innata inducir degradación de los RNAs virales y celulares AJ Wein, LR Kavoussi, AC Novick, AW Partin. Campbell-Walsh, Urology. Elsevier Saunders. 12th edition.
- 19. Cancer Res. 2021 February 15; 81(4): 820–833. doi:10.1158/0008-5472.CAN-20-1417.
- 20. FACTORES DE RIESGO INFECCIOSOS E INFLAMATORIOS •Se estima que las infecciones causan casi el 20% de todos los cánceres en todo el mundo •Inflamación crónica Atrofia inflamatoria proliferativa •COX-2 lesión tisular y la hipoxia que promueven formación de tumor • Inhibición de la apoptosis • Promoción de proliferación celular • Angiogénesis ◼ Sífilis ◼ VPH ◼ Herpes virus humano 8 ◼ Citomegalovirus ◼ Gonorrea William G. Nelson; Mechanisms of disease, Prostate Cancer, N Engl J Med 2003;349:366-81.
- 21. OTROS FACTORES Factor de crecimiento similar a insulina ◼ IGF-1 promueve proliferación e inhibe la apoptosis de tejido normal y tumoral ◼ Correlación positiva entre la concentración sérica de IGF-1 y el riesgo de cáncer de próstata Leptina Hormona producida por los adipocitos; estimula la proliferación de célula andrógeno-independientes del Cap Progresión de metástasis y muerte por CaP Vitamina D Efecto antiproliferativo tumoral Vasectomía No hay asociación aprobada de aumento de riesgo Tabaquismo La exposición al cadmio aumenta, los niveles de andrógenos, aumenta el estrés oxidativo AJ Wein, LR Kavoussi, AC Novick, AW Partin. Campbell-Walsh, Urology. Elsevier Saunders. 12th edition.
- 22. Dieta ◼ Aumento de la incidencia de cáncer de próstata en los inmigrantes de primera generación a los Estados Unidos desde Japón y China ◼ Consumo de grasas polinsaturadas: RR = 1,2; IC del 95% Obesidad ◼ Promueve la secreción de citoquinas ◼ TNFα ◼ LI 1β IL ◼ IL-6 ◼ IL-8 ◼ IL-10 ◼ TGF AJ Wein, LR Kavoussi, AC Novick, AW Partin. Campbell-Walsh, Urology. Elsevier Saunders. 12th edition.
- 23. Testosterona sérica ◼ Musculo esquelético, cerebro y túbulos seminíferos ◼ Tejido prostático DHT ◼ Mayor potencia ◼ Mayor afinidad al RA ◼ Mayor estabilidad del complejo DHT-RA complejo T-RA ◼ Testosterona DHT 5 α reductasa ◼ •Tipo I tejidos extraprostáticos ◼ •Tipo II tejido prostático William G. Nelson; Mechanisms of disease, Prostate Cancer, N Engl J Med 2003;349:366-81.
- 24. ◼ Acortamiento de los telómeros ◼ División celular y el daño celular oxidativo-inflamación crónica carcinogénesis de próstata ◼ Déficit de Glutation S-trasferasa ausente en aproximadamente el 70% de PIN y prácticamente todos los casos de cáncer de próstata ◼ E-cadherina en el cáncer de próstata se correlaciona inversamente con grado, estadio, metástasis, la recurrencia y la supervivencia AJ Wein, LR Kavoussi, AC Novick, AW Partin. Campbell-Walsh, Urology. Elsevier Saunders. 12th edition.
- 25. ◼ La lesión prostática llamada atrofia inflamatoria proliferativa es un precursor de la neoplasia intraepitelial prostática y el cáncer de próstata. ◼ El término "atrofia inflamatoria proliferativa" se aplica a las lesiones atróficas focales que están asociadas con la inflamación crónica y que a menudo están directamente adyacentes a las lesiones de neoplasia intraepitelial prostática, cánceres de próstata o ambos. Las células epiteliales en lesiones de atrofia inflamatoria proliferativa muestran signos moleculares de estrés, como niveles altos de GSTP1, glutatión S-transferasa A1 (GSTA1) y ciclooxigenasa-2 (COX-2) . Lo que puede definir la transición entre atrofia inflamatoria proliferativa y neoplasia intraepitelial prostática o cáncer de próstata William G. Nelson; Mechanisms of disease, Prostate Cancer, N Engl J Med 2003;349:366-81.
- 26. FACTORES PROTECTORES Actividad física RR 0.90 Frecuencia eyaculación RR 0.67 (relación inversa ⥸21) Ingesta de licopeno (tomates) RR 0.89 Ingesta de vegetales crucíferos RR 0.60 Risk factors for the onset of prostatic cancer: age, location, and behavioral correlates. Leitzmann et al. Clinical Epidemiology 2012:4 26 Alimentos protectores Factores potenciadores Tomates, carotenos, verduras crucíferas (repollo, brócoli, coliflor) Ácidos grasos omega 3 (pescado) Soya y café Té verde Carnes rojas o a la parrilla Grasas saturadas Leche y derivados lácteos •Efecto protector de las eyaculaciones •Más de 5 eyaculaciones por semana a los 20 años •21 eyaculaciones al mes a los 40 años
- 27. CUADRO CLÍNICO CÁNCER DE PRÓSTATA LOCALIZADO: ◼ Obstrucción vesical ◼ Pujo ◼ Nicturia ◼ Vaciado incompleto ◼ Disminución del chorro urinario ◼ CÁNCER DE PRÓSTATA LOCALMENTE AVANZADO: • Dolor pélvico o perineal • Síntomas urinarios bajos • Obstrucción ureteral (RAU) • Linfedema • Hematospermia • volumen eyaculado disminuido ❑ CÁNCER DE PRÓSTATA METASTÁSICO: Dolor óseo Fractura patológica Anemia Pancitopenia por reemplazo de médula ósea Coagulación intravascular diseminada 27 AJ Wein, LR Kavoussi, AC Novick, AW Partin. Campbell-Walsh, Urology. Elsevier Saunders. 12th edition.
- 28. TACTO RECTAL ◼ Detectados TR cuando el volumen es > 0.2 ml. ◼ 8% de los casos el CaP se detecta por TR sospechoso solo ◼ TR sospechoso en pacientes con nivel de PSA <2 ng / ml tiene un VPP de 30.5% ◼ TR anormal se correlaciona con Gleason mas elevado AJ Wein, LR Kavoussi, AC Novick, AW Partin. Campbell-Walsh, Urology. Elsevier Saunders. 12th edition.
- 29. ANTÍGENO PROSTÁTICO ESPECÍFICO ◼ Calicreina humana tipo 3 ◼ Proteínas: proteasas. ◼ Glucoproteína de 34 kD. ◼ Cromosoma 19 (19q13.2-q.13.4) ◼ hK2 y hK3 son liberadas como zimógenos por el epitelio prostático. ◼ Suero y semen. ◼ Función: licuar el coagulo seminal (semenogelina y fibronectina). ◼ VM: 2.2 – 3-2 días. ◼ Aclaramiento: 10 vidas medias. ◼ Aumenta 4% por cada mL de volumen prostático. AJ Wein, LR Kavoussi, AC Novick, AW Partin. Campbell-Walsh, Urology. Elsevier Saunders. 12th edition.
- 30. ANTÍGENO PROSTÁTICO ESPECÍFICO Pre-pro-APE (zimógeno) 17 aa proAPE (proenzima) 244 aa APE AJ Wein, LR Kavoussi, AC Novick, AW Partin. Campbell-Walsh, Urology. Elsevier Saunders. 12th edition.
- 31. ANTÍGENO PROSTÁTICO ESPECÍFICO Expresión ectópica Tejido mamario normal Leche Tumores malignos de mama Carcinoma renal y adrenal AJ Wein, LR Kavoussi, AC Novick, AW Partin. Campbell-Walsh, Urology. Elsevier Saunders. 12th edition.
- 32. ANTÍGENO PROSTÁTICO ESPECÍFICO APE Complejos (70%) APE-ACT (90%) Irreversible APE-API (1-2%) APE-A2M (5-10%) Indetectabl e Libre (30%) proAPE BAPE Otras formas de APE libre Intacto Inactivado AJ Wein, LR Kavoussi, AC Novick, AW Partin. Campbell-Walsh, Urology. Elsevier Saunders. 12th edition.
- 33. ANTÍGENO PROSTÁTICO ESPECÍFICO AJ Wein, LR Kavoussi, AC Novick, AW Partin. Campbell-Walsh, Urology. Elsevier Saunders. 12th edition.
- 34. ANTÍGENO PROSTÁTICO ESPECÍFICO ◼ En ausencia de CaP, es variable. ◼ Edad. ◼ Raza. ◼ Volumen prostático. Edad (años) Valores 40 – 49 <2.5 ng/ml 50 – 59 <3.5 ng/ml 60- 69 <4.5 ng/ml 70 – 79 <5.5 ng/ml > 80 <6.5 ng/ml AJ Wein, LR Kavoussi, AC Novick, AW Partin. Campbell-Walsh, Urology. Elsevier Saunders. 12th edition.
- 35. ANTÍGENO PROSTÁTICO ESPECÍFICO Disrupción de la arquitectura celular. Pérdida de la barrera (membrana basa y células basales). Elevació n del APE AJ Wein, LR Kavoussi, AC Novick, AW Partin. Campbell-Walsh, Urology. Elsevier Saunders. 12th edition.
- 36. ANTÍGENO PROSTÁTICO ESPECÍFICO Elevación del APE: ◼ Enfermedad prostática: ◼ HPB. ◼ Prostatitis (aguda o crónica). ◼ RAO. ◼ CaP. ◼ Manipulación: ◼ Masaje prostático. ◼ Eyaculación (24 horas). ◼ Ciclismo (10% >55 km). ◼ Biopsia prostática (4 semanas). AJ Wein, LR Kavoussi, AC Novick, AW Partin. Campbell-Walsh, Urology. Elsevier Saunders. 12th edition.
- 37. ANTÍGENO PROSTÁTICO ESPECÍFICO ◼ El tratamiento para HPB o CaP disminuye los niveles de APE. ◼ Disminución del volumen prostático. ◼ Inhibidores de la 5α-reductasa: ◼ Disminuyen el APE 50% (12 meses). ◼ “Regla de duplicación” ◼ Sobreestima el APE en los primeros 6 meses de tratamiento. ◼ Infraestima el APE posterior a varios años. AJ Wein, LR Kavoussi, AC Novick, AW Partin. Campbell-Walsh, Urology. Elsevier Saunders. 12th edition.
- 38. ANTÍGENO PROSTÁTICO ESPECÍFICO ◼ En pacientes sin HPB: ◼ APE aumenta 0.04 ng/mL al año. ◼ 60-85 años: APE aumenta 0.07-0.27 ng/mL al año. ◼ Velocidad del APE: ◼ Potencial predictor de cáncer de próstata en la detección temprana. ◼ Marcador de alto riesgo en pacientes con vigilancia activa. ◼ NO usar como indicación para biopsia prostática. AJ Wein, LR Kavoussi, AC Novick, AW Partin. Campbell-Walsh, Urology. Elsevier Saunders. 12th edition.
- 39. ANTÍGENO PROSTÁTICO ESPECÍFICO ◼ Densidad del APE: ◼ 𝐴𝑃𝐸 𝑡𝑜𝑡𝑎𝑙 𝑉𝑜𝑙𝑢𝑚𝑒𝑛 𝑝𝑟𝑜𝑠𝑡á𝑡𝑖𝑐𝑜 = ≤ 0.15 ng/mL2 ◼ Nordstrom et al. (2018): ◼ Densidad 0.10 ng/mL2 77% Gleason <7 ◼ Densidad 0.15 ng/mL2 49% Gleason <7 ◼ Velocidad del APE: ◼ < 0.75 mg/ml/año. ◼ Tiempo de duplicación: ◼ < 3 meses es patológico. AJ Wein, LR Kavoussi, AC Novick, AW Partin. Campbell-Walsh, Urology. Elsevier Saunders. 12th edition.
- 40. ANTÍGENO PROSTÁTICO ESPECÍFICO LIBRE APE libre: ◼ 5-45% enzimáticamente inactivo. ◼ APE de células malignas escapa del proceso proteolítico. ◼ Aumenta la fracción del APE complejo. ◼ Se usa en pacientes con: ◼ Gretzer et al. (2002): ◼ Hombres 50-75 años. ◼ APE 4-10ng/mL. ◼ APE libre <25% ◼ Detecto 95% de los CaP. ◼ Evito 20% de las biopsias. APE 4- 10- ng/mL TR negativo AJ Wein, LR Kavoussi, AC Novick, AW Partin. Campbell-Walsh, Urology. Elsevier Saunders. 12th edition.
- 41. ANTÍGENO PROSTÁTICO ESPECÍFICO LIBRE % APE libre Probabilidad de CaP <10% 56% 10-15% 28% 15-20% 20% 20-25% 16% >25% 8% AJ Wein, LR Kavoussi, AC Novick, AW Partin. Campbell-Walsh, Urology. Elsevier Saunders. 12th edition.
- 44. ◼ El panel recomienda indagar sobre los antecedentes familiares y personales de cáncer y las variantes de la línea germinal conocidas en el momento del diagnóstico inicial. ◼ Los criterios para la prueba de la línea germinal deben revisarse en el momento del diagnóstico inicial y, si es relevante, en la recurrencia.
- 45. ◼ Las pruebas de la línea germinal deben considerarse en las personas adecuadas cuando es probable que: o afecten el tratamiento del cáncer de próstata. o las opciones de ensayos clínicos, o el manejo del riesgo de otros cánceres o el riesgo potencial de cáncer en los miembros de la familia. Journal Of clinical Oncology, ASCO, 2798, volume 94 issue 24
- 47. CRITERIOS PARA ESTUDIO GENÉTICO ◼ Hombres con PCA metastásico (resistentes a la castración o sensibles a la castración; recomendado). ◼ Hombres con PCA no metastásico: uno de los siguientes: • Ascendencia judía asquenazí (considérese). • Enfermedad avanzada (T3a o superior; considerar). • Patología intraductal / ductal (considerar). • Grupo de grado 4 (suma de Gleason 8) o superior (considerar). Journal Of clinical Oncology, ASCO, 2798, volume 94 issue 24
- 48. ◼ Criterios CAP HF: • Hombres con un hermano o padre o dos o más parientes varones con uno de los siguientes: • Diagnosticado con PCA a la edad de 60 años (Recomendado). • Cualquiera de los cuales murió de PCA (recomendado). • Cualquiera de los cuales tenía PCA metastásico (recomendado). ◼ HF de otros cánceres: • Dos o más cánceres en el espectro de HBOC o Lynch en cualquier pariente del mismo lado de la familia (especialmente si se diagnostica a la edad de 50 años; considerar) Journal Of clinical Oncology, ASCO, 2798, volume 94 issue 24
- 49. ◼ • Cualquiera de los cuales murió de PCA (recomendado). • Cualquiera de los cuales tenía PCA metastásico (recomendado). ◼ s FH de otros cánceres: ◼ • Dos o más cánceres en HBOC o espectro de Lynch en ◼ cualquier pariente del mismo lado de la familia (especialmente si se diagnostica a la edad de 50 años; considere) Journal Of clinical Oncology, ASCO, 2798, volume 94 issue 24
- 50. ◼ Si se cumplen los criterios, se recomienda una prueba multigénica de línea germinal que incluya al menos BRCA1, BRCA2, ATM, PALB2, CHEK2, MLH1, MSH2, MSH6 y PMS2. ◼ Pueden ser apropiados genes adicionales dependiendo del contexto clínico. ◼ Por ejemplo, HOXB13 es un gen de riesgo de cáncer de próstata que no tiene implicaciones terapéuticas en la enfermedad avanzada, pero las pruebas pueden tener utilidad para el asesoramiento familiar. Journal Of clinical Oncology, ASCO, 2798, volume 94 issue 24
- 51. ◼ Se recomienda encarecidamente el asesoramiento genético posterior a la prueba si se identifica una mutación de la línea germinal (variante patógena / probable patógena). Las pruebas en cascada para los familiares son fundamentales para informar el riesgo de cánceres familiares en todos los familiares. Journal Of clinical Oncology, ASCO, 2798, volume 94 issue 24
- 53. ◼ Se recomienda el asesoramiento genético posterior a la prueba si hay antecedentes familiares positivos pero no hay una variante patogénica O si solo se identifican variantes de la línea germinal de importancia desconocida (VUS). Esto es para asegurar una comprensión precisa de las implicaciones familiares y revisar las indicaciones para pruebas adicionales y / o seguimiento (incluidos los ensayos clínicos de reclasificación). ◼ Se debe aconsejar a las personas que informen a los proveedores de cualquier actualización de los antecedentes familiares de cáncer. Journal Of clinical Oncology, ASCO, 2798, volume 94 issue 24
- 54. PRUEBAS DE TUMOR SOMÁTICO ◼ Consideraciones previas a la prueba: ◼ En la actualidad, el análisis molecular y de biomarcadores tumorales se puede utilizar para la toma de decisiones sobre el tratamiento, incluida la comprensión de la elegibilidad para tratamientos dirigidos por biomarcadores, asesoramiento genético, uso temprano de quimioterapia con platino y elegibilidad para ensayos clínicos. ◼ Los ensayos clínicos pueden incluir biomarcadores moleculares establecidos y / o candidatos para la elegibilidad. Los perfiles moleculares del tumor pueden cambiar con tratamientos posteriores y se puede considerar la reevaluación en el momento de la progresión del cáncer para toma de decisiones sobre el tratamiento. ◼ Se debe informar a los pacientes que el análisis molecular del tumor mediante secuenciación de ADN tiene el potencial de descubrir hallazgos en la línea germinal.
- 55. ◼ • Pruebas ◼ Pruebas tumorales para detectar alteraciones en genes de reparación de ADN de recombinación homóloga, como BRCA1, BRCA2, ATM, PALB2, FANCA, RAD51D,CHEK2 y CDK12 están clínicamente indicados en pacientes con cáncer de próstata metastásico. ◼ Esta prueba se puede considerar en pacientes con cáncer de próstata regional. ◼ Las pruebas tumorales para detectar inestabilidad de microsatélites alta (MSI-H) o reparación de desajustes deficiente (dMMR) están clínicamente indicadas en pacientes con cáncer de próstata metastásico resistente a la castración y se puede considerar en pacientes con cáncer de próstata metastásico regional o sensible a la castración. ◼ La prueba de TMB puede considerarse en pacientes con cáncer de próstata metastásico resistente a la castración. Journal Of clinical Oncology, ASCO, 2798, volume 94 issue 24
- 56. ◼ Consideraciones posteriores a la prueba ◼ Se recomienda el asesoramiento genético posterior a la prueba si se identifica una variante patógena / probable patógena (mutación) en cualquier gen que tenga implicaciones clínicas si también se identifica en la línea germinal (p. Ej., BRCA1, BRCA2, ATM, PALB2, CHEK2, MLH1, MSH2, MSH6, PMS2). ◼ Se recomienda el asesoramiento genético posterior a la prueba para evaluar la posibilidad de síndrome de Lynch si se encuentra MSI-H o dMMR. Journal Of clinical Oncology, ASCO, 2798, volume 94 issue 24
- 57. ◼ Los antecedentes familiares de cáncer de próstata aumentan el riesgo de cáncer de próstata. ◼ El cáncer de próstata se ha asociado con el síndrome de cáncer de mama y ovario hereditario (HBOC) (debido a mutaciones de la línea germinal en genes de reparación del ADN homólogos) y el síndrome de Lynch (resultante de mutaciones de la línea germinal en los genes de reparación de errores de apareamiento del ADN) Aproximadamente el 11% de los pacientes con cáncer de próstata y al menos 1 cáncer primario adicional portan mutaciones de la línea germinal asociadas con un mayor riesgo de cáncer Journal Of clinical Oncology, ASCO, 2798, volume 94 issue 24
- 58. ◼ El panel recomienda una revisión exhaustiva de los antecedentes personales y familiares de todos los pacientes con cáncer de próstata. ◼ La apreciación de la frecuencia de las mutaciones de la línea germinal tiene implicaciones para el asesoramiento genético familiar, los síndromes de riesgo de cáncer y la evaluación del riesgo personal de cánceres posteriores. ◼ Algunas pacientes con familiares con cáncer de próstata y sus familias pueden tener un mayor riesgo de cáncer de mama y de ovario, melanoma y cáncer de páncreas (HBOC); cánceres colorrectales (síndrome de Lynch); y otros tipos de cáncer.
- 59. ◼ Los datos también sugieren que los pacientes con cáncer de próstata que tienen mutaciones de la línea germinal BRCA1 / 2 tienen un mayor riesgo de progresión con la terapia local y una menor supervivencia general (SG). ◼ Esta información debe discutirse con estos hombres si están considerando la vigilancia activa. ◼ El cáncer de próstata a menudo se asocia con mutaciones somáticas que ocurren en el tumor pero no en la línea germinal. ◼ Se estima que el 89% de los tumores de cáncer de próstata metastásico resistente a la castración (CRPC) contienen una mutación potencialmente accionable, y solo alrededor del 9% de estos ocurren en la línea germinal Journal Of clinical Oncology, ASCO, 2798, volume 94 issue 24
- 60. ◼ Las mutaciones somáticas en los genes de la vía de reparación del ADN ocurren hasta en el 19% de los tumores de próstata localizados y en el 23% de los tumores de CRPC metastásicos, y la mayoría de las mutaciones se encuentran en BRCA2 y ATM. Mutaciones de reparación del ADN de la línea germinal con las frecuencias más bajas observadas en hombres con cáncer de próstata localizado de menor riesgo (1,6% -3,8%), frecuencias más altas en aquellos con enfermedad localizada de mayor riesgo (6% -8,9%) y las frecuencias más altas en aquellos con enfermedad metastásica (7,3% -16,2%). ATM (1,6%), CHEK2 (1,9%), BRCA1 (0,9%), RAD51D (0,4%), PALB2 (0,4%), ATR (0,3%) y NBN, PMS2, GEN1, MSH2, MSH6, RAD51C, MRE11A , BRIP1 o FAM175A. Journal Of clinical Oncology, ASCO, 2798, volume 94 issue 24
- 61. ◼ En un estudio 9 de 125 hombres con cáncer de próstata de alto riesgo, muy alto riesgo o metastásico (7.2%) tenían mutaciones patógenas en la línea germinal en MUTYH (4), ATM (2), BRCA1 (1), BRCA2 (1), y BRIP1 (1). ◼ En este estudio, la tasa de enfermedad metastásica entre aquellos con una mutación identificada fue alta (28,6%, 2 de 7 hombres). ◼ Aunque tener un familiar con cáncer de mama se asoció con la identificación de la mutación de la línea germinal (p = 0,035), solo el 45,5% de los portadores de la mutación en el estudio tenían mutaciones que eran concordantes con sus antecedentes personales y familiares. Journal Of clinical Oncology, ASCO, 2798, volume 94 issue 24
- 62. ◼ Las mutaciones tumorales en MLH1, MSH2, MSH6 y PMS2 pueden provocar inestabilidad de microsatélites tumorales (MSI) y reparación deficiente de errores de apareamiento (dMMR; detectada por inmunohistoquímica) y, en ocasiones, se relacionan con mutaciones de la línea germinal y síndrome de Lynch. Journal Of clinical Oncology, ASCO, 2798, volume 94 issue 24
- 63. RECOMENDACIONES NCCN ◼ 1. Las pruebas tumorales para mutaciones genéticas de recombinación homóloga somática (p. Ej., BRCA1, BRCA2, ATM, PALB2, FANCA, RAD51D, CHEK2, CDK12) se pueden considerar en pacientes con cáncer de próstata regional (N1) y se recomiendan para aquellos con enfermedad metastásica. ◼ 2. Las pruebas tumorales para MSI o dMMR se pueden considerar en pacientes con cáncer de próstata regional o metastásico sin castración previa y se recomiendan en el entorno de CRPC metastásico. ◼ 3. Se pueden considerar las pruebas moleculares multigénicas para pacientes con cáncer de próstata de riesgo bajo, intermedio y alto y una esperanza de vida ≥10 años. Journal Of clinical Oncology, ASCO, 2798, volume 94 issue 24
- 64. ◼ 4. Se recomienda el ensayo molecular Decipher para informar el tratamiento adyuvante si se encuentran características adversas después de la prostatectomía radical y puede considerarse como parte del asesoramiento para la estratificación del riesgo en pacientes con resistencia / recurrencia del PSA después de la prostatectomía radical (categoría 2B). ◼ Si se encuentran mutaciones somáticas en BRCA2, BRCA1, ATM, CHEK2 o PALB2 y / o si hay un fuerte historial familiar de cáncer, se debe derivar al paciente para recibir asesoramiento genético. ◼ Si se encuentra MSI-H o dMMR, se debe derivar al paciente a asesoramiento genético para evaluar la posibilidad de síndrome de Lynch. MSI-H o dMMR indican la elegibilidad para pembrolizumab en la segunda línea y las siguientes líneas de tratamiento para CRPC Journal Of clinical Oncology, ASCO, 2798, volume 94 issue 24
Notas del editor
- El ca de próstata representa…
- El 94.9% de mortalidad después de los 60 años. Nayarit, Michoacán, Colima, Zacatecas y Jalisco
- Clínicamente detectado es raro antes de los 40 años. Prevalencia aumenta dramáticamente con la edad para alcanzar el 50 al 60% a los 90 años. Gen HOX13B: enfermedad temprana y familiar (0.1% población). BRCA2: inicio precoz, que es más probable que se agresivo y letal. Ascendencia africana en los Estados Unidos y el Caribe (incidencia 1.8 veces, mortalidad 2.4 veces). Ingesta alta de grasa y la incidencia y mortalidad de mama, colon y cáncer de próstata. Riesgo de muerte por Ca próstata aumenta un 15-20% por cada 5 kg/m2 de aumento del IMC → 1.5 veces en sobrepeso y 2.7 veces en obesidad. La actividad física puede disminuir el cáncer de próstata, por aumento de los mecanismos de defensa antioxidante y la función inmune, aunque la evidencia directa que se ha asociado por el ejercicio aumenta la inmunidad y en la defensa oxidativa a un menor riesgo de cáncer de próstata no está disponible actualmente. Disminuye la inflamación crónica de bajo grado. Tabaquismo: incluyendo efectos sobre los niveles de hormonas esteroides sexuales, las mutaciones en supresor de tumores genes: tales como p53, y la exposición continua a agentes carcinógenos: tales como hidrocarburos aromáticos policíclicos contenidas en el humo del cigarrillo.
- Los hombres con un pariente de primer grado con cáncer de próstata tienen un riesgo de 2 a 3 veces mayor y aquellos con dos o más parientes de primer grado afectados tienen un riesgo 5 a 11 veces mayor en comparación con la población general.
- El licopeno impide el daño oxidativo del ADN en el tejido de la próstata mediante la reducción de la exposición a la libre celular radicales. La relación entre la ingesta de verduras crucíferas y cáncer de próstata es la heterogeneidad genética de las enzimas inducidas por glucosinolatos. Los mecanismos biológicos a través del cual frecuentan el consumo de café protege contra el cáncer de próstata avanzado implicar antioxidante, anti-inflamatorio, o sensibilizante a la insulina actividades de los numerosos componentes beneficiosos contenidos en el café, Incluyendo los lignanos, fitoestrógenos, y clorogénico ácidos.