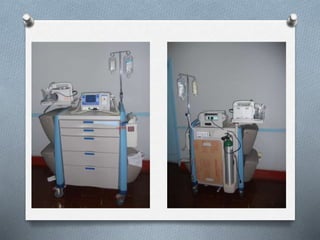
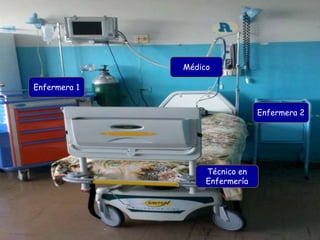
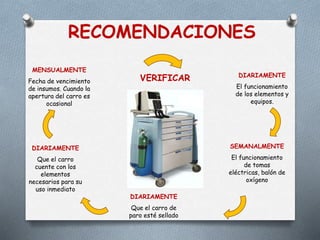
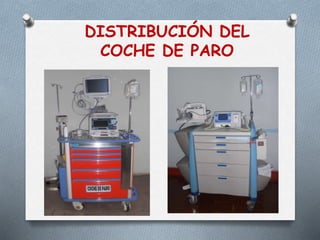
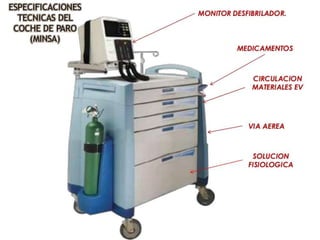
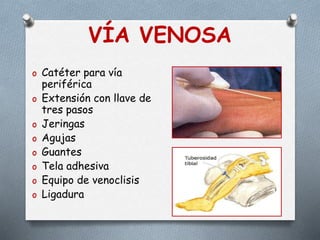
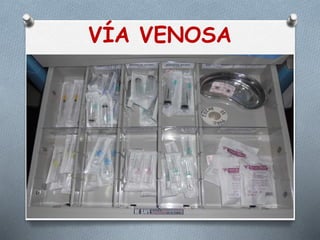
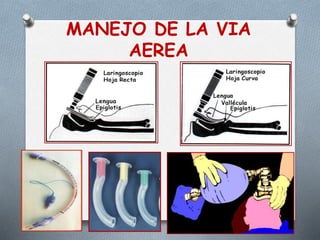
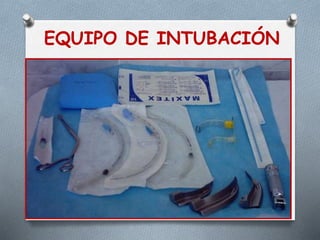
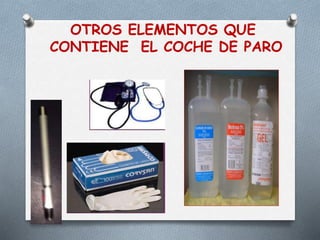
Este documento proporciona información sobre el coche de paro, incluyendo sus características, contenido, responsabilidades y normas de manejo. El coche de paro es una unidad móvil que contiene equipos y medicamentos necesarios para atender emergencias médicas que amenazan la vida. Debe contener elementos para reanimación cardiopulmonar, administración de medicamentos, oxigenoterapia e intubación.