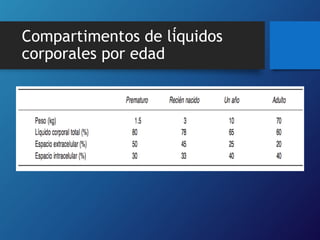
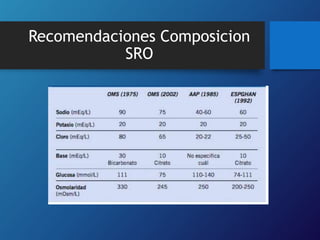
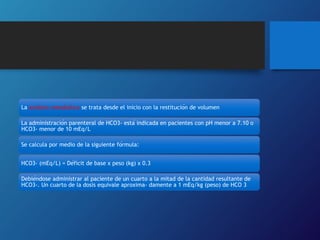
1) La deshidratación en niños puede ser causada por vómito, diarrea u otras afecciones que aumentan la pérdida de líquidos o disminuyen su ingesta. 2) Existen tres tipos principales dependiendo de los electrolitos en sangre: isotónica, hipertónica e hipotónica. 3) El tratamiento incluye rehidratación oral o intravenosa según la gravedad, usando soluciones recomendadas por la OMS para restaurar los líquidos y electrolitos perdidos.