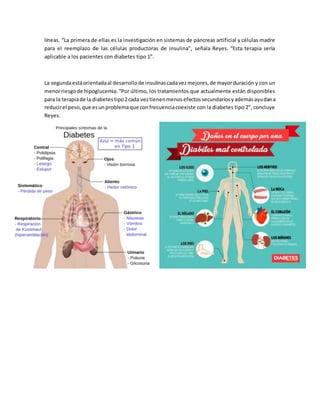
La diabetes es una enfermedad crónica causada por la falta de producción o efectividad de la insulina, lo que provoca un exceso de glucosa en la sangre. Existen varios tipos de diabetes, incluyendo la tipo 1 causada por la destrucción de las células pancreáticas que producen insulina, la tipo 2 relacionada con la resistencia a la insulina y la obesidad, y la diabetes gestacional que se presenta durante el embarazo. Los síntomas incluyen sed excesiva, frecuencia urinaria y fatiga, pero algunos tipos