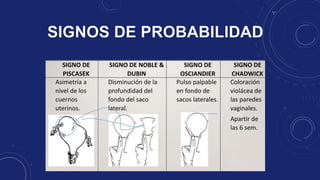
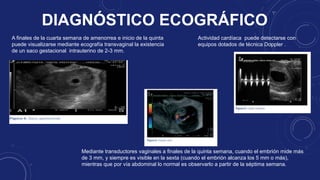
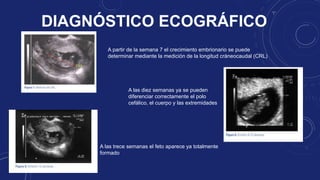
El documento describe los cambios fisiológicos, signos y síntomas del embarazo, así como los métodos para diagnosticarlo, incluyendo la anamnesis, exámenes de laboratorio como la detección de hCG y ecografía. El diagnóstico se basa en la detección clínica de signos presuntivos, probables y de certeza del embarazo a través de la inspección, palpación y auscultación de la paciente.