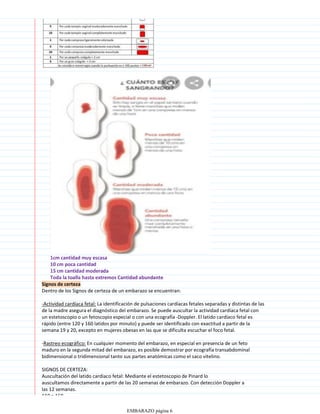
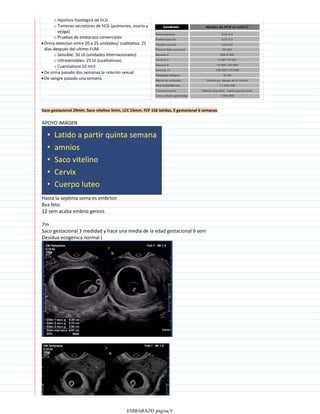
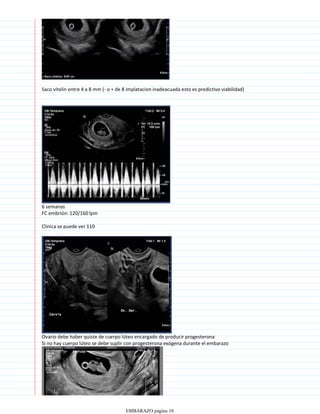
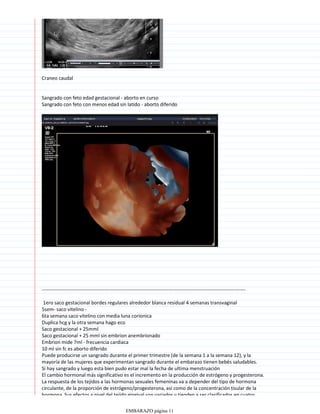
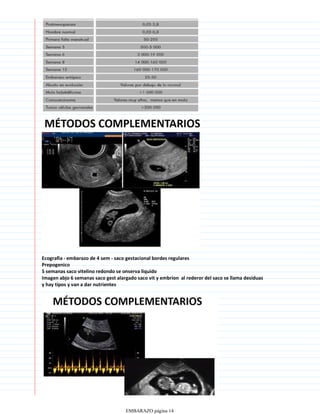
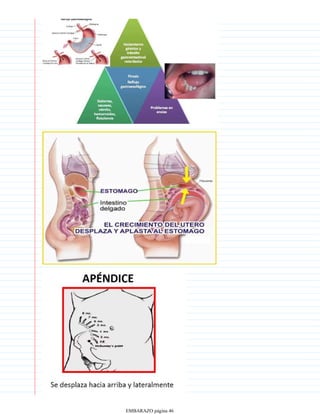
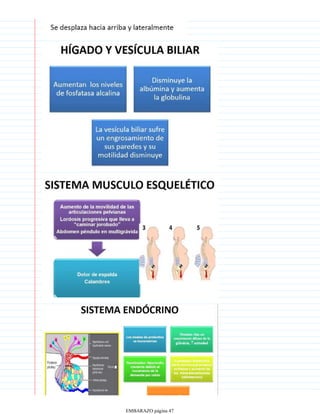
Los signos de certeza de un embarazo incluyen la detección del latido cardíaco fetal a partir de las 12 semanas mediante doppler o a partir de las 20 semanas con estetoscopio, los movimientos fetales que pueden sentirse a partir de la semana 16 y el diagnóstico ecográfico que permite visualizar las estructuras fetales a partir de la quinta semana. Otro signo de certeza es la presencia de la hormona gonadotropina coriónica humana en la orina o en sangre mediante análisis de laboratorio