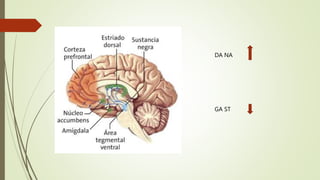
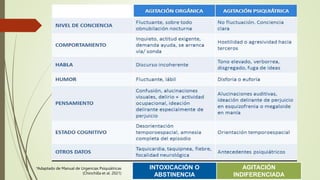
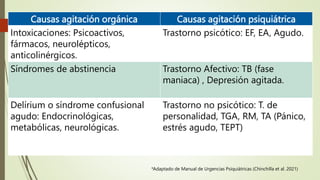
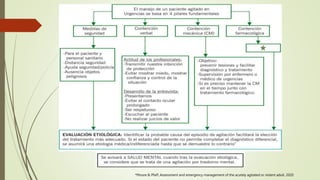
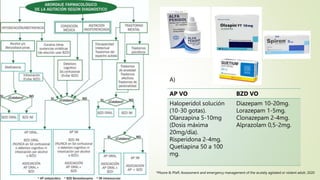
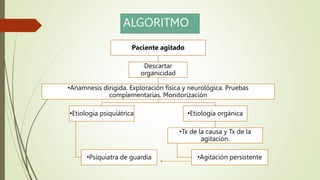
Este documento describe el concepto de paciente agitado y ofrece una aproximación diagnóstica y manejo. Define la agitación como un estado de hiperactividad psicomotora repetitiva e incoherente que a menudo se asocia con conducta violenta. Explica que la agitación puede deberse a causas orgánicas como intoxicaciones o síndromes de abstinencia, o causas psiquiátricas como trastornos psicóticos o afectivos. Finalmente, proporciona un algoritmo para el manejo y recomendaciones farmac