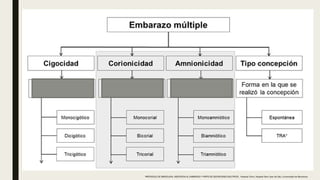
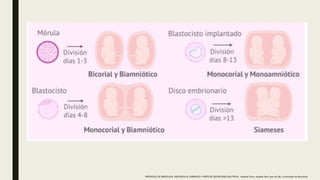
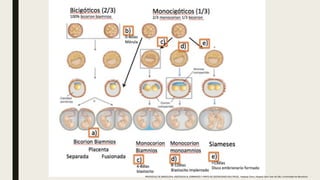
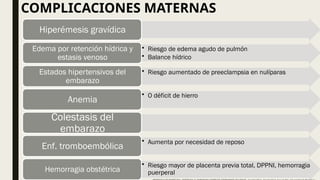
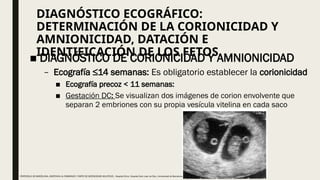
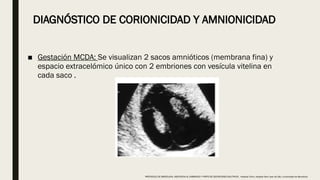
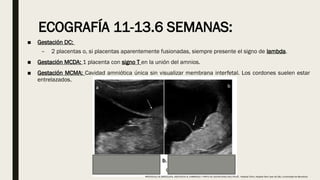
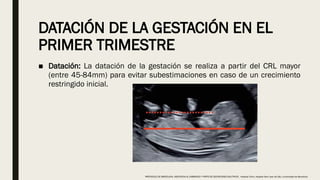
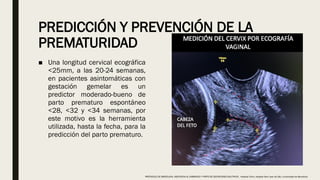
El documento describe el manejo y complicaciones del embarazo múltiple, incluyendo su clasificación en dizigóticos y monozigóticos, así como los riesgos asociados a cada tipo. Se presentan las complicaciones maternas y fetales, además de las indicaciones para el diagnóstico y seguimiento prenatal. También se incluyen pautas sobre control prenatal, nutrición y procedimientos invasivos recomendados según riesgos identificados.