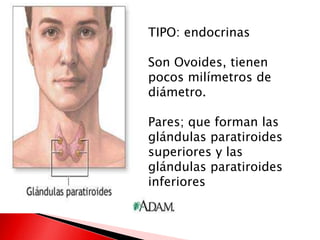
Este documento describe las glándulas paratiroides, incluyendo su ubicación, estructura, función y tipos de células. Las glándulas paratiroides secretan la hormona paratiroidea (PTH), la cual regula los niveles de calcio y fósforo en la sangre. El documento también explica las condiciones de hiperparatiroidismo y hipoparatiroidismo.