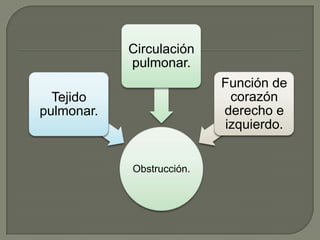
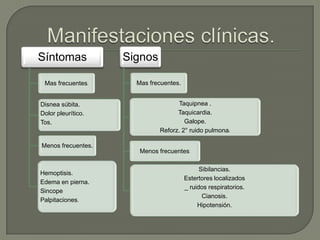
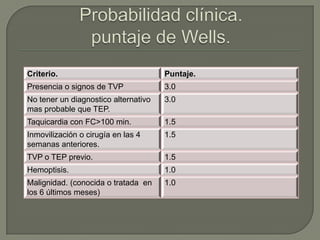
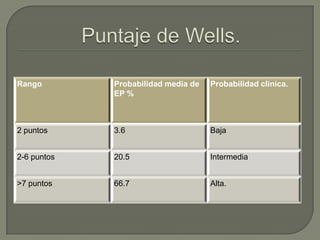
El tromboembolismo pulmonar se produce cuando un trombo se desprende y bloquea una arteria pulmonar, lo que puede provocar insuficiencia cardíaca derecha. Los síntomas incluyen disnea súbita, dolor torácico y tos. El diagnóstico se basa en la clínica, dímero D y estudios de imagen como la gammagrafía pulmonar o la angio-TC. El tratamiento con heparina busca mejorar los síntomas, prevenir recurrencias y la hipertensión pulmonar.