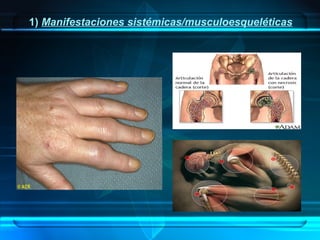
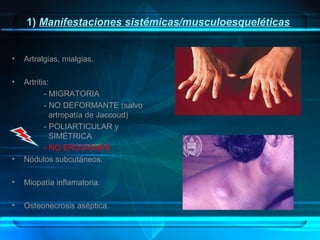
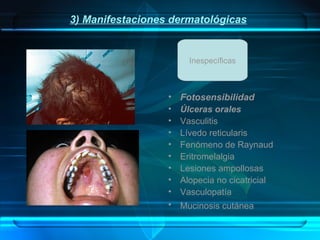
1) Una mujer de 32 años acude a la consulta presentando lesiones eritematosas en áreas fotoexpuestas. Se sospecha lupus eritematoso sistémico y los análisis confirman la presencia de autoanticuerpos.
2) Se deriva a reumatología donde se diagnostica LES subagudo por la presencia de anticuerpos anti-Sm positivos y lesiones compatibles.
3) Se inicia tratamiento desde reumatología con control anual sin afectación de otros órganos.