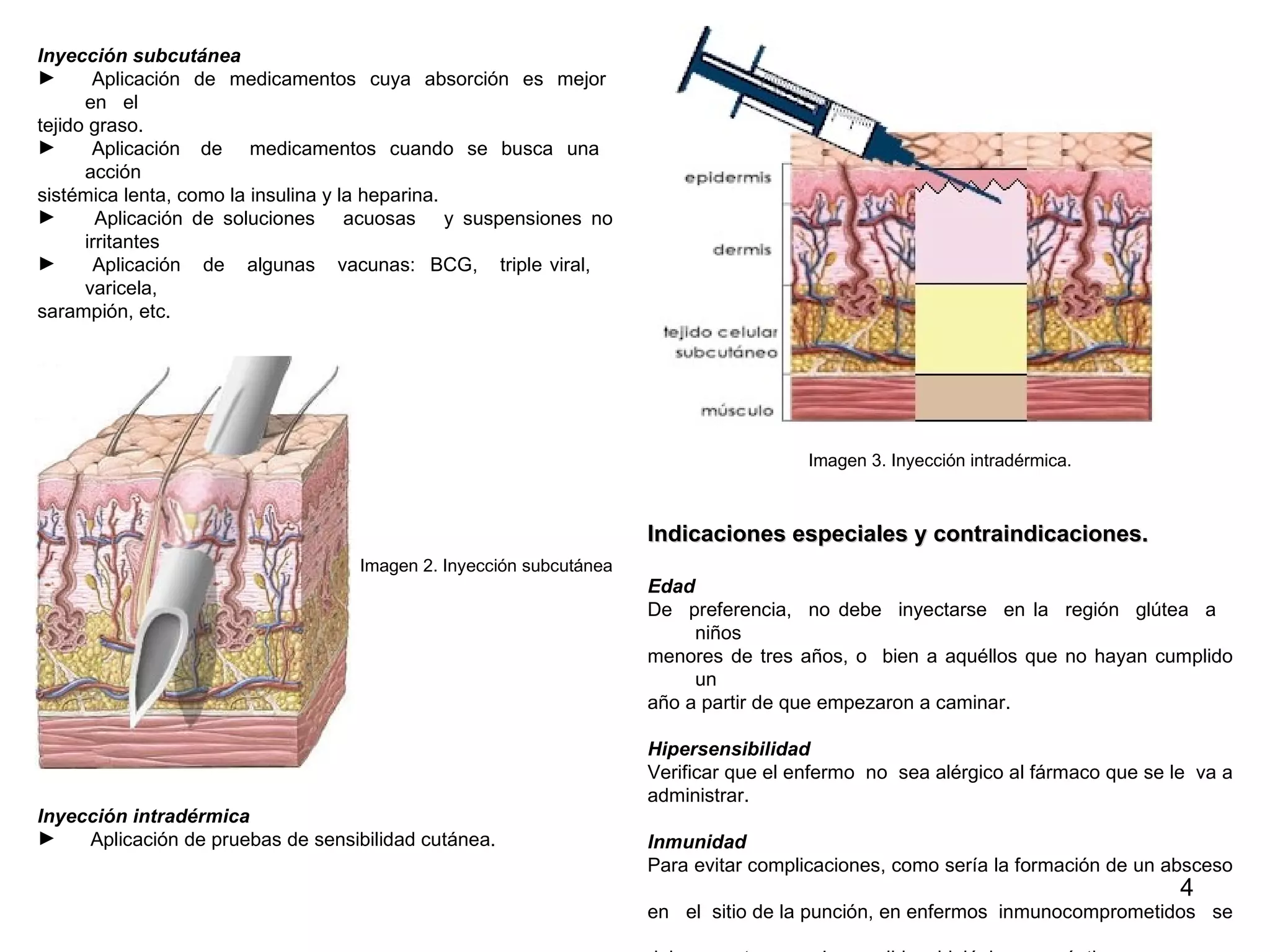
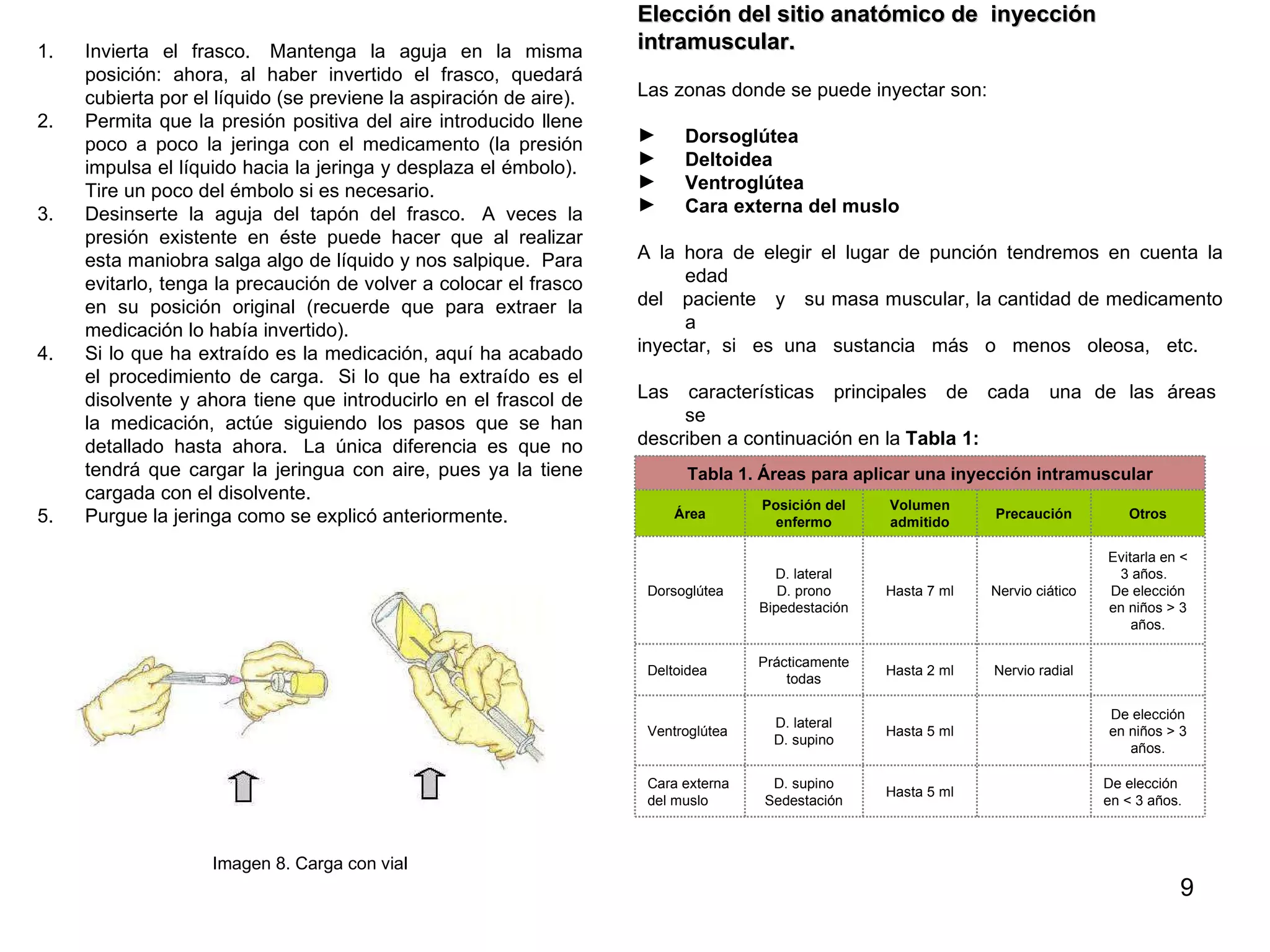
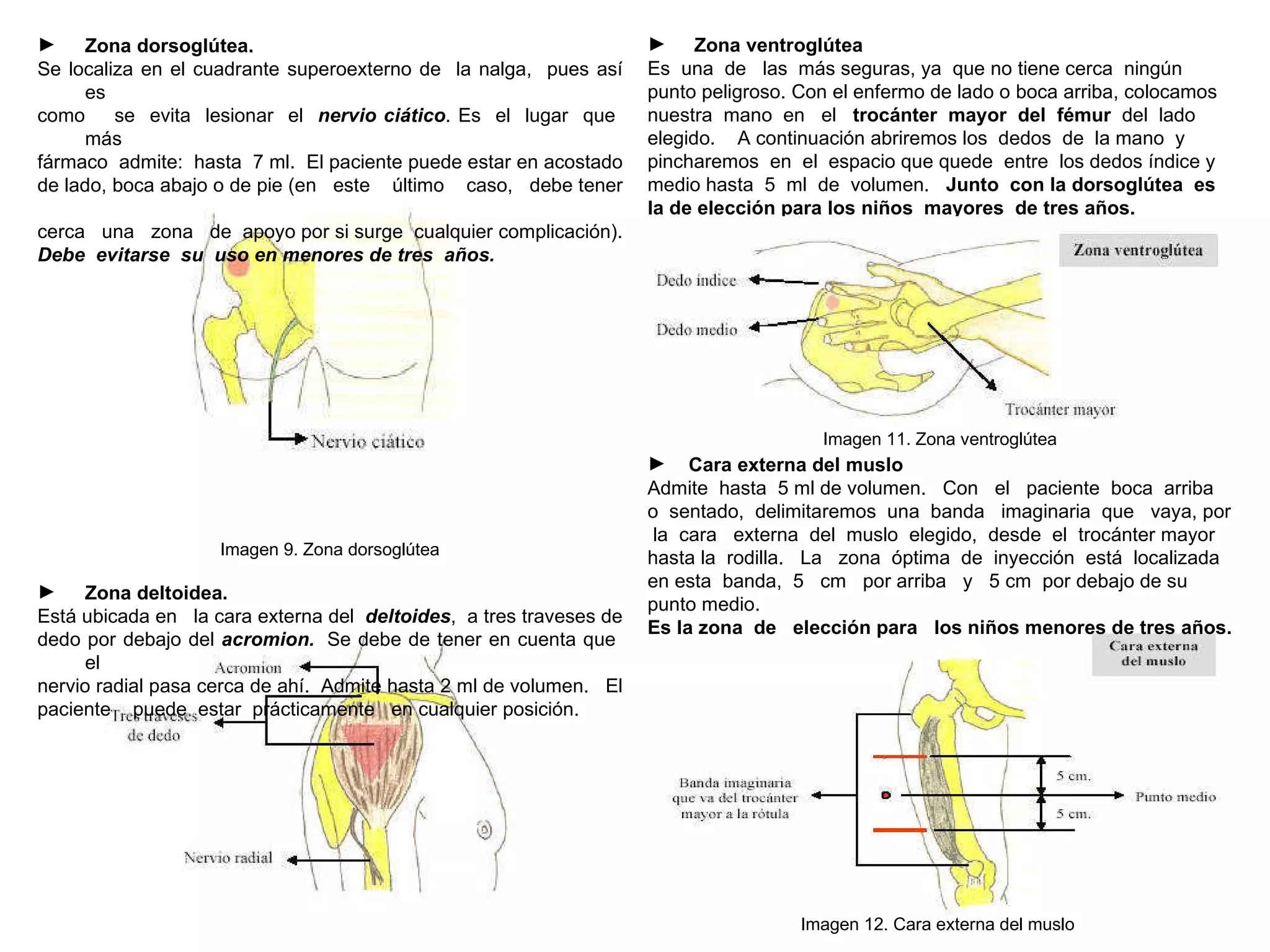
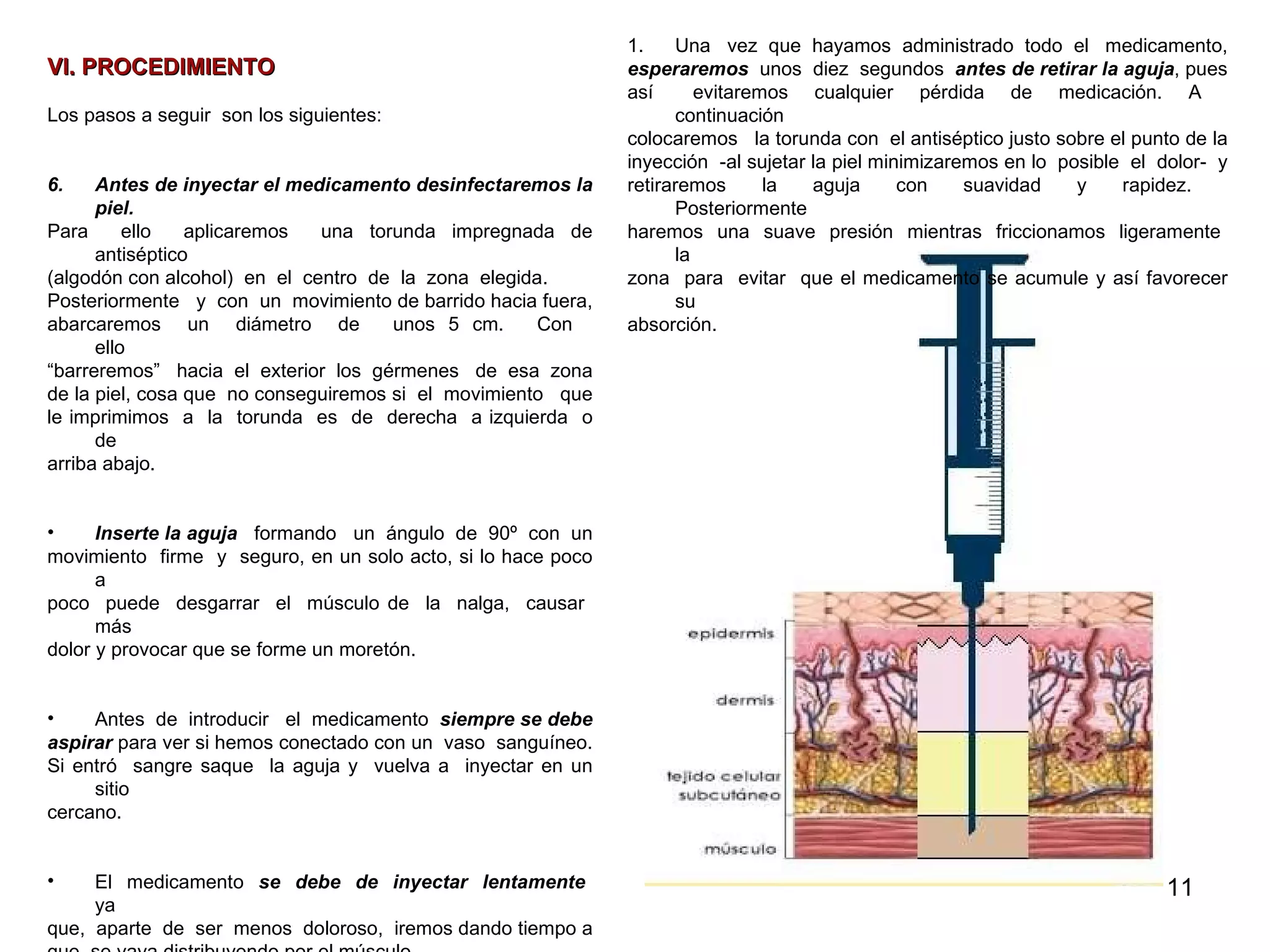
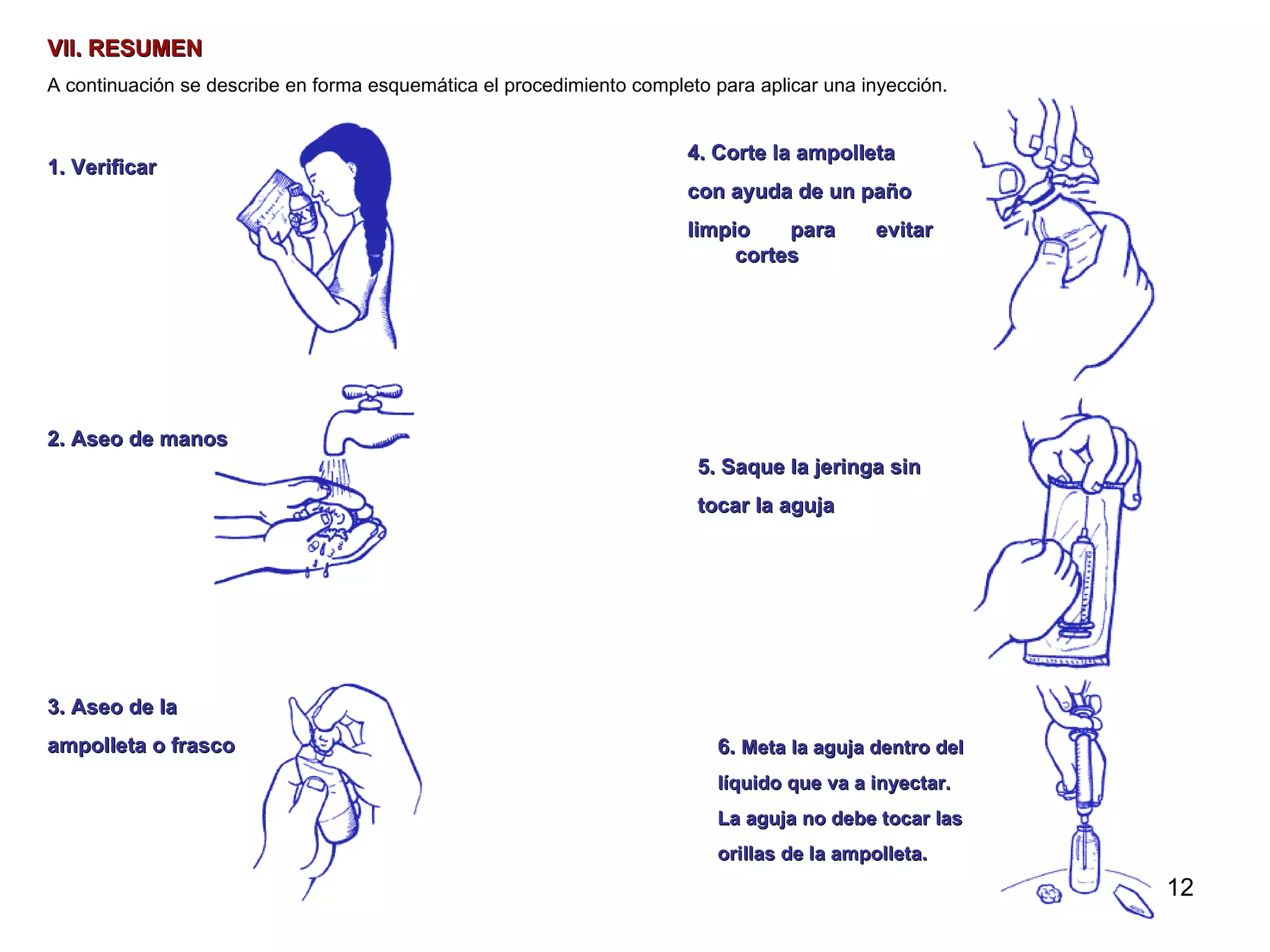
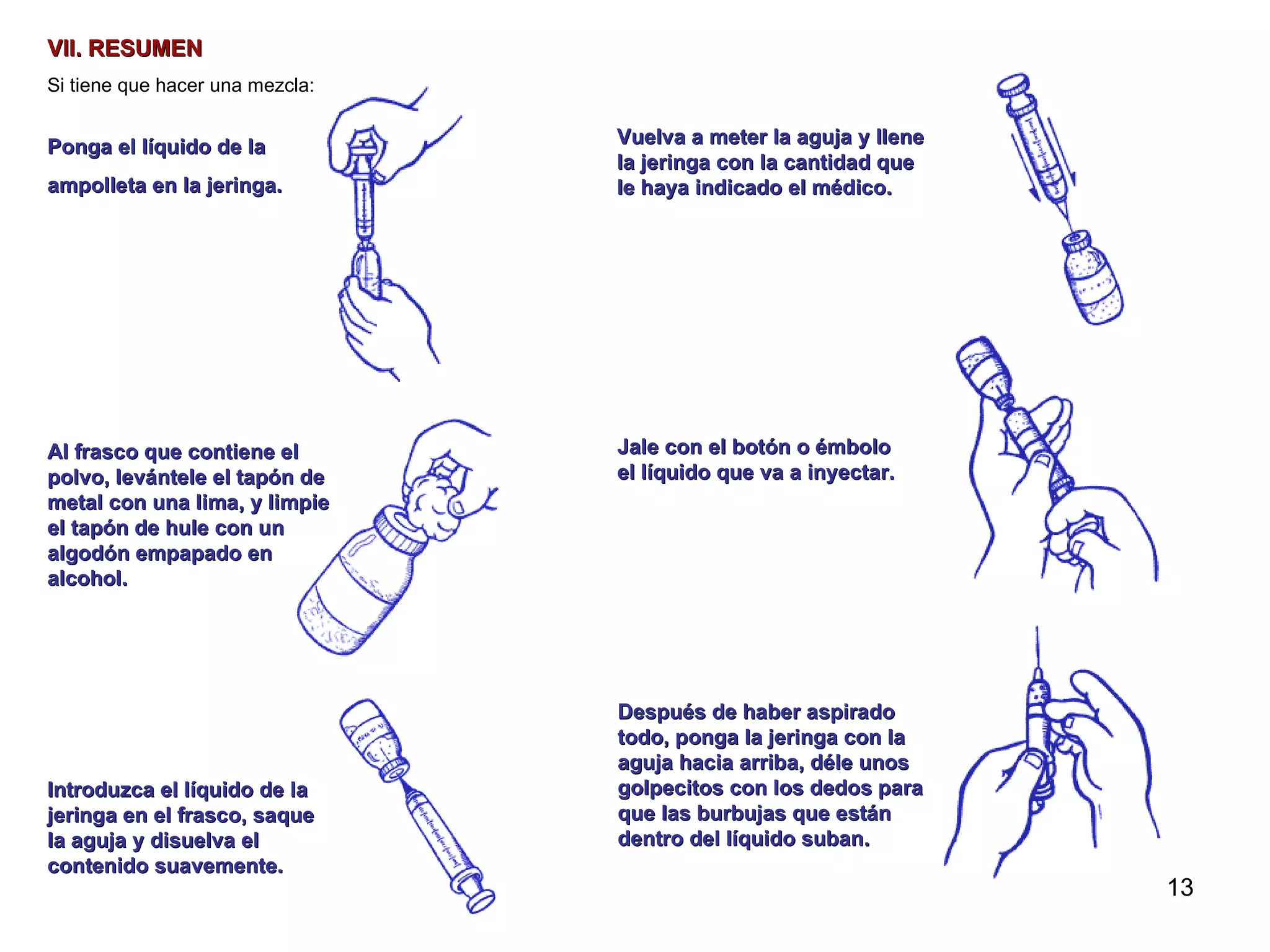
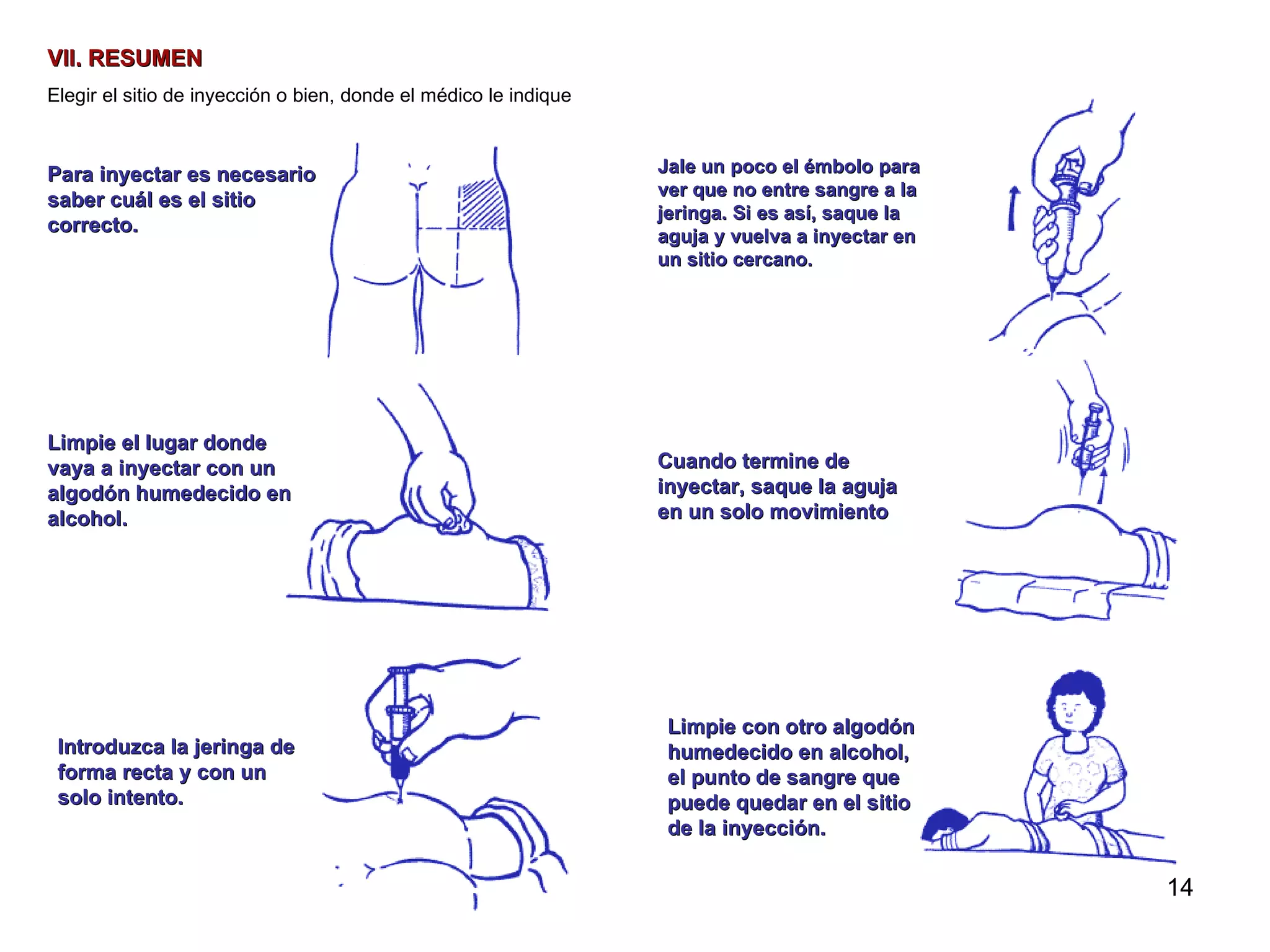
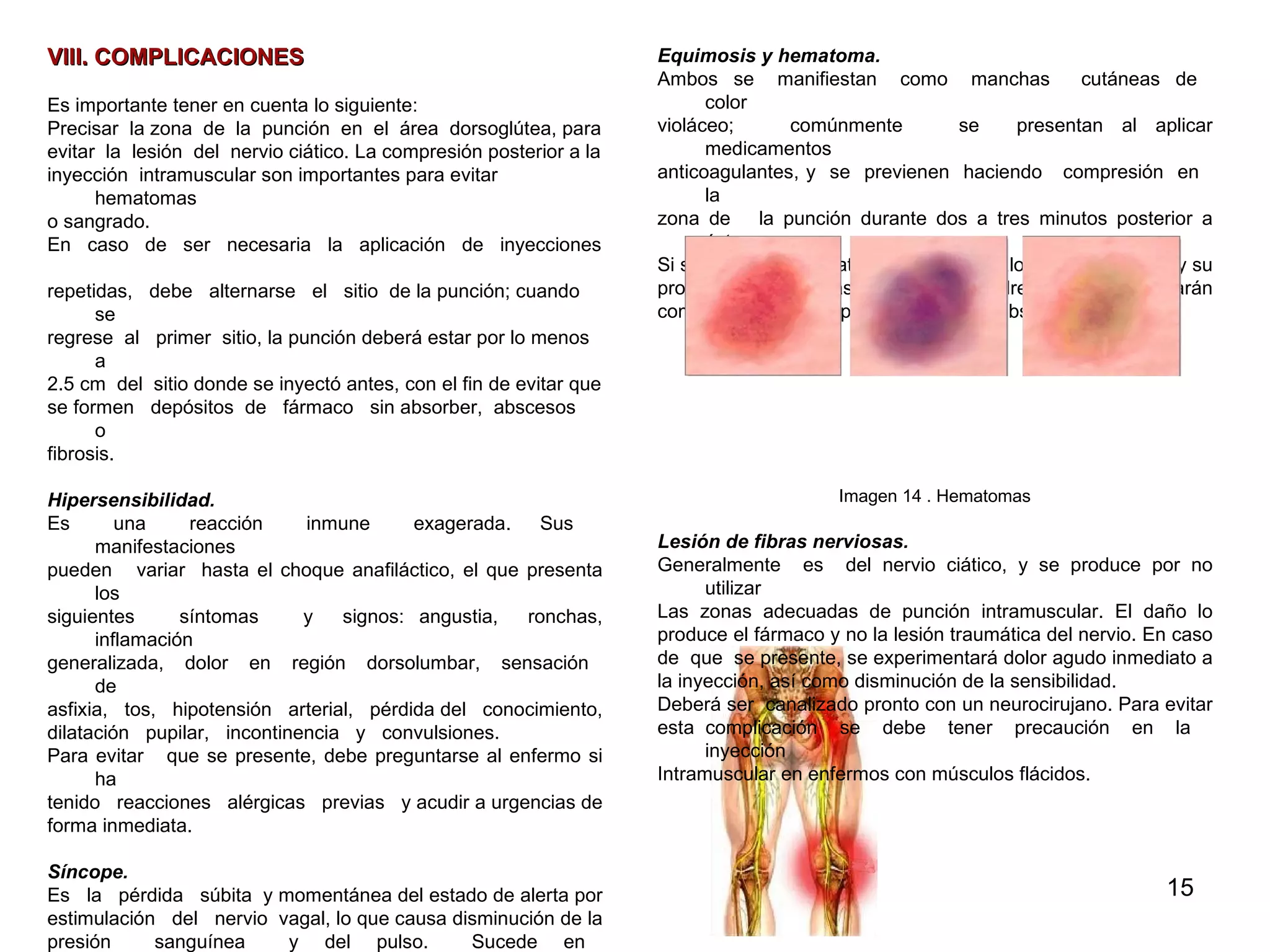
Este documento proporciona instrucciones sobre cómo aplicar inyecciones de manera segura y efectiva. Explica los objetivos, áreas de aplicación, responsables, conceptos generales sobre los tipos de inyecciones, y el procedimiento correcto para administrar inyecciones intramusculares de manera aséptica. El documento busca capacitar a las personas para que puedan aplicar inyecciones en caso de emergencia o cuando no haya acceso a servicios médicos.