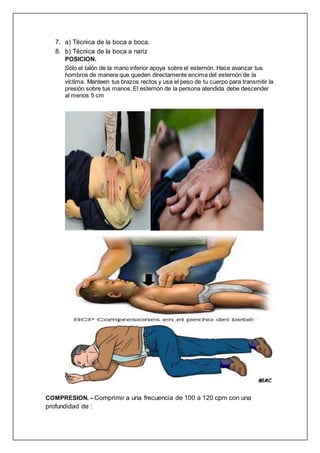
El documento proporciona información sobre la reanimación cardiopulmonar (RCP). Explica que la RCP consiste en aplicar presión rítmica al pecho para que siga llegando oxígeno a los órganos vitales cuando ocurre un paro cardiorrespiratorio. Describe las tres fases de la RCP - básica, avanzada y post-resucitación - y destaca la importancia de iniciar compresiones torácicas de inmediato para que circule la sangre. Resalta que la RCP combina compresiones pectorales