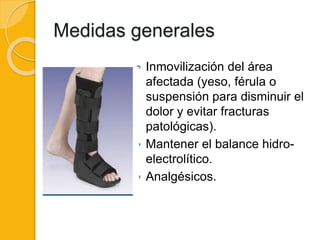
La osteomielitis es una enfermedad inflamatoria infecciosa de la médula ósea y tejido óseo adyacente que suele ocurrir en lactantes y niños. Los principales patógenos son estafilococos y estreptococos. El tratamiento consiste en antibióticoterapia prolongada, drenaje de abscesos, y medidas de inmovilización y soporte.