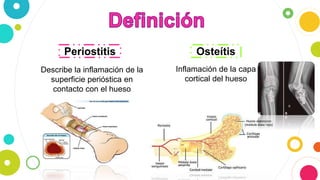
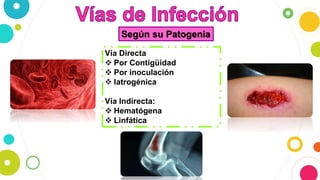
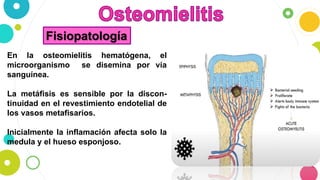
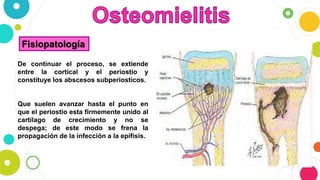
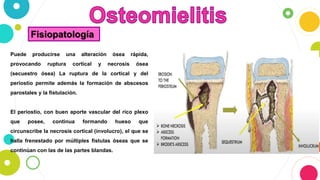
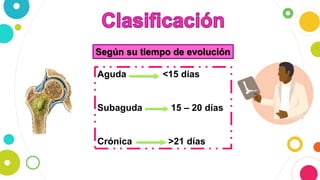
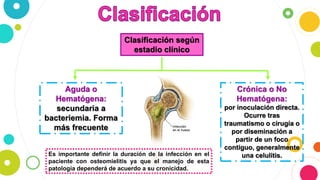
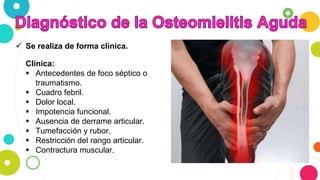
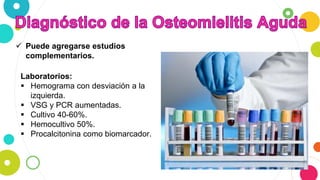
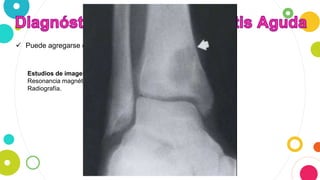
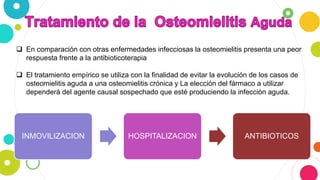
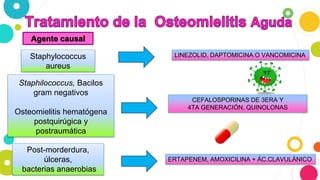
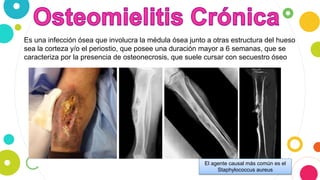
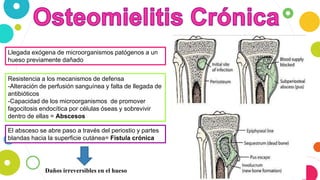
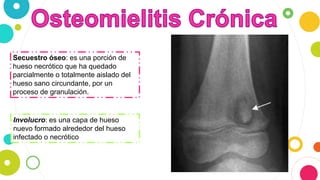
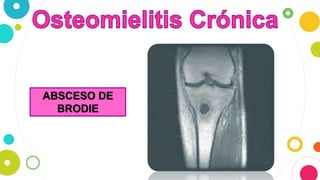
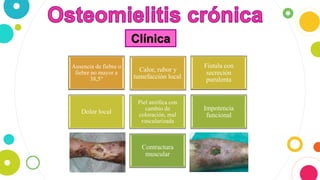
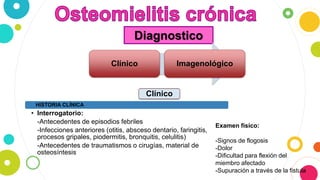
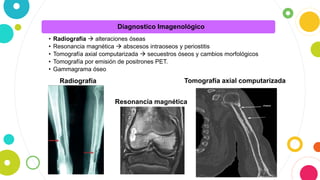
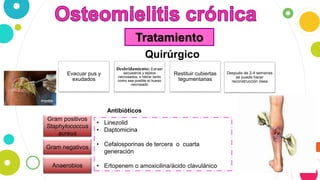
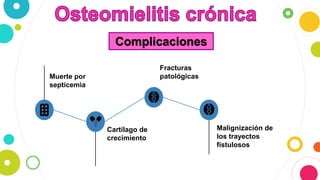
La osteomielitis es una infección ósea que involucra la médula ósea, la corteza ósea y el periostio. Generalmente afecta la metáfisis de los huesos largos en niños y puede ser aguda o crónica dependiendo de su duración. El agente causal más común es Staphylococcus aureus y su tratamiento incluye antibióticos, desbridamiento quirúrgico y evacuación de pus.