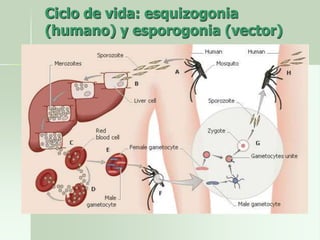
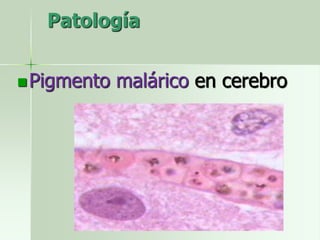
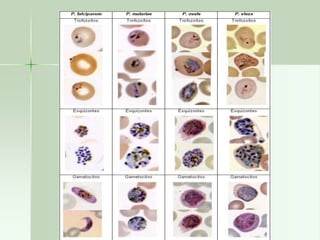
Este documento resume la enfermedad de la malaria. Se describe que es causada por parásitos del género Plasmodium que son transmitidos por mosquitos del género Anopheles. Explica el ciclo de vida del parásito en el huésped humano y en el mosquito, así como los síntomas, diagnóstico, tratamiento e importancia epidemiológica de la enfermedad.