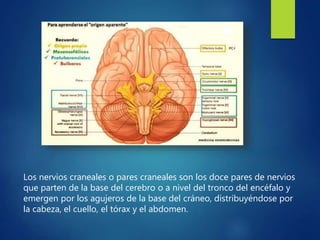
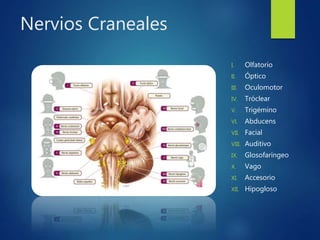
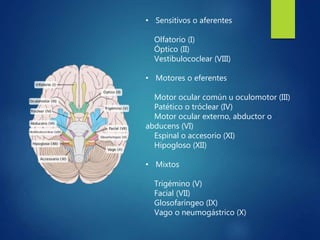
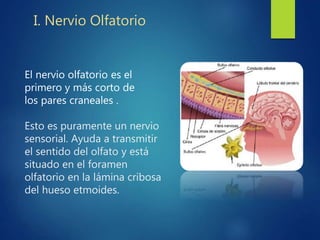
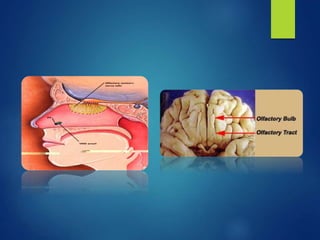
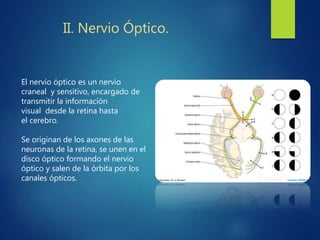
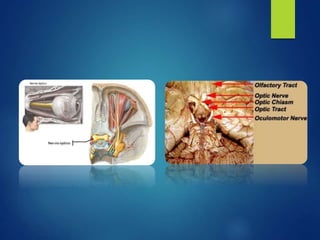
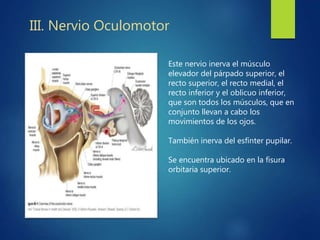
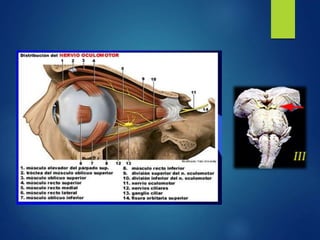
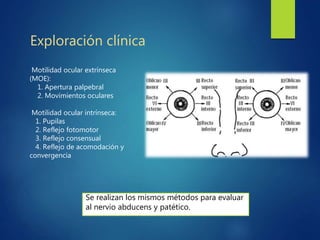
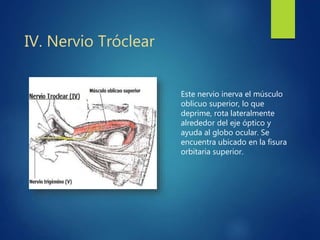
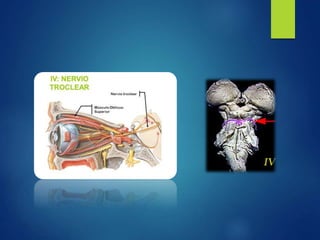
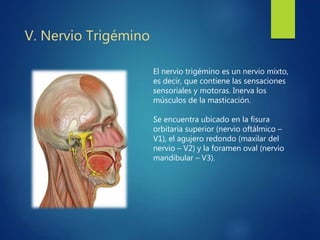
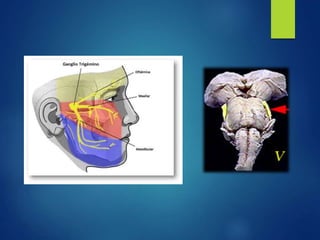
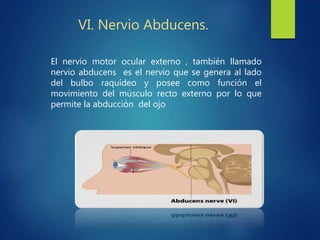
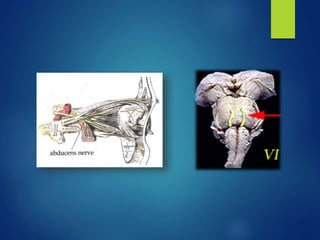
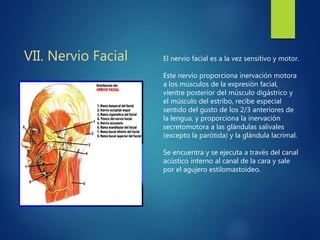
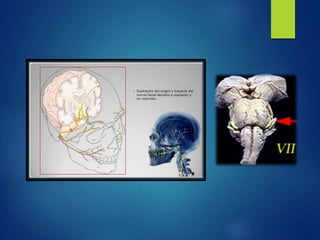
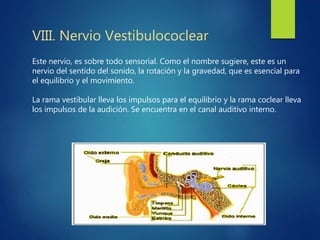
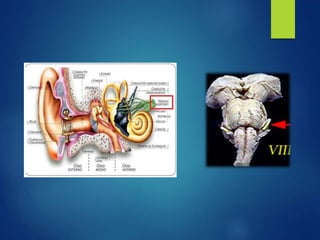
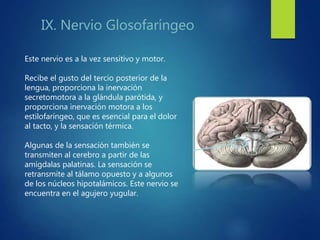
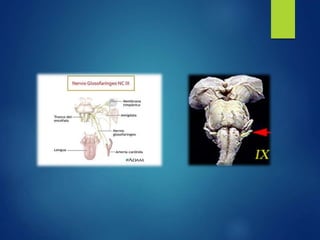
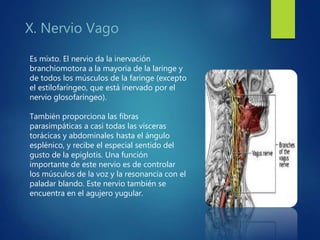
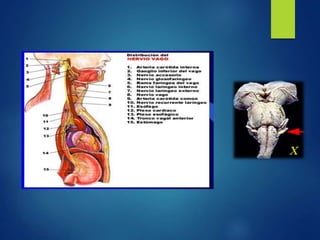
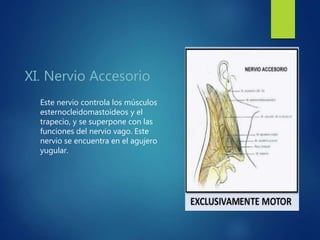
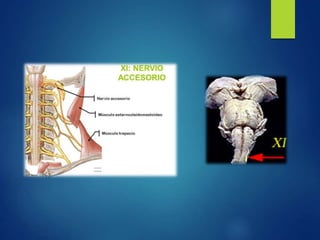
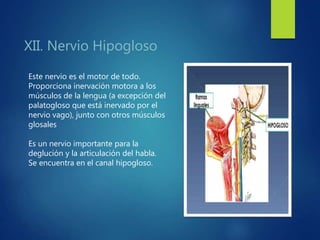
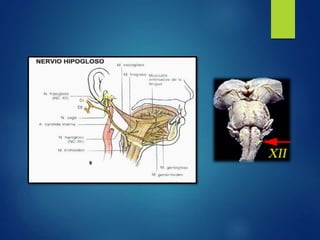
Los doce nervios craneales transmiten información sensorial y motora entre el cerebro y la cabeza, el cuello y el tórax. El nervio trigémino es un nervio mixto que inerva los músculos de la masticación y proporciona sensación a la cara. El nervio facial es sensitivo y motor, proporcionando inervación a los músculos faciales y gusto en la lengua.