Pares craneales.oomptmfagveh. una vida se sensaciones
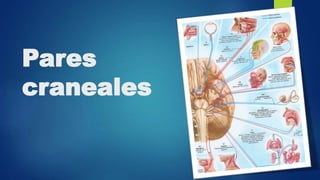
- 2. Los pares craneales son los 12 nervios del sistema nervioso periférico que emergen desde los forámenes y fisuras del cráneo. Su orden numérico está determinado según la ubicación de salida del cráneo (rostral a caudal). Todos los nervios craneales se originan de núcleos en el cerebro. Dos se originan del prosencéfalo (olfatorio y óptico), uno tiene un núcleo en la médula espinal (accesorio) y los restantes se originan del tronco encefálico.
- 3. Están involucrados en las funciones sensoriales, el control de los músculos faciales y la regulación de distintas glándulas
- 4. Los pares craneales proporcionan información motora y sensitiva a las estructuras de la cabeza y el cuello, controlando las actividades de esta región. Solamente el nervio vago (X par craneal) se extiende más allá del cuello para inervar los órganos torácicos y abdominales.
- 5. Exploración de los nervios craneales
- 6. I. Olfatorio El olfatorio es un nervio aferente, lo que significa que transmite impulsos nerviosos desde algún órgano sensorial hacia el sistema nervioso central. Recoge los impulsos eléctricos generados en la cavidad nasal (sentido del olfato) y los hace llegar directamente al cerebro, el cual procesará la información para conseguir la verdadera experimentación del olfato.
- 7. La exploración de este nervio se realiza ofreciendo al paciente sustancias conocidas y no irritantes (porque estimulan el V par craneal): chocolate, café, jabón. Se alternan las fosas nasales ocluyendo la contralateral. El paciente debe identificar el olor en cada lado
- 8. II. Óptico El nervio óptico recoge los impulsos eléctricos generados por parte de las neuronas fotorreceptoras de la retina del ojo y transmite estas señales nerviosas hasta el cerebro. Una vez ahí, el cerebro convierte esta información eléctrica en la proyección de imágenes, momento en el cual vemos de verdad.
- 9. La exploración consiste en la evaluación de la agudeza visual, los campos visuales y el fondo de ojo con el oftalmoscopio, prestando especial atención a las papilas.
- 10. Los campos visuales se valoran por confrontación, para lo cual el explorador se coloca frente del paciente (a 50 cm) y le pide que fije su mirada directamente hacia él. Luego, el paciente debe ocluir uno de sus ojos y, con el ojo del mismo lado cubierto, el examinador lleva la mano a la periferia y gradualmente y moviendo los dedos debe llevarla al centro hasta que el paciente pueda verla. Este proceso se realiza de manera comparativa a diferentes grados y en ambos ojos.
- 11. III. Oculomotor El oculomotor es un nervio eferente, sirve para que el cerebro emita órdenes, no para captar información del medio. En este sentido, el nervio oculomotor envía mensajes desde el cerebro hasta los músculos oculares para controlar que la pupila se contraiga o dilate de forma involuntaria dependiendo de cuánta luz haya en el ambiente.
- 12. Movimientos oculares hacia arriba, hacia abajo y hacia adentro La capacidad para mover cada ojo hacia arriba, hacia abajo y hacia dentro se explora pidiéndole a la persona que siga un objeto movido por el examinador.
- 13. Estrechamiento (constricción) o ensanchamiento (dilatación) de la pupila en respuesta a los cambios de la luz La respuesta de la pupila a la luz se comprueba dirigiendo una luz intensa (como de una linterna) al interior de cada pupila en una habitación oscura.
- 14. IV. Troclear o patético Inerva por el segundo egundel músculo oblicuo superior, el cual deprime, rota lateralmente (alrededor del eje óptico) y rota internamente el globo ocular
- 15. La capacidad de mover cada ojo hacia abajo y hacia dentro se comprueba pidiendo a la persona examinada que siga el movimiento de un objeto manipulado por el examinador.
- 16. V. Trigémino Se trata de un nervio tanto motor como sensorial. Posee tres ramas sensoriales que facilitan información sensorial de distintos puntos de la cara, la lengua y la boca. Las fibras motoras inervan los músculos de la mandíbula que controlan la masticación.
- 17. Función motora. Corresponde al nervio mandibular, que también presenta fibras sensitivas (3.a rama del trigémino). Se explora pidiendo al paciente que apriete un objeto entre los dientes (maseteros) o abra la boca contra resistencia (pterigoideos) Con la inspección se valoran signos de atrofia de los músculos temporales y maseteros.
- 18. Función sensitiva. Es la más importante. Se explora valorando la sensibilidad facial táctil y dolorosa de sus tres ramas faciales: oftálmica (1.a) maxilar (2.a) y mandibular (3.a), de abajo arriba y comparativamente de ambos lados. Podrán utilizarse un algodón y un alfiler. Se sugiere explorar cada lado de la cara en tres puntos situados aproximadamente en una misma línea vertical pero a diferentes alturas: por encima de la ceja (la frente), el labio superior, y el mentón.
- 19. Función refleja. Se explora con el reflejo corneal: al tocar suavemente la cornea del paciente con un bastoncillo de algodón se produce el cierre palpebral de ambos ojos. Advertir previamente al paciente que desvíe la mirada hacia un lado lo más posible.
- 20. VI. Abducens o Motor Ocular externo Es un músculo motor que controla el músculo recto del ojo. Cuando se activa, está acompañado de forma coordinada con los nervios oculomotor y troclear.
- 21. VII. Facial El nervio facial es mixto. Por un lado, posee un componente motor somático que inverva la musculatura encargada de la expresión facial. También inverva fibras del sistema nervioso autónomo que se dirigen hacia las glándulas lacrimógenas y salivales. Por otro lado, las fibras sensoriales cogen información de las papilas gustativas de la parte anterio de la lengua y están involucradas en el sentido del gusto.
- 22. Función motora. Se valora en primer lugar con la inspección buscando asimetrías en la expresión facial. Posteriormente se examinan los siguientes movimientos: fruncir el entrecejo, cerrar los ojos, enseñar los dientes e hinchar las mejillas. Funciones sensitiva y vegetativa. Consiste en determinar el gusto de los dos tercios anteriores de la lengua usando soluciones acuosas débiles de azúcar o sal. La función vegetativa se explora comprobando la producción de lágrimas y de saliva.
- 24. Tiene dos porciones, acústica y vestibular y deben de explorarse por separado. Componente acústico. Se valora inicialmente notando si el paciente es capaz de percibir el sonido al frotar los dedos frente al meato auditivo externo. Si esta exploración es anormal (hipoacusia) debe valorarse la conducción aérea (CA) y ósea (CO) del sonido usando un diapasón, mediante las pruebas de Rinne y de Weber
- 25. Prueba de Rinne El objetivo es comparar la vía aérea con la vía ósea. Se coloca el mango del diapasón en la apófisis mastoides del sujeto examinado, pidiéndole que nos diga cuándo deja de percibirlo; a continuación acercamos las varillas del diapasón al pabellón auditivo pidiéndole que nos diga si percibe aún por vía aérea. La vibración del diapasón colocado frente al pabellón auricular (CA) debe de ser más fuerte y duradera que la percibida al colocarlo sobre la apófisis mastoides (CO). Hablamos entonces de Rinne normal o positivo, y existe una audición normal o una hipoacusia de percepción.
- 26. En la prueba de Weber Se coloca el mango del diapasón en el centro de la frente del paciente y se comprueba la resonancia de la vibración en ambos oídos. En condiciones normales (o idéntica patología en ambos oídos) la resonancia debe de ser la misma en ambos oídos. Cuando el sonido se escucha más en un lado que en otro hablamos de lateralización del Weber, que puede deberse a una lesión del aparato de conducción de ese oído (hipoacusia o sordera de transmisión) o a nivel del nervio coclear del lado contrario (hipoacusia de percepción).
- 27. Componente vestibular. El aparato vestibular (vía vestibular y laberinto) constituye junto con el cerebelo una unidad funcional que interviene en la coordinación motora, del equilibrio y de la marcha, por lo que su exploración suele realizarse de manera conjunta. Su déficit funcional se conoce como síndrome vestibular, cuyo síntoma principal es el vértigo que consiste en una sensación de giro percibida por el paciente.
- 28. IX y X. Glosofaríngeo y vago Se examinan juntos porque inervan estructuras relacionadas funcionalmente. Con la boca abierta explorar la faringe y comprobar si los pilares se contraen simultáneamente al tocar la faringe con el depresor y si esta maniobra produce náuseas (reflejo nauseoso). A continuación, se solicita al paciente que diga «a» y se observa si la elevación de la úvula es simétrica; en caso de lesión, se desvía hacia el lado sano. También deben valorarse la fonación, la existencia de disartria, tos o salivación. Pueden existir trastornos en el gusto del tercio posterior de la lengua.
- 29. XI. Espinal accesorio Se explora con dos maniobras: ordenando al paciente girar la cabeza contra la mano del observador mientras éste con la otra mano palpa el músculo esternocleidomastoideo, o pidiendo al paciente que eleve o encoja los hombros contra resistencia.
- 30. XII. Hipogloso Pídale al paciente que sobresalga la lengua. Si hay debilidad unilateral presente, la lengua apuntará al lado afectado debido a la acción sin oposición del músculo normal. Una técnica alternativa es pedirle al paciente que presione su lengua contra su mejilla mientras proporciona resistencia con un dedo colocado en la parte exterior de la mejilla.
- 31. Bibliografía Bickley, L. S. y Szilagyi, P. G. (2018). Bates. Guía de exploración física e historia clínica. 12a ed. España: Wolters Kluwer. ● Ropper, A. H., Samuels, M. A., Klein, J. P. y Prasad, S. (2019). Adams y Víctor. Principios de Neurología. 11a ed. España: McGraw-Hill.